
विषय
डाउन सिंड्रोम (ट्राइसॉमी 21) का निदान लगभग तुरंत किया जा सकता है जैसे ही बच्चा पैदा होता है, विशिष्ट शारीरिक विशेषताओं के आधार पर जो तत्काल परीक्षण का संकेत देता है। डाउन सिंड्रोम का भी निदान किया जा सकता है, या कम से कम संदेह किया जा सकता है, जो किसी भी प्रसवपूर्व जांच के आधार पर हो सकता है, जिसमें एक न्यूक्लियर ट्रांसलेंसी स्क्रीनिंग, सोनोग्राम, क्वाड्रपल स्क्रीन या अन्य रक्त परीक्षण शामिल हैं। यहां बताया गया है कि दोनों स्थितियों में डाउन सिंड्रोम का निदान कैसे किया जाता है।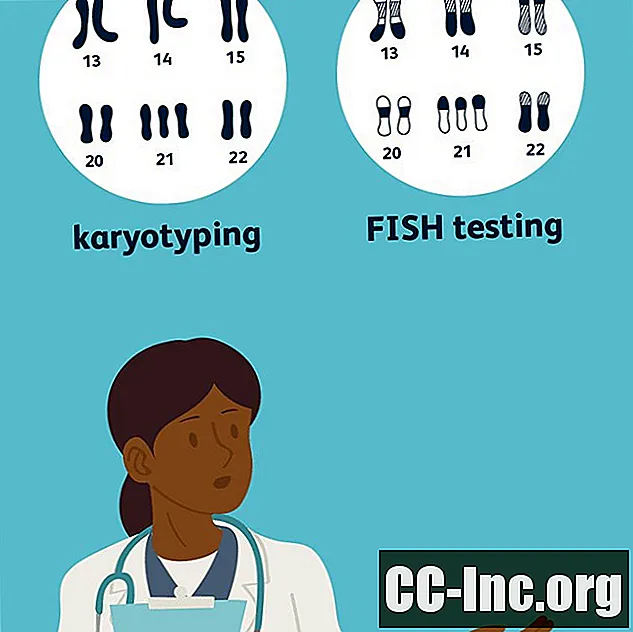
इमेजिंग
आधुनिक इमेजिंग तकनीक शरीर के अंदर क्या चल रहा है, इसके बारे में बहुत विस्तृत चित्र प्रदान कर सकती है, जिसमें एक विकासशील भ्रूण की विशेषताएं भी शामिल हैं। चूंकि डाउन सिंड्रोम की कई विशेषताएं दिखाई देती हैं, इसलिए शिशु के जन्म से पहले अल्ट्रासाउंड में उनमें से कुछ को चुनना संभव है।
जबकि इमेजिंग परीक्षण डाउन सिंड्रोम की संभावना को इंगित करने में मदद कर सकते हैं, वे इसकी पुष्टि नहीं कर सकते हैं। इसी तरह, एक नकारात्मक परीक्षण डाउन सिंड्रोम से इंकार नहीं करता है।
Nuchal पारभासी अल्ट्रासाउंड स्क्रीनिंग
यह विशेष अल्ट्रासाउंड, जो 11 से 13 सप्ताह में किया जाता है, एक भ्रूण की गर्दन के पीछे ऊतक के क्षेत्र की मोटाई को मापता है जिसे न्युक्लल फोल्ड कहा जाता है। हालांकि यह परीक्षण सभी गर्भवती महिलाओं के लिए अनुशंसित है, यह एक कठिन माप है। प्राप्त करने के लिए और केवल जो स्क्रीनिंग करने के लिए विशेष रूप से प्रशिक्षित और प्रमाणित किया गया है वह कर सकता है।
सामान्य तौर पर, 3 मिलीमीटर (मिमी) के तहत माप को सामान्य (या स्क्रीन नकारात्मक) माना जाता है और 3 मिमी से अधिक वाले एक को असामान्य (या स्क्रीन सकारात्मक) माना जाता है। बाद के मामले में, एक आनुवंशिक के साथ मिलना महत्वपूर्ण होगा। परामर्शदाता आपके स्क्रीनिंग परिणामों पर चर्चा करने के लिए, उनका क्या मतलब है, और आपके नैदानिक परीक्षण के विकल्प जैसे कि कोरियोनिक विली नमूनाकरण (सीवीएस) या एमनियोसेंटेसिस (नीचे देखें)।
अल्ट्रासाउंड (सोनोग्राम) स्क्रीनिंग
भ्रूण की एक छवि उत्पन्न करने के लिए ध्वनि तरंगों का उपयोग करके अल्ट्रासाउंड काम करते हैं। इन तरंगों से माँ या बच्चे को कोई खतरा नहीं होता है। मानक अल्ट्रासाउंड गर्भावस्था के 18 से 22 सप्ताह के बीच किया जाता है और विभिन्न प्रकार की शारीरिक विशेषताओं को प्रकट कर सकता है जो कि बढ़े हुए जोखिम के साथ जुड़े हैं जो कि एक विकासशील बच्चे को डाउन सिंड्रोम है।
डॉक्टर आपके पेट पर एक विशेष जेल रगड़ेंगे और फिर एक ट्रांसड्यूसर, एक छड़ी-जैसे उपकरण को स्लाइड करेंगे जो आपके पेट पर, आपके पेट में ध्वनि तरंगों को प्रसारित करता है। ध्वनि तरंगें एम्नियोटिक द्रव के माध्यम से यात्रा करती हैं, जो स्थित संरचनाओं से विक्षेपित होती हैं। गर्भाशय। जिस गति से लहरें वापस उछलती हैं, वह उनके हिट होने के घनत्व के आधार पर भिन्न होती है। एक कंप्यूटर इस जानकारी को भ्रूण की छवि में बदल देता है। कठिन या सघन एक संरचना है, यह उज्जवल मॉनिटर पर दिखाई देगा।
कभी-कभी, लेकिन हमेशा नहीं, डाउन सिंड्रोम वाले शिशु सूक्ष्म संकेत दिखाते हैं, जिन्हें नरम मार्कर कहा जाता है, एक अल्ट्रासाउंड पर सुझाव है कि उन्हें डाउन सिंड्रोम हो सकता है:
- एक छोटी से अधिक सामान्य फीमर (जांघ) की हड्डी
- पहले त्रैमासिक में नाक की एक लापता हड्डी
- डुओडेनल अट्रेसिया: छोटी आंत की एक अंग की ग्रहणी की यह असामान्यता, अल्ट्रासाउंड पर दिखाएगी कि दोहरे तरल बुलबुले के रूप में अतिरिक्त ग्रहणी और पेट में सूजन होती है। डुओडेनल जड़ता कभी-कभी 18 के रूप में जल्दी पता लगाया जा सकता है। 20 सप्ताह तक, लेकिन आमतौर पर 24 सप्ताह के बाद तक नहीं देखा जाता है। गर्भावस्था में ग्रहणी की गति का एक और संकेत अत्यधिक एमनियोटिक द्रव है। यदि एक ग्रहणी की गति एक अल्ट्रासाउंड में दिखाई देती है, तो 30% संभावना है कि बच्चे को डाउन सिंड्रोम होगा।
- कुछ ह्रदय दोष
- गैस्ट्रोइंटेस्टाइनल ब्लॉकेज
इन संकेतों का मतलब यह नहीं है कि एक बच्चे को सुनिश्चित करने के लिए डाउन सिंड्रोम है। फिर, निदान की पुष्टि करने के लिए आगे के परीक्षण की आवश्यकता है।
इसी तरह, यह ध्यान रखना महत्वपूर्ण है कि डाउन सिंड्रोम वाले अधिकांश भ्रूण अल्ट्रासाउंड पर कोई असामान्यता नहीं दिखाते हैं, जो कि उन माता-पिता को गलत तरीके से आश्वस्त कर सकते हैं जो विशेष रूप से इस विकार के बारे में चिंतित हैं।
मातृ रक्त परीक्षण
यह जानना महत्वपूर्ण है कि रक्त परीक्षण स्क्रीनिंग के लिए उपयोग किया जाता है और, हालत के लिए इमेजिंग परीक्षणों की तरह, केवल स्तर का संकेत देता हैसंभावनाकि एक बच्चे को डाउन सिंड्रोम है।
नकारात्मक स्क्रीनिंग परिणामों का मतलब है कि डाउन सिंड्रोम वाले बच्चे के होने की संभावना कम है, लेकिन वे गारंटी नहीं देते कि कोई जन्म दोष नहीं हैं। यदि आपके पास एक नकारात्मक परिणाम है, तो आप संभवतः अनुवर्ती नैदानिक परीक्षण की पेशकश नहीं करेंगे।
सकारात्मक स्क्रीनिंग परिणाम का मतलब है कि भ्रूण का डाउन सिंड्रोम होने की संभावना सामान्य से अधिक है, और इसलिए अनुवर्ती नैदानिक परीक्षण की पेशकश की जाएगी। उस ने कहा, स्क्रीन सकारात्मक परिणाम वाली अधिकांश महिलाओं में सामान्य स्वस्थ बच्चे होंगे।
चौगुनी स्क्रीन
यह मातृ रक्त परीक्षण, जो सभी गर्भवती माताओं के लिए नियमित प्रसव पूर्व देखभाल का हिस्सा है, आमतौर पर गर्भावस्था के 15 वें और 18 वें सप्ताह के बीच किया जाता है। यह चार विशिष्ट पदार्थों के स्तर को मापता है। इनमें से दो डाउन सिंड्रोम से जुड़े होते हैं:
- एचसीजी (मानव कोरियोनिक गोनाडोट्रोपिन):एचसीजी नाल द्वारा बनाया गया एक हार्मोन है। वास्तव में, गर्भावस्था में बहुत जल्दी, यह गर्भावस्था के घरेलू परीक्षणों में गर्भावस्था का पता लगाने के लिए इस्तेमाल किया जाने वाला पदार्थ है, क्योंकि यह मूत्र में भी दिखाई देता है। डाउन सिंड्रोम वाले शिशुओं को ले जाने वाली महिलाओं के रक्त में एचसीजी का स्तर औसत से अधिक होता है।
- PAPP-A (गर्भावस्था से जुड़े प्लाज्मा प्रोटीन A): पीएपीपी-ए के निम्न रक्त स्तर वाली महिला में वृद्धि की संभावना होती है कि उसके बच्चे को डाउन सिंड्रोम होगा। पीएपीपी-ए के निम्न स्तर भी अंतर्गर्भाशयी विकास प्रतिबंध, समय से पहले प्रसव, प्रीक्लेम्पसिया, और स्टिलबर्थ के लिए एक बढ़ा जोखिम का संकेत कर सकते हैं।
प्रसवपूर्व सेल-फ्री डीएनए स्क्रीनिंग (cfDNA)
यह अपेक्षाकृत नया परीक्षण मां और भ्रूण दोनों के डीएनए को निकालता है और मां के रक्त के नमूने और डाउन सिंड्रोम (साथ ही ट्राइसॉमी 13 और ट्राइसॉमी 18) के लिए गुणसूत्र समस्याओं के लिए स्क्रीन का उपयोग करता है। यह गर्भावस्था में 10 सप्ताह तक किया जा सकता है। लेकिन नियमित रूप से नहीं किया जाता है।
अमेरिकन कॉलेज ऑफ ओब्स्टेट्रिशियन एंड गाइनोकोलॉजिस्ट (ACOG) के अनुसार, डॉक्टर केवल भ्रूण संबंधी दोषों के लिए कुछ जोखिम वाले महिलाओं के लिए cfDNA की सिफारिश करेंगे, जिनमें उन्नत मातृ उम्र (35 या अधिक) शामिल हैं; एक भ्रूण अल्ट्रासाउंड जो गुणसूत्र असामान्यता का एक बढ़ा जोखिम दिखाता है; एक ट्राइसॉमी के साथ पिछली गर्भावस्था; एक सकारात्मक पहली- या दूसरी तिमाही त्रिकोणीय मातृ परीक्षण; या माता या पिता में एक ज्ञात संतुलित गुणसूत्र अनुवाद।
यह समझना महत्वपूर्ण है कि cfDNA परीक्षण केवल यह संकेत दे सकता है कि क्या भ्रूण एक गुणसूत्र समस्या के लिए बढ़े हुए जोखिम में है या उसके पास होने की संभावना नहीं है। यह एक नैदानिक परीक्षण नहीं है। यह महंगा भी है, हालांकि उन्नत मातृत्व उम्र की महिलाओं के लिए स्वास्थ्य बीमा द्वारा परीक्षण को कवर किया जा सकता है।
जबकि ये जांच सहायक हो सकती है, डाउन सिंड्रोम का निश्चित रूप से निदान करने का एकमात्र तरीका निदान परीक्षण है।
नैदानिक परीक्षण
यदि प्रसवपूर्व जांच परीक्षण इंगित करता है कि आपके बच्चे के डाउन सिंड्रोम होने की संभावना है या यदि आपके पास विकार वाले बच्चे के होने के जोखिम कारक हैं, तो आपको अगला कदम उठाने और निदान की पुष्टि करने का सामना करना पड़ सकता है। यह एक अत्यंत व्यक्तिगत निर्णय है, जो कि भावनात्मक और व्यावहारिक निहितार्थों से भरा हुआ है।
निर्णय लेना है कि क्या एक कन्फर्मिंग टेस्ट है
यह अपने आप से बहुत विशिष्ट प्रश्न पूछने में मददगार हो सकता है कि क्या डाउन सिंड्रोम (या किसी जन्म दोष) के निदान की पुष्टि करने के लिए प्रसवपूर्व परीक्षण आपके और आपके परिवार के लिए सही बात है। उदाहरण के लिए, आप अपने विचार करना चाहते हैं। व्यक्तित्व: क्या आप चीजों को बेहतर ढंग से संभालते हैं जब आप जानते हैं कि क्या उम्मीद है? या यह जानकर कि आप ट्राइसॉमी 21 के साथ एक बच्चे को ले जा रहे हैं, जिससे आपको चिंता हो सकती है?
व्यावहारिक दृष्टि से, क्या समय से पहले जानकर आप अपने बच्चे को डाउन सिंड्रोम वाले संभावित स्वास्थ्य समस्याओं के लिए तैयार कर सकती हैं? और, इस परिदृश्य के बारे में सोचना जितना मुश्किल है, क्या आपके द्वारा जन्म दोष वाले बच्चे को सीखने से आपको गर्भावस्था को समाप्त करने पर विचार करना पड़ेगा?
अपने डॉक्टर से बात करते समय अपने विचारों के बारे में खुलकर रहें और यह जान लें कि नैदानिक परीक्षण प्राप्त करना पूरी तरह से आपकी पसंद है।
डाउन सिंड्रोम डॉक्टर चर्चा गाइड
अपने अगले डॉक्टर की नियुक्ति के लिए हमारे प्रिंट करने योग्य मार्गदर्शिका प्राप्त करें जिससे आपको सही सवाल पूछने में मदद मिल सके।

Karyotyping
यदि आप नैदानिक परीक्षण के साथ आगे बढ़ने का निर्णय लेते हैं, तो एमनियोसेंटेसिस और कोरियोनिक विली नमूना आपको पेश किया जाएगा। इन प्रक्रियाओं में से किसी एक के साथ पुनर्प्राप्त ऊतक को karyotyped किया जाएगा।
एक कैरियोटाइप एक बच्चे के आनुवंशिक मेकअप का विश्लेषण है जो गुणसूत्रों की संख्या को देखता है कि वह एक खुर्दबीन के नीचे है या नहीं।
सामान्य परिस्थितियों में, 23 जोड़े में 46 गुणसूत्र आयोजित होते हैं। गुणसूत्र जोड़े 23 के माध्यम से एक होते हैं। डाउन सिंड्रोम के मामले में, 21 वें स्थान पर एक अतिरिक्त गुणसूत्र होता है, जिसका अर्थ है कि इस विशेष गुणसूत्र के तीन हैं। (यही कारण है कि डाउन सिंड्रोम के लिए नैदानिक नाम है त्रिसोम 21.)
लगभग किसी भी प्रकार के सेल का उपयोग करके एक कैरियोटाइप किया जा सकता है। जब जन्म के बाद निदान की पुष्टि की जा रही है, उदाहरण के लिए, कोशिकाओं को आमतौर पर बच्चे के रक्त के नमूने से लिया जाता है। गर्भावस्था के दौरान, karyotyping निम्नलिखित परीक्षणों में से एक का प्रदर्शन करके किया जा सकता है। इनमें से किसी को भी प्रसव पूर्व देखभाल का एक नियमित हिस्सा माना जाता है, हालांकि उन्हें अक्सर उन महिलाओं के लिए अनुशंसित किया जाता है जो 35 या उससे अधिक हैं या जिनके पास क्रोमोसोमल असामान्यता वाले बच्चे होने के लिए अन्य जोखिम कारक हैं।
कैसे एक कैरोटाइप टेस्ट किया जाता है और इसका क्या मतलब होता है- उल्ववेधन:यह परीक्षण, जो गर्भावस्था के 15 से 20 सप्ताह के बीच किया जाता है, एमनियोटिक द्रव के नमूने का उपयोग करके एक कैरीोटाइप बनाता है। एक डॉक्टर एमनियोटिक थैली से तरल पदार्थ का एक नमूना निकालने के लिए एक महिला के पेट में और गर्भाशय के माध्यम से एक लंबी, पतली सुई का मार्गदर्शन करने में मदद करने के लिए एक अल्ट्रासाउंड का उपयोग करता है। इस द्रव में त्वचा कोशिकाएं होती हैं जो भ्रूण से दूर हो गई हैं। जिसके बाद परीक्षण किया जाएगा।
- एमनियोटिक द्रव को निकालने में बस कुछ ही समय लगता है, लेकिन ज्यादातर महिलाएं कुछ असहजता और हल्के ऐंठन को महसूस करती हैं। एमनियोसेंटेसिस अपेक्षाकृत सुरक्षित है: इससे गर्भपात होने का एक-में -400 जोखिम होता है। कोशिकाओं को संस्कारित करने की प्रक्रिया ताकि उन्हें करियोटाइप किया जा सके, दो सप्ताह तक का समय लग सकता है।
- नेशनल डाउन सिंड्रोम सोसाइटी (एनडीएसएस) के अनुसार, डाउन सिंड्रोम के प्रीनेटलली निदान में परीक्षण लगभग 100 प्रतिशत सटीक है। क्या अधिक है, यह पूर्ण ट्राइसॉमी 21, ट्रांसलोकेशन डाउन सिंड्रोम और मोज़ेक डाउन सिंड्रोम के बीच अंतर कर सकता है।
- कोरियोनिक विल्ली नमूनाकरण (सीवीएस):एमनियो के रूप में, सीवीएस परीक्षण डाउन सिंड्रोम के निदान के लिए कैरियोटाइपिंग का उपयोग करता है। हालांकि, जांच की गई कोशिकाओं को प्लेसेंटा में संरचनाओं से लिया जाता है जिसे कोरियोनिक विली कहा जाता है।
- सीवीएस गर्भावस्था के 11 से 13 सप्ताह में किया जाता है और दो तरीकों में से एक में किया जाता है: या तो एक सुई सीधे पेट में डाली जाती है या गर्भाशय ग्रीवा के माध्यम से पिरोया जाता है (बहुत कुछ पैप स्मीयर की तरह)।
- सुई का सम्मिलन दर्दनाक हो सकता है, लेकिन प्रक्रिया बहुत तेज है। सीवीएस गर्भपात का एक ही छोटा जोखिम पैदा करता है, एमनियोसेंटेसिस के रूप में, लगभग 100 प्रतिशत सटीक है, और यह पता लगाने में सक्षम है कि किस प्रकार के ट्राइसॉमी 21 में एक बच्चा है। आमतौर पर सीवीएस परीक्षण से पूर्ण परिणामों के लिए कुछ हफ़्ते लगते हैं।
मछली परीक्षण
सीटू संकरण (फ़िश टेस्टिंग या फिश एनालिसिस) में फ्लोरोसेंट एक अपेक्षाकृत नई तकनीक है जो यह निर्धारित कर सकती है कि किसी विशेष गुणसूत्र की कितनी प्रतियाँ हैं। यह आम तौर पर एमनियोसेंटेसिस या सीवीएस टेस्ट से एक ही ऊतक के नमूने का उपयोग करके किया जाता है।
एक मछली विश्लेषण करने के लिए, रंगीन रंगों का उपयोग कुछ गुणसूत्रों को उजागर करने के लिए किया जाता है, जिससे उन्हें गिनना संभव हो जाता है। करियोटाइपिंग के बजाय फिश विश्लेषण का उपयोग करने का एक फायदा यह है कि उनका विश्लेषण करने से पहले संस्कृति कोशिकाओं के लिए आवश्यक नहीं है। इसका मतलब है कि परिणाम कुछ हफ्तों के बजाय कुछ दिनों में उपलब्ध हो सकते हैं।
फिश का एक नुकसान यह है कि कैरियोटाइपिंग के विपरीत, यह केवल यह प्रकट कर सकता है कि क्या कोई अतिरिक्त गुणसूत्र 21 है। यह गुणसूत्रों की संरचना के बारे में जानकारी प्रदान नहीं करता है जिन्हें डाउन सिंड्रोम को पूर्ण, मोज़ेक या लिप्यंतरण ट्राइसॉमी 21 के रूप में पहचानने की आवश्यकता होगी । इन प्रकारों में अंतर स्थिति की गंभीरता और डाउन सिंड्रोम के साथ एक और बच्चे को गर्भ धारण करने की संभावना को प्रभावित करता है।
शारीरिक परीक्षा
डाउन सिंड्रोम आमतौर पर काफी स्पष्ट है जैसे ही विकार वाले बच्चे का जन्म होता है, क्योंकि जन्म के समय इसकी कई विशिष्ट शारीरिक विशेषताएं मौजूद होती हैं।
- एक सपाट प्रोफ़ाइल और छोटी चेहरे की विशेषताओं के साथ एक गोल चेहरा (नाक, मुंह, कान और आंखें)
- जीभ की रक्षा करना
- एपिडेंथस सिलवटों के साथ बादाम के आकार की उलटी आँखें
- आंखों के रंगीन हिस्से में सफेद धब्बे हो जाते हैं (ब्रशफील्ड स्पॉट)
- एक छोटी गर्दन और एक छोटा सिर जो पीठ में कुछ सपाट है (ब्रैकीसेफाली)
- प्रत्येक हाथ की हथेली में एक ही क्रीज (सामान्य रूप से दो होते हैं), छोटी ठूंठदार उंगलियां, और एक गुलाबी रंग की उंगली अंदर की ओर झुकती है, जिसे नैदानिक रूप से कहा जाता है
- बड़े और दूसरे पैर की उंगलियों के बीच सामान्य स्थान से बड़ा पैर
- हाइपोटोनिया, या कम मांसपेशी टोन, जो नवजात शिशु को हाइपोनिया नामक स्थिति के कारण "फ्लॉपी" दिखाई देता है।
ये विशेषताएं लाल झंडे हैं जो एक नवजात शिशु को डाउन सिंड्रोम है। निदान की पुष्टि करने के लिए, एक रक्त का नमूना लिया जाएगा और एक कैरियोटाइप बनाने के लिए उपयोग किया जाएगा।
डाउन सिंड्रोम के कारण इलाज की स्थिति