
विषय
लिम्फोमा रक्त कैंसर का एक समूह है जो एक प्रकार के सफेद रक्त कोशिका को प्रभावित करता है जिसे लिम्फोसाइट के रूप में जाना जाता है। लिम्फोमा के 70 से कम विभिन्न प्रकार और उपप्रकार नहीं हैं, मोटे तौर पर दो श्रेणियों में वर्गीकृत हैं:- हॉजकिन लिंफोमा (एचएल), जिनमें से छह प्रकार हैं, संयुक्त राज्य अमेरिका में सभी लिम्फोमा मामलों के लगभग 10% के लिए जिम्मेदार हैं।
- गैर-हॉजकिन लिंफोमा (एनएचएल), 60 से अधिक प्रकारों और उपप्रकारों से मिलकर, सभी मामलों में लगभग 90% का प्रतिनिधित्व करता है।
एचएल और एनएचएल के बीच का अंतर माइक्रोस्कोप के तहत बायोप्सीड ऊतक के नमूने को देखकर किया जाता है। एचएल के साथ, दो नाभिकों के साथ असामान्य कोशिकाएं होंगी, जिन्हें रीड-स्टर्नबर्ग कोशिकाएं कहा जाता है, जो एनएचएल के साथ नहीं होती हैं।
सेलुलर मतभेदों के बावजूद, दोनों एचएल और एनएचएल में एक ही लक्षण के कई लक्षण हैं, खासकर बीमारी के शुरुआती चरणों में।
हालांकि, रोगजनन (जिस तरह से बीमारी विकसित होती है) एक लिम्फोमा उपप्रकार से अगले तक काफी भिन्न होती है। कुछ लिम्फोमा एक क्रमबद्ध तरीके से विकसित होते हैं क्योंकि यह अस्वस्थता लसीका प्रणाली (लिम्फ नोड्स, प्लीहा, टॉन्सिल, थाइमस ग्रंथि और अस्थि मज्जा से मिलकर) के माध्यम से चलती है।
अन्य लोगों में अग्न्याशय विकसित होता है, लसीका प्रणाली के विशिष्ट भागों में ट्यूमर की स्थापना या दूर के अंगों को प्रभावित करने के लिए प्रणाली के बाहर जाना।
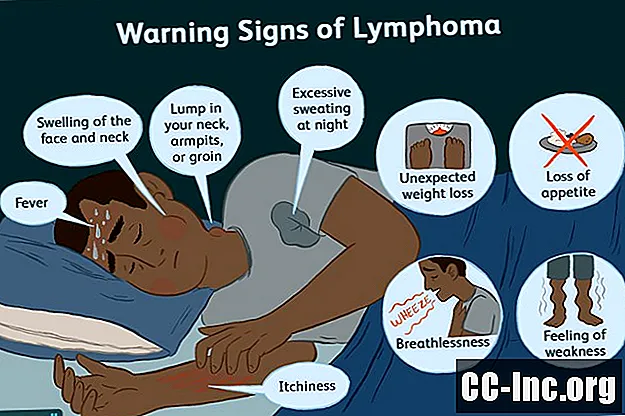
लिम्फोमा के चेतावनी संकेत अक्सर इतने सूक्ष्म हो सकते हैं कि आपको कुछ भी गलत होने का एहसास होने में सालों लग सकते हैं। इसके अलावा, कई लक्षण गैर-विशिष्ट होंगे और आसानी से अन्य, कम गंभीर बीमारियों से भ्रमित होंगे। फिर भी, अगर आपको लगता है कि आपको लिम्फोमा हो सकता है या बीमारी का पारिवारिक इतिहास है, तो यह देखने के लिए टेल-कथा सुराग हैं।
बार-बार लक्षण
लसीका तंत्र वाहिकाओं और अंगों का एक बंद नेटवर्क है जिसकी भूमिका शरीर में कीटाणुओं को अलग करने और मारने के लिए है। इस प्रणाली का केंद्र लिम्फोसाइट्स और लिम्फ नोड्स हैं।
सभी सफेद रक्त कोशिकाओं की तरह, लिम्फोसाइट्स संक्रमण के खिलाफ शरीर की पहली पंक्ति का हिस्सा हैं। उन्हें लिम्फेटिक सिस्टम के संवहनी नेटवर्क में लिम्फ नामक तरल पदार्थ में ले जाया जाता है। मार्ग के किनारे बिखरे हुए लिम्फ नोड्स के घने समूह हैं जिनकी भूमिका लिम्फ से बैक्टीरिया, वायरस और अन्य सूक्ष्मजीवों को फ़िल्टर करना है।
सामान्य परिस्थितियों में, लिम्फोसाइट्स अपने प्रतिरक्षा कार्यों को करने के लिए स्वतंत्र रूप से लिम्फ नोड्स के अंदर और बाहर निकलते हैं। जब लिम्फोमा विकसित होता है, तो वे कुरूपता को अलग करने और बेअसर करने के प्रयास में लिम्फ नोड्स में जमा करना शुरू कर देंगे।
यह संचय, मैक्रोफेज और मोनोसाइट्स के रूप में जानी जाने वाली अन्य श्वेत रक्त कोशिकाओं के विनाश के साथ, दोनों एचएल और एनएचएल की विशेषता वाले लक्षणों का एक झरना पैदा कर सकता है, जिसमें शामिल हैं:
- लिम्फैडेनोपैथी (सूजन लिम्फ नोड्स)
- बुखार
- रात को पसीना
- एनोरेक्सिया (भूख में कमी)
- प्रुरिटस (खुजली)
- डिस्पेनिया (सांस की तकलीफ)
- अनायास वजन कम होना
- लगातार थकान
लिम्फाडेनोपैथी के प्रकार
सभी लक्षणों में से, लिम्फैडेनोपैथी केंद्रीय परिभाषित करने वाली विशेषता है। सूजन वाले नोड्स को आमतौर पर आसपास के ऊतकों में दृढ़, रबड़ और जंगम होने के रूप में वर्णित किया जाएगा।एचआईवी जैसे वायरल संक्रमण से जुड़े निविदा लिम्फ नोड्स के विपरीत, लिम्फोमा के कारण होने वाला लिम्फैडेनोपैथी शायद ही कभी दर्दनाक होता है।
अज्ञात कारणों से, लिम्फ नोड दर्द शराब पीने के तुरंत बाद हो सकता है, बशर्ते कि लिम्फोमा का चेतावनी संकेत क्या हो सकता है।
लिम्फैडेनोपैथी का स्थान लिम्फोमा के प्रकार के रूप में भी सुराग प्रदान कर सकता है:
- एचएल के साथ, जो लसीका प्रणाली के माध्यम से एक क्रमिक फैशन में चलता है, लिम्फैडेनोपैथी लगभग हमेशा ऊपरी शरीर में शुरू होगी-आमतौर पर गर्दन (गर्भाशय ग्रीवा लिम्फ नोड्स), छाती (मीडियास्टिनल लिम्फ नोड्स), या बगल (एक्सिलरी लिम्फ नोड्स) -से-आगे बढ़ रही है। निचले शरीर के लिए।
- एनएचएल के साथ, रोग बेतरतीब ढंग से विकसित होता है और शरीर के किसी भी हिस्से में पेट (पेरिटोनियल लिम्फ नोड्स) और ग्रोइन (वंक्षण लिम्फ नोड्स) सहित लिम्फ नोड्स को प्रभावित कर सकता है।
बहुत तथ्य यह है कि आपके पास लिम्फ नोड्स सूज गए हैं जो हल नहीं करते हैं, पहला सुराग होना चाहिए जिसे आपको डॉक्टर को देखने की आवश्यकता है।
लिम्फोमा के लिए 15 जोखिम कारकएक्सट्रोडानल लक्षण
लिम्फोमा के लक्षणों को लिम्फोमा के प्रकार और उपप्रकार के साथ-साथ इसके चरण, और ग्रेड (गंभीरता), और शरीर में स्थान द्वारा परिभाषित किया जाता है। यह विशेष रूप से सच है यदि रोग एक्सट्रोडोडल है, जिसका अर्थ है कि यह लिम्फ नोड्स के बाहर होता है।
एक्सट्रोडोडल लिंफोमा की दो मुख्य श्रेणियां हैं:
- प्राथमिक एक्सट्रोडोडल लिंफोमा तब होता है जब रोग लसीका प्रणाली के बाहर निकलता है। एनएचएल के साथ प्राथमिक एक्सट्रोनोडल मामलों का बड़ा हिस्सा होता है; यह एचएल के साथ असाधारण रूप से दुर्लभ है।
- द्वितीयक एक्सट्रोडोडल लिंफोमा लसीका प्रणाली में उत्पन्न होता है और फिर अन्य अंगों में फैलता है। यह एचएल और एनएचएल दोनों के साथ हो सकता है।
एक्सट्रानोडल की परिभाषा एचएल या एनएचएल शामिल होने के आधार पर थोड़ा भिन्न हो सकती है। एचएल के साथ, प्लीहा, टॉन्सिल, और थाइमस को नोडल साइट माना जाता है क्योंकि बीमारी लसीका प्रणाली के दायरे में फैलती है। इसके विपरीत, इन समान अंगों को एनएचएल के साथ बहिष्कृत माना जाता है, क्योंकि यह बीमारी शरीर के किसी भी हिस्से में अनायास विकसित हो जाती है।
जबकि नोडल लिंफोमा को लिम्फैडेनोपैथी और अन्य क्लासिक लक्षणों की विशेषता है, एक्सट्रोडोडल लिंफोमा के लक्षण प्रभावित अंगों द्वारा निर्धारित होते हैं।
जठरांत्र पथ
पेट और छोटी आंत एक्सट्रूनल लिम्फोमा के लिए पहली और दूसरी सबसे आम साइट हैं। प्राथमिक एनएचएल सामान्य अपराधी है, जिसमें अधिकांश पेट लिम्फोमा एक प्रकार से जुड़ा होता है जिसे म्यूकोसा से जुड़े लिम्फोइड टिशू (एमएएलटी) लिम्फोमा के रूप में जाना जाता है।
छोटी आंत को प्रभावित करने वाले एनएचएल के प्रकार में MALT, मेंटल सेल लिंफोमा, बुर्किट लिम्फोमा और एंटरोपैथी से जुड़े लिंफोमा शामिल हैं।
गैस्ट्रोइंटेस्टाइनल लिंफोमा के लक्षणों में शामिल हो सकते हैं:
- पेट की कोमलता और दर्द
- ऐंठन
- खट्टी डकार
- कब्ज़
- दस्त
- Malaise (अस्वस्थता की एक सामान्य भावना)
- प्रारंभिक संतृप्ति (कुछ काटने के बाद परिपूर्णता की भावना)
- मतली और उल्टी
- मलाशय से रक्तस्राव
- काला, टेरी मल
- अनायास वजन कम होना
त्वचा
त्वचीय (त्वचा) लिम्फोमा एचएल और एनएचएल दोनों के साथ होता है। लगभग 25% नोडल लिम्फोमा त्वचा के लक्षणों के साथ प्रकट होंगे, जबकि सभी एनएचएल मामलों के 65% को त्वचीय टी-सेल लिंफोमा के रूप में जाना जाता है। सबसे आम उपप्रकारों में से एक माइकोसिस कवकनाशी है।
त्वचीय लिंफोमा के लक्षणों में शामिल हो सकते हैं:
- गोल त्वचा के पैच जो उठे, पपड़ीदार या खुजली वाले हो सकते हैं
- त्वचा के हल्के पैच
- त्वचा के ट्यूमर जो खुलकर टूट सकते हैं
- हथेलियों या तलवों का मोटा होना
- एक खुजली, दाने जैसी लाली जो शरीर के बहुत हिस्से को ढँकती है
- खालित्य (बालों का झड़ना)
अस्थि और अस्थि मज्जा
NHL में हड्डी की प्राथमिक भागीदारी को स्टेज 1 लिम्फोमा के रूप में वर्गीकृत किया गया है, जबकि व्यापक (प्रसार) बीमारी के साथ माध्यमिक भागीदारी को स्टेज 4 माना जाता है।
अस्थि लिम्फोमा का अधिकांश हिस्सा एनएचएल से जुड़ा होता है और बी-सेल लिंफोमा के रूप में जाना जाता है। एचएल लगभग कभी भी हड्डी को प्रभावित नहीं करता है।
जब लिम्फोमा अस्थि मज्जा को प्रभावित करता है, तो यह लाल और सफेद रक्त कोशिकाओं के उत्पादन को काफी कम कर सकता है, जिससे एनीमिया (कम लाल रक्त कोशिकाएं) और थ्रोम्बोसाइटोपेनिया (कम प्लेटलेट) होते हैं।
यह अस्थि मज्जा में उत्पादित एक विशिष्ट श्वेत रक्त कोशिका को भी दबाता है जिसे ल्यूकोसाइट कहा जाता है, जिससे ल्यूकोपेनिया होता है। (ल्यूकोसाइट्स संबंधित रक्त कैंसर में शामिल वही कोशिकाएं हैं जिन्हें ल्यूकेमिया के रूप में जाना जाता है।)
अस्थि लिम्फोमा के लक्षणों में शामिल हैं:
- हड्डी में दर्द
- अंग की सूजन
- एक अंग में गति की सीमा का नुकसान
- थकान
- आसान चोट और खून बह रहा है
यदि रीढ़ शामिल है, तो लिम्फोमा हाथ या पैर (परिधीय न्यूरोपैथी) में सुन्नता या झुनझुनी संवेदनाओं के साथ-साथ मूत्राशय या आंत्र नियंत्रण के नुकसान का कारण बन सकता है।
केंद्रीय स्नायुतंत्र
केंद्रीय तंत्रिका तंत्र (सीएनएस) के लिम्फोमा सभी मस्तिष्क के कैंसर के 7% और 15% के बीच का प्रतिनिधित्व करते हैं। उन्हें आमतौर पर बी-सेल लिम्फोमा के रूप में वर्गीकृत किया जाता है और आमतौर पर उन्मुक्त लोगों में होता है, जैसे कि उन्नत एचआईवी संक्रमण वाले।
प्राथमिक या माध्यमिक सीएनएस लिंफोमा के लक्षणों में शामिल हैं:
- सिर दर्द
- शरीर के एक विशिष्ट भाग में मांसपेशियों की कमजोरी
- एक विशिष्ट शरीर के अंग में सनसनी का नुकसान
- संतुलन, स्मृति, अनुभूति और / या भाषा के साथ समस्याएं
- दृष्टि में परिवर्तन या आंशिक दृष्टि हानि
- मतली और उल्टी
- बरामदगी
फेफड़े
पल्मोनरी (फेफड़े) लिम्फोमा एनएचएल की तुलना में एचएल के साथ अधिक आम है। एचएल के साथ, यह छाती के मीडियास्टिनल लिम्फ नोड्स के लिए माध्यमिक है। यदि यह NHL के साथ होता है, तो यह सबसे अधिक बार प्राथमिक होता है और MALT लिंफोमा के कारण होता है।
फुफ्फुसीय लिंफोमा के लक्षण अक्सर रोग के प्रारंभिक चरण में गैर-विशिष्ट होते हैं और इसमें शामिल हो सकते हैं:
- खाँसना
- छाती में दर्द
- बुखार
- सांस लेने में कठिनाई
- क्रेपिटस (श्रव्य फेफड़े की दरारें)
- हेमोप्टाइसिस (खून में खांसी)
- अनायास वजन कम होना
उन्नत फुफ्फुसीय लिम्फोमा के साथ, एटलेटिसिस (एक ढह फेफड़े) या फुफ्फुस बहाव ("फेफड़ों पर पानी") भी हो सकता है। रोग के इस चरण तक, फेफड़े आमतौर पर केवल शामिल अंग नहीं होंगे।
जिगर
प्राथमिक यकृत लिम्फोमा बेहद दुर्लभ है और लगभग विशेष रूप से एनएचएल के साथ जुड़ा हुआ है। उस ने कहा, NHL के साथ 15% और NL के साथ 10% लोगों में माध्यमिक जिगर की भागीदारी होगी। ज्यादातर मामलों में, दुर्दमता रेट्रोपरिटोनियल लिम्फ नोड्स से पेट की गुहा के पीछे स्थित यकृत तक फैल जाएगी।
यकृत लिम्फोमा के लक्षण अक्सर हल्के और गैर-विशिष्ट होते हैं और इसमें शामिल हो सकते हैं:
- अत्यधिक थकान
- ऊपरी दाएं पेट में दर्द या सूजन
- भूख में कमी
- मतली और उल्टी
- पीलिया (त्वचा का पीला पड़ना और / या आँखें)
- गहरा पेशाब
- अनायास वजन कम होना
गुर्दे और अधिवृक्क ग्रंथियां
यकृत के साथ, गुर्दे और अधिवृक्क ग्रंथियों के प्राथमिक लिम्फोमा दुर्लभ होते हैं। प्राथमिक या माध्यमिक गुर्दा लिम्फोमा अक्सर गुर्दे की कोशिका कार्सिनोमा की नकल करता है, एक प्रकार का कैंसर जो गुर्दे की छोटी नलियों में शुरू होता है और लक्षणों का कारण बनता है:
- तीव्र दर्द
- पक्ष या पेट में एक गांठ या सूजन
- हेमटुरिया (मूत्र में रक्त)
- भूख में कमी
- बुखार
- लगातार थकान
- अनायास वजन कम होना
अधिवृक्क ग्रंथियों के लिंफोमा आमतौर पर अधिवृक्क अपर्याप्तता के साथ प्रकट होंगे, जिसे एडिसन रोग के रूप में भी जाना जाता है।
गुप्तांग
वृषण में सभी असामान्य वृद्धि के लगभग 5% के लिए वृषण लिम्फोमा खाता है। यह आमतौर पर दर्द रहित सूजन के साथ प्रकट होता है, आमतौर पर केवल एक अंडकोष में। क्या विशेष रूप से संबंधित वृषण लिंफोमा बनाता है यह आक्रामक बी-सेल लिम्फोमा को शामिल करने के लिए जाता है जो केंद्रीय तंत्रिका तंत्र में जल्दी से स्थानांतरित होता है।
जननांग की भागीदारी महिलाओं के लिए दुर्लभ है, हालांकि गर्भाशय ग्रीवा और गर्भाशय से जुड़े मामलों की सूचना मिली है। अधिक बार नहीं, महिलाओं को लिम्फोमा का अनुभव जननांगों में नहीं बल्कि जननांगों के आस-पास के ऊतकों में होगा, जिसे एडनेक्सा कहा जाता है।
जटिलताओं
एचएल के छह अलग-अलग प्रकार हैं ("शास्त्रीय" गांठदार स्क्लेरोसिंग हॉजकिन लिम्फोमा सहित) और एनएचएल के 60 से अधिक प्रकार और उपप्रकार (जिनमें से 85% बी-सेल लिम्फोमा हैं)।
प्रकार और उपप्रकार को उनके ग्रेड द्वारा और विभेदित किया जा सकता है, जिनमें से कुछ निम्न-ग्रेड (धीमी गति से बढ़ते) और अन्य जिनमें से उच्च-ग्रेड (आक्रामक) होंगे। ये विशेषताएं अक्सर अनुमान लगा सकती हैं कि लक्षण कितनी तेज़ी और बड़े पैमाने पर विकसित होंगे और प्रगति करेंगे।
क्योंकि लिम्फोमा प्रतिरक्षा प्रणाली को कमजोर करता है, इससे गंभीर दीर्घकालिक जटिलताएं हो सकती हैं। यह विशेष रूप से निम्न-श्रेणी के लिम्फोमा के साथ सच है, जिनमें से कई को ठीक नहीं किया जा सकता है।
जबकि आधुनिक चिकित्सा ने लिम्फोमा वाले लोगों में लगभग सामान्य जीवन प्रत्याशाओं को बर्दाश्त किया है, कीमोथेरेपी दवाओं के संपर्क में रहने से कैंसर और हृदय रोग जैसे बुढ़ापे से संबंधित बीमारियों का शुरुआती विकास हो सकता है।
कैंसर
लेकिमिया और ठोस ट्यूमर सहित माध्यमिक कैंसर, लिंफोमा वाले लोगों में मृत्यु के प्रमुख कारणों में से हैं। कीमोथेरेपी दवाओं के संपर्क में आने के बाद ल्यूकेमिया अक्सर वर्षों और यहां तक कि दशकों तक विकसित हो सकता है, जबकि सभी माध्यमिक ठोस ट्यूमर का 70% से 80% संयुक्त विकिरण और कीमोथेरेपी के पिछले जोखिम वाले लोगों में होता है।
एचएल के साथ महिलाओं में स्तन कैंसर अक्सर सीने में जलन के 10 से 15 साल बाद होता है, विशेष रूप से 35 से कम उम्र के लोगों में। इसी तरह, फेफड़ों के कैंसर की दर एचएल वाले लोगों में अधिक होती है, जो पहले धूम्रपान और / या कीमोथेरेपी से गुजर चुके हैं।
विकिरण की उच्च खुराक द्वितीयक स्तन या फेफड़े के कैंसर के एक बड़े जोखिम को जन्म देती है, कम खुराक वाली छाती विकिरण की तुलना में जोखिम को 900% अधिक बढ़ाती है।
दिल की बीमारी
माना जाता है कि हृदय रोग लिम्फोमा से ग्रस्त लोगों में मृत्यु का प्रमुख, गैर-कैंसर का कारण है। मुख्य चिंताओं में कोरोनरी धमनी रोग (सीएडी) है, जो सामान्य आबादी की तुलना में तीन और पांच गुना अधिक दर पर होता है। लिम्फोमा के लिए छाती विकिरण चिकित्सा के संपर्क में आने के बाद ज्यादातर सीएडी के मामले 10 से 25 साल बाद विकसित होते हैं।
इसी तरह, गर्दन को विकिरण स्ट्रोक के जोखिम में दो से पांच गुना वृद्धि के साथ जुड़ा हुआ है। सीएडी के रूप में, पहले से मौजूद हृदय रोग, धूम्रपान, मधुमेह और उच्च रक्तचाप केवल जोखिम में जोड़ता है।
हार्मोनल विकार और बांझपन
एक बीमारी के रूप में जो अक्सर अंतःस्रावी तंत्र के अंगों को प्रभावित करती है, लिम्फोमा हार्मोनल असंतुलन या अपर्याप्तता पैदा कर सकता है जो बीमारी के सफल उपचार के बाद वर्षों तक बनी रह सकती है।
सबसे आम जटिलता हाइपोथायरायडिज्म (कम थायरॉयड फ़ंक्शन) है, जो एचएल वाले 60% लोगों को प्रभावित करती है। जोखिम हाइपोथायरायडिज्म का सीधा संबंध बीमारी के उपचार के लिए उपयोग किए जाने वाले विकिरण की मात्रा से है, विशेष रूप से उन्नत, देर-अवस्था वाले लिंफोमा में।
लिम्फोमा वाले लोगों में बांझपन एक आम चिंता है। जबकि वृषण लिम्फोमा सबसे निश्चित रूप से एक पुरुष की प्रजनन क्षमता को प्रभावित कर सकता है, लिम्फोमा का इलाज करने के लिए इस्तेमाल की जाने वाली एल्केलेटिंग कीमोथेरेपी दवाएं पुरुषों और महिलाओं दोनों में बांझपन का सबसे आम कारण हैं।
लोगों ने कीमोथेरेपी दवाओं के बीईओकेपीपी रेजिमेंट (ब्लेमाइसिन, एटोपोसाइड, डॉक्सोरूबिसिन, साइक्लोफॉस्फेमाईड, प्रोकार्बिन और प्रेडनिसोन) के साथ इलाज किया, जो सबसे गंभीर रूप से प्रभावित थे।
BEACOPP कीमोथेरेपी के साथ इलाज किए गए 50% महिलाओं को असामान्य मासिक धर्म चक्र का अनुभव होगा, जबकि 89% पुरुषों में एज़ोस्पर्मिया (मोटापा शुक्राणु की अनुपस्थिति) विकसित होगा।
अन्य कीमोथेरेपी रेजिमेंस (जैसे AVBD) कम प्रभावशाली हैं। द्वारा और बड़े, कीमोथेरेपी-प्रेरित बांझपन वाले पुरुषों और महिलाओं को चिकित्सा के पूरा होने के बाद बहाल प्रजनन क्षमता का अनुभव होगा, हालांकि कुछ स्थायी बाँझपन का अनुभव कर सकते हैं।
लिम्फोमा का इलाज कैसे किया जाता हैजब एक डॉक्टर को देखने के लिए
लिम्फोमा के निदान के बारे में सबसे कठिन बात लक्षणों की गैर-विशिष्टता है। कई मामलों में, शुरुआती संकेत पूरी तरह से अनुपस्थित हो सकते हैं और बीमारी के उन्नत होने पर केवल ओवरट लक्षणों के साथ प्रकट होंगे।
किसी भी ज्ञात कारण के साथ सबसे ज्यादा बताने वाला क्लू-लिसिस्टेन लिम्फैडेनोपैथी आपके डॉक्टर द्वारा तत्काल जांच करना चाहिए। लेकिन, ऐसे मामलों में जहां रोग छाती या पेट तक सीमित है, लिम्फैडेनोपैथी के कोई भी लक्षण दिखाई नहीं दे सकते हैं।
इसके अलावा, तथाकथित "बी" लक्षण (बुखार, रात को पसीना, वजन घटाने) अक्सर अन्य स्थितियों के लिए गलत होते हैं।
जोखिम
ऐसे मामलों में, आपको सक्रिय होने की आवश्यकता होगी यदि आप मानते हैं कि आपको लिम्फोमा का खतरा है। ऐसा इसलिए हो सकता है क्योंकि आपके पास लिम्फोमा के साथ एक प्रथम-डिग्री रिश्तेदार (माता-पिता, भाई या बहन) है, जो कि NHL के आपके जोखिम को 1.7 गुना और HL को 3.1 गुना बढ़ा देता है।
अन्य जोखिम कारकों में विकिरण और कीमोथेरेपी के पिछले प्रदर्शन शामिल हैं। यहां तक कि एचएल वाले लोग जो पहले विकिरण और कीमो से इलाज करते थे, बाद के वर्षों में एनएचएल के विकास का एक बढ़ा जोखिम है।
औद्योगिक रसायनों, वृद्धावस्था, और एक समझौता प्रतिरक्षा प्रणाली के लिए दीर्घकालिक जोखिम भी एचएल और एनएचएल के लिए महत्वपूर्ण योगदान कारक हैं।
हॉजकिन और गैर-हॉजकिन लिंफोमा के कारणअन्य बातें
जबकि जोखिम कारक अक्सर आपको लिम्फोमा निदान की दिशा में इंगित कर सकते हैं, आपके पास जोखिम कारकों में से कोई भी हो सकता है और अभी भी बीमारी हो सकती है। यह अंत करने के लिए, सबसे महत्वपूर्ण बात आप कर सकते हैं कभी भी बने रहने वाले लक्षणों को नजरअंदाज न करें, हालांकि हल्के वे हो सकते हैं।
उदाहरण के लिए, यदि गैर-विशिष्ट गैस्ट्रोइंटेस्टाइनल लक्षण एंटासिड और अन्य दवाओं के साथ सुधार करते हैं, तो अपने डॉक्टर को बताएं कि क्या वे पूरी तरह से दूर नहीं हैं। थोड़े बेहतर होने के कारण चुपचाप उनके साथ न रहें।
यदि लक्षण आपके लाल रक्त कोशिका या श्वेत रक्त कोशिका की गिनती में गिरावट के साथ आते हैं, तो संभावित कारण के रूप में लिम्फोमा का सुझाव देने से डरो मत, खासकर यदि आप 60 वर्ष से अधिक उम्र के हैं या नहीं। एक साधारण छाती का एक्स-रे हो सकता है। छाती या पेट में सूजन लिम्फ नोड्स की पहचान करने के लिए सभी की आवश्यकता होती है यदि गर्दन, बगल या कमर में कोई भी नहीं पाया जाता है।
यदि आपका डॉक्टर संतोषजनक स्पष्टीकरण के बिना आपकी चिंताओं को खारिज कर देता है, तो अपनी चिंताओं का पता लगाने के लिए अधिक इच्छुक डॉक्टर से दूसरी राय लें।
लिम्फोमा के कारण क्या हैं?