विषय
- शल्य चिकित्सा
- कीमोथेरपी
- लक्षित थेरेपी
- क्लिनिकल परीक्षण
- पूरक चिकित्सा (सीएएम)
- प्रशामक देखभाल
- घरेलू उपचार और जीवनशैली
वर्तमान में उपलब्ध उपचार विकल्पों को इस प्रकार वर्गीकृत किया जा सकता है:
- रोगनिवारक: ये उपचार बीमारी के साथ दीर्घकालिक अस्तित्व को प्राप्त करने की आशा के साथ किए जाते हैं।
- उपशामक: ये उपचार जो अस्तित्व को बढ़ा नहीं सकते हैं, लेकिन रोग के साथ रहने वाले लोगों के लिए जीवन की गुणवत्ता में सुधार करते हैं।
कैंसर को संबोधित करने वाले उपचारों को और अधिक वर्गीकृत किया जा सकता है:
- स्थानीय उपचार: ये उपचार हैं जो कैंसर का इलाज करते हैं जहां यह उत्पन्न हुआ था, और इसमें सर्जरी और विकिरण चिकित्सा शामिल हैं।
- प्रणालीगत उपचार: ये उपचार शरीर में कहीं भी (मेटास्टेस सहित) कैंसर कोशिकाओं को संबोधित करने के लिए डिज़ाइन किए गए हैं और इसमें कीमोथेरेपी और नैदानिक परीक्षणों में उपलब्ध कुछ नई दवाएं शामिल हैं।
यहां, प्रारंभिक और उन्नत अग्नाशयी कैंसर दोनों के उपचार के लिए वर्तमान में उपलब्ध विकल्पों का अवलोकन किया गया है।
शल्य चिकित्सा
सर्जरी एकमात्र उपचार विकल्प है जिसके परिणामस्वरूप अग्नाशय के कैंसर का इलाज किया जा सकता है। यदि सफल होता है, तो इस तरह की प्रक्रिया सभी कैंसर कोशिकाओं को हटा देगी। ऐसा करने से कम से कम लंबे समय तक जीवित रहने की संभावना बढ़ सकती है।
अग्नाशय के कैंसर वाले केवल 15% से 20% लोग सर्जरी के लिए उम्मीदवार हैं।
दुर्भाग्य से, यह मुश्किल हो सकता है, यहां तक कि हमारे पास जो इमेजिंग परीक्षण उपलब्ध हैं, यह जानने के लिए कि क्या कैंसर उस बिंदु तक फैल गया है जहां सर्जरी से पहले ही सर्जरी असावधान है। (स्टेज 3 और स्टेज 4 ट्यूमर सहित, फैलने वाले अग्नाशय के कैंसर का इलाज, जीवित रहने में वृद्धि नहीं करता है, लेकिन जीवन की गुणवत्ता को काफी कम कर देता है।) सर्जरी के दौरान, डॉक्टरों को पता चलता है कि इस प्रक्रिया को माना जाने वाला कैंसर बहुत दूर तक फैल गया है। अच्छा विकल्प लगभग 20% समय।
कुछ चिकित्सकों ने एक लेप्रोस्कोपिक बायोप्सी (एक परीक्षण जिसमें पेट में कई छोटे चीरों को रखा जाता है और एक अग्न्याशय के एक छोटे टुकड़े को निकालने और आसपास के क्षेत्र का पता लगाने के लिए जांच की जाती है) को सर्जरी से पहले माना जाता है। अनावश्यक सर्जरी और उसके बाद के दर्द और जटिलताओं की संभावना को कम कर सकता है।
चुनौतियां और विचार
अग्न्याशय पेट के ठीक पीछे होता है और कई महत्वपूर्ण संरचनाओं के बगल में होता है। सीधे अग्न्याशय के पीछे प्रमुख रक्त वाहिकाओं का संग्रह होता है। यदि एक ट्यूमर को "स्थानीय रूप से उन्नत" के रूप में वर्णित किया गया है, तो इसका मतलब है कि ट्यूमर इन प्रमुख रक्त वाहिकाओं को ढंक रहा हो सकता है, जिससे जहाजों को नुकसान पहुंचाए बिना सभी ट्यूमर को हटाना लगभग असंभव हो जाता है। जब ऐसा होता है, तो एक व्यक्ति सर्जरी का उम्मीदवार हो सकता है या नहीं हो सकता है। कुछ उच्च-मात्रा केंद्र संभावित रूप से रक्त वाहिकाओं को अलग-अलग डिग्री तक हटाने और पुन: निर्माण करने में सक्षम होते हैं - इसलिए इन मामलों में कैंसर जिन्हें पहले माना जाता था कि अब निष्क्रिय हो गए हैं, संभावित रूप से संचालित हो सकते हैं।
शरीर रचना को समझना उन लोगों के लिए भी मददगार है, जो अपने पास हैं सीमा रेखा का रोगइसमें वे लोग शामिल हैं जिन्हें कैंसर है जो रक्त वाहिका के 50% या उससे कम हिस्से को कवर करते हैं। इस स्थिति के लिए कोई मानक उपचार नहीं है, लेकिन कुछ चिकित्सकों का मानना है कि ट्यूमर को सिकोड़ने के लिए कीमोथेरेपी (बिना या विकिरण चिकित्सा के साथ) देना इतना पर्याप्त हो सकता है कि इसे शल्य चिकित्सा द्वारा हटाया जा सकता है।
प्रक्रियाएं
यदि आपको सर्जरी के लिए एक उम्मीदवार माना जाता है, तो निम्नलिखित विकल्प किए जा सकते हैं:
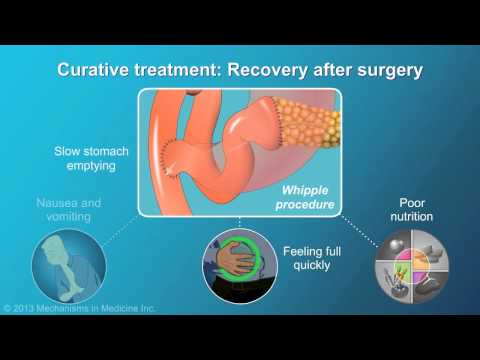
- व्हिपल प्रक्रिया (अग्नाशयशोथ)व्हिपल प्रक्रिया अग्नाशय के कैंसर के लिए की जाने वाली सबसे आम प्रक्रिया है और ऐसे लोगों के लिए एक विकल्प है, जिन्हें अग्न्याशय के सिर का प्रारंभिक-चरण कैंसर है। इस सर्जरी में पित्ताशय की थैली, सामान्य पित्त नली, अग्न्याशय का एक बड़ा हिस्सा (सिर सहित), ग्रहणी का हिस्सा, पेट का हिस्सा, प्लीहा, और पास के लिम्फ नोड्स को हटा दिया जाता है। शरीर का हिस्सा और अग्न्याशय की पूंछ अपने कार्य (पाचन एंजाइम और हार्मोन के उत्पादन) को संरक्षित करने के लिए पीछे रह जाती है।
- व्हिपल प्रक्रिया विविधताएँ:क्लासिक व्हिपल प्रक्रिया पर कई भिन्नताएं हैं जो पेट के अधिक भाग और छोटी आंत के पहले भाग को संरक्षित करती हैं, जिन्हें आमतौर पर पाइलोरस-संरक्षण पैन्क्रियासिकोडोडेनेक्टोमी के रूप में जाना जाता है। इन प्रक्रियाओं को कुछ पश्चात की जटिलताओं को कम करने में मदद के लिए किया जाता है।
- बाहर का अग्नाशयअग्न्याशय के शरीर या पूंछ में कैंसर शायद ही कभी संचालित होते हैं, लेकिन जब वे होते हैं, तो अग्न्याशय की पूंछ को तिल्ली के साथ या उसके बिना हटाया जा सकता है।
- कुल पंचोपचार: कुल अग्नाशयशोथ अनिवार्य रूप से एक व्हिपल प्रक्रिया के समान है, लेकिन इसमें भिन्नता है कि पूरे अग्न्याशय को हटा दिया जाता है। यह तब किया जाता है जब यह सभी दृश्यमान ट्यूमर को हटाने के लिए आवश्यक होता है।
साइड इफेक्ट्स और जटिलताओं
अग्नाशय के कैंसर के लिए सभी सर्जिकल विकल्प बहुत बड़ी सर्जरी हैं, और जटिलताओं या मृत्यु असामान्य नहीं हैं। सामान्य जोखिमों में सामान्य संज्ञाहरण, रक्तस्राव, संक्रमण और सर्जरी के बाद रक्त के थक्कों के विकास से जुड़े जोखिम शामिल हैं।
अग्नाशय के कैंसर वाले लोगों में रक्त के थक्कों का जोखिम बहुत अधिक है, और इस जोखिम में सर्जरी शामिल है। सर्जरी के दौरान और बाद में पैरों पर संपीड़न उपकरणों का उपयोग करना, साथ ही साथ रक्त के पतले हिस्से कुछ हद तक इसे कम कर सकते हैं।
सर्जरी की सबसे आम दीर्घकालिक जटिलता कैंसर की पुनरावृत्ति है, और यह दुर्भाग्य से, बहुत सामान्य है। सर्जरी के बाद अग्नाशय के कैंसर की पुनरावृत्ति होने की संभावना कई कारकों पर निर्भर करती है, और केवल आपका सर्जन अनुमान लगाने में सक्षम होगा। आपके लिए इसका क्या मतलब हो सकता है।
प्रत्येक प्रक्रिया अन्य मुद्दों में भी परिणाम कर सकती है। उदाहरण के लिए, पाइलोरस-रक्षण अग्नाशय में, पेट के हिस्से को हटाने और छोटी आंत के पहले भाग में डंपिंग सिंड्रोम हो सकता है, एक ऐसी स्थिति जो खाने के तुरंत बाद महत्वपूर्ण दस्त का कारण बन सकती है। यह पित्त की संभावना को भी बढ़ा सकती है। भाटा, एक ऐसी स्थिति जहां पित्त गलत दिशा में जाता है और पेट में प्रवेश करता है जिससे सूजन और असुविधा होती है।
जब कुल अग्नाशयशोथ किया जाता है, तो सभी अग्नाशयी कार्य निश्चित रूप से पूरी तरह से खो जाते हैं। इंसुलिन, ग्लूकागन या पाचन एंजाइमों का कोई उत्पादन नहीं होता है। मधुमेह अपरिहार्य है और इंसुलिन थेरेपी और एंजाइम प्रतिस्थापन सर्जरी के बाद आवश्यक हैं।
चाहे आपको पूरक एंजाइम या हार्मोन की आवश्यकता होगी अंश अग्न्याशय को हटा दिया जाता है, कई कारकों पर निर्भर करता है, जिसमें शल्यक्रिया से पहले ट्यूमर से अग्न्याशय को नुकसान की मात्रा शामिल है। सौभाग्य से, लोगों को पर्याप्त मात्रा में इंसुलिन बनाने के लिए, और सामान्य जीवन जीने के लिए अपने पूरे अग्न्याशय की आवश्यकता नहीं होती है। सर्जरी के बाद संभव है।
प्रशामक शल्य
अग्नाशय के कैंसर वाले लोगों में लक्षणों को कम करने के लिए सर्जरी की जा सकती है, लेकिन बीमारी को ठीक नहीं किया जा सकता है। इन ट्यूमर द्वारा सामान्य पित्त नली का अवरुद्ध होना बहुत आम बात है। जब ऐसा होता है, तो डक्ट को बायपास करने के लिए एंडोस्कोपी या सर्जरी के जरिए स्टेंट लगाया जा सकता है।
अस्पताल चुनना
यदि आप सर्जरी के लिए एक उम्मीदवार हैं, तो यह हैअत्यंत महत्वपूर्ण है कि आप ऐसे अस्पताल में देखभाल करें जो इन सर्जरी की एक बड़ी मात्रा करता है। इसका मतलब है कि हर साल 15 से अधिक अग्नाशय के कैंसर की सर्जरी करने वाली एक सुविधा को चुनना और मृत्यु के कम जोखिम और कम उम्र के रहने की रिपोर्ट कर सकता है।
अग्नाशय के कैंसर चिकित्सक चर्चा गाइड
अपने अगले डॉक्टर की नियुक्ति के लिए हमारे प्रिंट करने योग्य मार्गदर्शिका प्राप्त करें जिससे आपको सही सवाल पूछने में मदद मिल सके।

कीमोथेरपी
अग्नाशय के कैंसर वाले लोगों के लिए कीमोथेरेपी का इस्तेमाल कुछ तरीकों से किया जा सकता है।
नवदुर्जा रसायन चिकित्सा:नियोएडज्वेंट कीमोथेरेपी एक ट्यूमर को सिकोड़ने के लिए सर्जरी से पहले कीमोथेरेपी के उपयोग को संदर्भित करती है ताकि सर्जरी संभव हो (जैसा कि ऊपर चर्चा की गई है)।
सहायक रसायन चिकित्सा:Adjuvant कीमोथेरेपी का उपयोग कीमोथेरेपी को संदर्भित करता है के अतिरिक्त सर्जरी। अग्नाशय के कैंसर आमतौर पर सर्जरी के बाद पुनरावृत्ति करते हैं, जिसका अर्थ है कि कैंसर कोशिकाएं अक्सर पीछे रह जाती हैं (लेकिन इमेजिंग परीक्षणों पर देखा जा सकता है)। जब सर्जरी के बाद कीमोथेरेपी का उपयोग किया जाता है, तो तीन से चार महीनों में जीवित रहने में सुधार होता है।
उपचारात्मक रसायन चिकित्सा:ज्यादातर समय जब कीमोथेरेपी को अग्नाशय के कैंसर के लिए माना जाता है, तो यह इस उम्मीद के साथ दिया जाता है कि यह जीवन का विस्तार करेगा, लेकिन कैंसर का इलाज नहीं करेगा। कुल मिलाकर, कीमोथेरेपी के परिणामस्वरूप छोटे, लेकिन जीवित रहने की अवधि में महत्वपूर्ण सुधार होता है।
सबसे अधिक इस्तेमाल की जाने वाली दवाओं में शामिल हैं:
- अब्रक्सेन (एल्ब्यूमिन-बाउंड पैक्लिटैक्सेल)
- गीज़र (जेमिसिटाबाइन)
- 5-एफयू (फ्लूरोरासिल)
- ओनिवाईक (इरिनोटेकान लिपोसोम इंजेक्शन)
ये दवाएं आमतौर पर संयोजन में दी जाती हैं और लक्षित चिकित्सा, इम्यूनोथेरेपी या कभी-कभी, विकिरण चिकित्सा के साथ दी जा सकती हैं। दवाओं को कुछ अंतरालों पर (जैसे सप्ताह में एक बार तीन सप्ताह, एक सप्ताह के बाद बंद) कई चक्रों के लिए अंतःशिरा में दिया जाता है।
एक तीन-दवा संयोजन, फोल्फिरिनेक्स (5-एफयू / ल्यूकोवोरिन, इरिनोटेकैन, और ऑक्सिप्लिप्टिन) काफी अच्छी तरह से काम करता है, लेकिन अन्य विकल्पों की तुलना में अधिक विषाक्त है और मुख्य रूप से अच्छे सामान्य स्वास्थ्य वाले लोगों के लिए उपयोग किया जाता है (जिनके पास एक अच्छा प्रदर्शन स्थिति है )।
दवाओं के विभिन्न संयोजनों को देखने वाले अध्ययनों की 2018 समीक्षा में पाया गया कि फॉल्फिरिनेक्स पर लंबे समय तक जीवित रहने का सबसे अधिक प्रभाव था।
कीमोथेरेपी के साइड इफेक्ट
कीमोथेरेपी के दुष्प्रभाव महत्वपूर्ण हो सकते हैं और इसमें बालों का झड़ना शामिल है; मतली और उल्टी (हालांकि इन लक्षणों को कम करने के लिए उपचार हाल के वर्षों में काफी सुधार हुआ है); अस्थि मज्जा दमन जिसके परिणामस्वरूप श्वेत रक्त, लाल रक्त कोशिकाओं (एनीमिया), और प्लेटलेट्स की संख्या कम हो जाती है।
लक्षित थेरेपी
लक्षित चिकित्सा ऐसी दवाएं हैं जो कैंसर कोशिकाओं की वृद्धि में विशिष्ट मार्गों को लक्षित करती हैं। चूंकि इन उपचारों का लक्ष्य विशेष रूप से कैंसर कोशिकाओं पर होता है, वे अक्सर (लेकिन हमेशा नहीं) कीमोथेरेपी से कम दुष्प्रभाव होते हैं।
एक मौखिक दवा जो कभी-कभी अग्नाशय के कैंसर वाले लोगों के लिए उपयोग की जाती है, टारसेवा (एर्लोटिनिब) कैंसर कोशिकाओं के विकास में एक मार्ग अवरुद्ध करके काम करती है। कैंसर कोशिकाओं को मारने के बजाय, यह अनिवार्य रूप से उन्हें भूखा रखती है और उनकी प्रतिकृति को रोकती है। टेरसेवा का उपयोग आमतौर पर जेमज़ार के साथ किया जाता है। टारसेवा के सबसे आम साइड इफेक्ट्स में एक मुँहासे की तरह दाने और दस्त शामिल हैं।
क्लिनिकल परीक्षण
नेशनल कैंसर इंस्टीट्यूट नोट करता है कि जिन रोगियों के लिए वर्तमान में स्वीकृत उपचार जीवन को सार्थक तरीके से आगे नहीं बढ़ा सकते हैं, नैदानिक परीक्षण में भाग लेना एक व्यवहार्य विकल्प हो सकता है।
अग्नाशय के कैंसर के परीक्षण के लिए कई नैदानिक परीक्षण प्रगति पर हैं, साथ ही उपरोक्त उपचारों के विभिन्न संयोजनों के साथ-साथ इम्यूनोथेरेपी के रूप में नए उपचार भी किए जा रहे हैं। जबकि कुछ उपचार अभी अग्नाशय के कैंसर के साथ अध्ययन किए जा रहे हैं, उन्होंने कभी-कभी नेतृत्व किया है उन्नत कैंसर के नाटकीय नियंत्रण, जैसे कि फेफड़े के कैंसर, और आशा करते हैं कि भविष्य में अग्नाशय के कैंसर के बेहतर उपचार उपलब्ध होंगे।
पूरक चिकित्सा (सीएएम)
वर्तमान समय में, कोई वैकल्पिक उपचार नहीं हैं जो अग्नाशयी कैंसर के उपचार में कोई प्रभाव दिखाते हैं। कुछ वैकल्पिक उपचार, हालांकि, लोगों को कैंसर और कैंसर के उपचार के कारण होने वाले लक्षणों से निपटने में मदद कर सकते हैं, और कई बड़े कैंसर केंद्र अब इसकी पेशकश करते हैं। एकीकृत विकल्प। उदाहरणों में एक्यूपंक्चर, ध्यान, मालिश चिकित्सा और योग शामिल हैं।
की आपूर्ति करता है
अग्नाशयी कैंसर के रोग के बारे में जानने पर कई लोग आहार और हर्बल सप्लीमेंट की तलाश करते हैं।
यह ध्यान रखना महत्वपूर्ण है कि कुछ विटामिन और पोषण की खुराक कैंसर उपचार की प्रभावशीलता को कम कर सकती है।
लैब में किए गए शोध में आयुर्वेद में इस्तेमाल किए जाने वाले कुछ उपायों पर ध्यान दिया गया है, जैसे कि त्रिफला, और निगेला सैटाइवा (काली गाजर)। जबकि एक परखनली में विकसित मानव अग्नाशय कोशिकाओं के विकास में अवरोधक दिखाते हुए आशाजनक निष्कर्ष दिए गए हैं। हमें नहीं पता कि इन यौगिकों का मनुष्यों पर कोई प्रभाव पड़ेगा या नहीं। इसके अलावा, ये पूरक संयुक्त राज्य अमेरिका में काफी हद तक अनियमित हैं और संभवतः अन्य उपचारों में हस्तक्षेप कर सकते हैं। यह एक अच्छा अनुस्मारक है, हालांकि, किसी भी विटामिन, खनिज, या आपके द्वारा पूरक आहार के बारे में अपने ऑन्कोलॉजिस्ट से बात करने के लिए / लेने के बारे में सोच रहे हैं।
दिलचस्प बात यह है कि कैंसर कैचेक्सिया (वजन कम करने का लक्षण, भूख न लगना और मांसपेशियों का कम होना जो अग्नाशय के कैंसर से ग्रस्त अधिकांश लोगों को प्रभावित करता है) पर शोध में पाया गया है कि ओमेगा -3 फैटी एसिड सहायक हो सकता है, जैसा कि है बहुत कम है कि वास्तव में इस सिंड्रोम में अंतर होता है। चूंकि कैशेक्सिया को कैंसर के 20% लोगों में मृत्यु का प्रत्यक्ष कारण माना जाता है, इस बारे में आपके ऑन्कोलॉजिस्ट से बात करने लायक है। आहार ओमेगा -3 s के कई स्रोत हैं, और अधिकांश समय ऑन्कोलॉजिस्ट पूरक आहार के बजाय आहार के माध्यम से पोषक तत्व प्राप्त करने की सलाह देते हैं।
प्रशामक देखभाल
उपशामक देखभाल धर्मशाला के समान नहीं है, और वास्तव में अत्यधिक इलाज योग्य ट्यूमर वाले लोगों के लिए भी इस्तेमाल किया जा सकता है। यह कैंसर के साथ रहने वाले व्यक्ति के स्वास्थ्य और भलाई पर केंद्रित है, बजाय कैंसर के उपचार के। प्रशामक देखभाल वास्तव में अग्नाशय के कैंसर का निदान करने वाले अधिकांश लोगों के लिए उपचार का मुख्य आधार है। इसमें सर्जरी या कीमोथेरेपी शामिल हो सकती है, जैसा कि ऊपर उल्लेख किया गया है, लेकिन अन्य विकल्प भी।
उदाहरणों में इष्टतम दर्द प्रबंधन शामिल है; अन्य शारीरिक लक्षणों का नियंत्रण, जैसे कि पाचन संबंधी समस्याएं; पोषण संबंधी सहायता; और तनाव, चिंता और अवसाद के लिए भावनात्मक समर्थन। प्रशामक देखभाल आध्यात्मिक चिंताओं, देखभाल करने वालों की जरूरतों और संचार और बीमा से लेकर वित्तीय और कानूनी सहायता तक के व्यावहारिक मुद्दों को संबोधित करने में भी सहायक हो सकती है।
कई कैंसर केंद्र अब एक उपचारात्मक देखभाल टीम के साथ परामर्श देते हैं ताकि यह सुनिश्चित हो सके कि लक्षण संभव हो।
घरेलू उपचार और जीवनशैली
चूंकि अग्नाशयी कैंसर के साथ जीवन की गुणवत्ता का अत्यधिक महत्व है, इसलिए इसे बेहतर बनाने वाले उपायों को सर्वोपरि माना जाता है। स्वस्थ आहार खाने से आपके कैंसर पर फर्क नहीं पड़ सकता है, लेकिन ज्यादातर लोग तब बेहतर महसूस करते हैं जब वे फलों और सब्जियों से भरपूर आहार खाते हैं। । व्यायाम सहायक होता है और, शायद काउंटरटाइनेटिव रूप से, कैंसर कैचेक्सिया को कम करने में मदद करता है।
कुछ लोगों को आश्चर्य होता है कि क्या यह निदान के बाद धूम्रपान छोड़ने के लायक है, खासकर उन्नत अग्नाशय के कैंसर के साथ। इसका जवाब है हाँ। कई मजबूत कारण हैं कि कैंसर के निदान के बाद छोड़ने से बहुत मदद मिल सकती है।
अग्नाशय का कैंसर: नकल, समर्थन और अच्छी तरह से रहना- शेयर
- फ्लिप
- ईमेल