
विषय
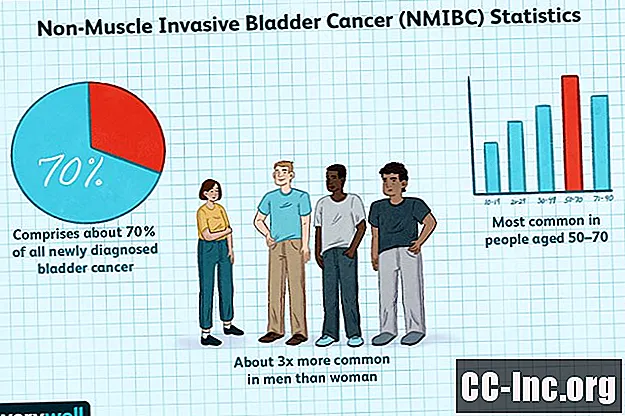
गैर-मांसपेशी आक्रामक मूत्राशय कैंसर, जिसे NMIBC भी कहा जाता है, मूत्राशय कार्सिनोमा का एक उपप्रकार है। यह एक "सतही" मूत्राशय कैंसर के रूप में भी जाना जाता है। NMIBC में, कैंसर मूत्राशय के अंदर पाए जाने वाले किसी भी मांसपेशी ऊतक को प्रभावित नहीं करता है। यह एक अन्य उपप्रकार, मांसपेशियों-आक्रामक मूत्राशय कैंसर (MIBC) के साथ विरोधाभास करता है, जिसमें कैंसर मूत्राशय की मांसपेशियों की दीवार में पाया जा सकता है।मूत्राशय के कैंसर एक समूह के रूप में मूत्र पथ से जुड़े कैंसर के सबसे आम प्रकार हैं। मूत्राशय के कैंसर से ग्रसित नव लोगों में से लगभग 70% में NMIBC होता है। मूत्राशय का कैंसर महिलाओं की तुलना में पुरुषों में लगभग तीन गुना अधिक है। यह 50-70 आयु वर्ग के लोगों में सबसे आम है।
नॉन-मसल इनवेसिव ब्लैडर कैंसर के प्रकार
NMIBC को छोटे कैंसर उपप्रकारों में विभाजित किया जा सकता है। ये आपके NMIBC की बारीकियों के बारे में अधिक जानकारी देते हैं।
कैंसर की अवस्था
NMIBC के विभिन्न चरण कैंसर की उपस्थिति, आकार और कुछ उपचारों के प्रसार और प्रतिक्रिया की संभावना के बारे में विवरण देते हैं।
आपके कैंसर को स्टेज टा (पैपिलरी) के रूप में वर्गीकृत किया जा सकता है, अगर उसमें उंगली के आकार के अनुमान हैं और इसमें केवल मूत्राशय की परत शामिल है जो मूत्र के ठीक बगल में पाई जाती है। यह सबसे सामान्य उपप्रकार है। यदि कैंसर परत के ठीक नीचे पहुंचता है, तो इसे आमतौर पर T1 के रूप में वर्गीकृत किया जाता है। एक तीसरा प्रकार "स्वस्थानी में कार्सिनोमा" है। कोशिकाएं अधिक असामान्य दिखती हैं, और उपस्थिति लाल और सपाट है, लेकिन वे अधिक गहराई से आक्रमण नहीं कर रहे हैं।
परिभाषा के अनुसार, NMIBC वाले लोगों को उच्च-चरण वाला कैंसर नहीं होता है, क्योंकि कैंसर पास के ऊतकों या लिम्फ नोड्स में नहीं फैला है।
कैंसर ग्रेड
आप अपने कैंसर के "ग्रेड" के बारे में भी जानकारी प्राप्त कर सकते हैं। एक माइक्रोस्कोप के तहत कोशिकाएं कितनी सामान्य दिखाई देती हैं, इस बारे में ग्रेड जानकारी देता है। कोशिकाएँ जो बहुत अव्यवस्थित और असामान्य दिखाई देती हैं, उनमें समस्याएँ उत्पन्न होने की संभावना अधिक होती है। एक उच्च ग्रेड उन कोशिकाओं को दिया जाता है जो अधिक असामान्य दिखाई देती हैं।
विश्व स्वास्थ्य संगठन निम्न-ग्रेड और उच्च-ग्रेड NMIBC ग्रेड को अलग करता है। उच्च-ग्रेड NMIBC कम ग्रेड NMIBC की तुलना में उपचार के बाद वापस आने या आसपास के ऊतक पर आक्रमण करने की अधिक संभावना है।
आप अपने MNIBC घाव की अन्य विशिष्ट विशेषताओं के बारे में जान सकते हैं जो आपके ग्रेड से भी संबंधित है। उदाहरण के लिए, यदि आपके पास MNIBC का यूरोटेलियल पैपिलोमा ग्रेड है, तो घाव सौम्य है और समस्याओं का कारण बनने की संभावना नहीं है। इसके विपरीत, यदि आपका ग्रेड "उच्च श्रेणी के पैपिलरी यूरोटेलियल कार्सिनोमा" है, जो NMIBC का अधिक गंभीर प्रकार है।
जोखिम समूह
कुछ लोग ग्रेड, स्टेज और अन्य कारकों के आधार पर NMIBC को कम जोखिम, इंटरमीडिएट-रिस्क और हाई-रिस्क श्रेणियों में भी चिह्नित करते हैं। उच्चतम जोखिम वाले समूह में कैंसर की पुनरावृत्ति, प्रगति का सबसे बड़ा जोखिम होता है, और मृत्यु। सामान्य तौर पर, NMIBC से निदान करने वाले लोगों में मृत्यु का जोखिम कम होता है और बुरे परिणाम लोगों की तुलना में शुरू में MIBC के साथ निदान किए जाते हैं।
NMIBC लक्षण
NMIBC का सबसे आम प्रारंभिक लक्षण आपके मूत्र में रक्त का दिखना है। यह दर्द रहित है, और रक्त हमेशा मौजूद नहीं हो सकता है। मूत्राशय के कैंसर वाले लगभग 85% लोगों में यह लक्षण होगा। कुछ लोगों को मूत्र में रक्त की थोड़ी मात्रा भी हो सकती है जो नग्न आंखों से दिखाई नहीं देते हैं।
कुछ अन्य संभावित लक्षणों में शामिल हैं:
- जोर से महसूस करना कि आपको पेशाब करने की आवश्यकता है, भले ही आपका मूत्राशय भरा नहीं है
- अधिक बार पेशाब करने की आवश्यकता
- पेशाब के साथ दर्द होना
- ऐसा महसूस करना कि आप अपने मूत्राशय से सारा मूत्र नहीं निकाल सकते
- कमजोर या आंतरायिक मूत्र प्रवाह
हालांकि, यह नोट करना महत्वपूर्ण है कि NMIBC के साथ कुछ लोग किसी भी लक्षण को बिल्कुल भी नोटिस नहीं करेंगे। इसके अलावा, इन लक्षणों को अन्य चिकित्सा स्थितियों में पाया जा सकता है जिनका मूत्राशय के कैंसर से कोई लेना-देना नहीं है, इसलिए यह महत्वपूर्ण है कि निष्कर्ष पर न जाएं।
कारण
किसी भी कैंसर के कारण जटिल हैं, और इसमें NMIBC शामिल है। NMIBC कई विशिष्ट आनुवंशिक उत्परिवर्तन के कारण विकसित होता है जो शरीर के इस क्षेत्र में कोशिकाओं में हो सकता है। ये अधिग्रहीत उत्परिवर्तन जन्म से मौजूद नहीं हैं, लेकिन डीएनए के एक विशिष्ट हिस्से के क्षतिग्रस्त होने पर "आनुवंशिक हिट" की एक श्रृंखला के रूप में आते हैं। जब विशिष्ट जीन क्षतिग्रस्त हो जाते हैं, तो वे कोशिका के विभाजन, प्रतिकृति और अन्य कार्यों को विनियमित करने में सक्षम नहीं हो सकते हैं, जो वे सामान्य रूप से करते हैं। जैसा कि वे अधिक आनुवंशिक परिवर्तन प्राप्त करते हैं, ये कोशिकाएं अधिक असामान्य रूप से व्यवहार करना शुरू कर देती हैं, और वे हो सकते हैं। पड़ोसी ऊतक पर आक्रमण करना शुरू करें।
कुछ पर्यावरणीय परिस्थितियां इस संभावना को बढ़ाती हैं कि किसी को आनुवंशिक क्षति मिलेगी जो अंततः कैंसर का कारण बनेगी। इन्हें कार्सिनोजेन कहा जाता है। उदाहरण के लिए, हम जानते हैं कि धूम्रपान करने से मूत्राशय के कैंसर होने का खतरा होता है। किसी व्यक्ति के छोड़ने के बाद यह जोखिम कम हो जाता है, लेकिन यह कई वर्षों तक सामान्य नहीं होता है। यदि प्रारंभिक उपचार के बाद भी धूम्रपान जारी रहता है, तो लोगों को कैंसर के होने का खतरा अधिक होता है।
कुछ उद्योगों में काम करने वाले लोगों को NMIBC या एक और मूत्राशय कैंसर होने का खतरा अधिक होता है। ऐसे पदार्थों के संपर्क में आनालीन डाईज़ और बेंज़िडीन यौगिकों का जोखिम बढ़ सकता है। इससे मुद्रण, लोहा और एल्यूमीनियम प्रसंस्करण, और गैस और टार विनिर्माण जैसे क्षेत्रों में काम करने वाले लोगों के लिए जोखिम बढ़ जाता है।
मूत्राशय में लगातार जलन भी एक जोखिम बढ़ाती है। उदाहरण के लिए, यह उन लोगों पर लागू हो सकता है जिनके पास लंबे समय तक मूत्र कैथेटर, आवर्तक मूत्र पथ के संक्रमण या मूत्राशय की पथरी है, या ऐसे लोग हैं जिनके अतीत में कीमोथेरेपी हुई है। हालाँकि, कुछ लोगों को NMIBC प्राप्त होता है, भले ही उनके पास बीमारी के लिए कोई ज्ञात जोखिम कारक न हों, और इन जोखिम वाले कारकों वाले कई लोगों को कभी भी बीमारी नहीं होती है।
जिन लोगों के मूत्राशय के कैंसर के साथ उनके परिवार में कोई था, वे भी अधिक जोखिम में हैं। यह कुछ जीनों में भिन्नता के कारण हो सकता है जो किसी के जोखिम को थोड़ा बढ़ाते हैं। यह साझा पर्यावरणीय जोखिम (जैसे धूम्रपान) के कारण भी हो सकता है।
शायद ही कभी, NMIBC एक आनुवांशिक सिंड्रोम की विरासत के कारण होता है जो कैंसर के खतरे को बढ़ाता है। उदाहरण के लिए, लिंच सिंड्रोम वाले लोगों में NMIBC सहित कुछ कैंसर होने का बहुत अधिक जोखिम होता है।
निदान
एक मानक चिकित्सा इतिहास और नैदानिक परीक्षा नैदानिक शुरुआती बिंदु प्रदान करती है। जिसमें अक्सर पुरुषों के लिए एक रेक्टल और प्रोस्टेट परीक्षा और महिलाओं के लिए एक रेक्टो-योनि परीक्षा शामिल होती है।
आपको अपने मूत्र के नमूनों का विश्लेषण करने की भी आवश्यकता हो सकती है। यह आपके लक्षणों के अन्य संभावित कारणों को खत्म करने में मदद कर सकता है और संभावित मूत्राशय के कैंसर के बारे में सुराग दे सकता है। माइक्रोस्कोप के तहत इन कोशिकाओं को देखने से आपके रोग की प्रकृति के बारे में अधिक जानकारी मिल सकती है। आपके मूत्र का विश्लेषण कुछ प्रोटीन मार्करों के लिए भी किया जा सकता है जो अक्सर मूत्राशय के कैंसर वाले लोगों में पाए जाते हैं।
कभी-कभी किडनी और मूत्राशय का अल्ट्रासाउंड एक मददगार अगला कदम हो सकता है यदि आप यह देख रहे हों कि आपके मूत्र में रक्त है।
यदि आपका चिकित्सक इन सुरागों से मूत्राशय के कैंसर के बारे में चिंतित है, तो आपको सिस्टोस्कोपिक मूल्यांकन की आवश्यकता होगी। दुर्भाग्य से, यह कुछ हद तक असहज प्रक्रिया है। सिस्टोस्कोपी के दौरान, आपका चिकित्सक आपके मूत्रमार्ग में और आपके मूत्राशय में एक लंबी खोखली ट्यूब को सम्मिलित करता है। यह आमतौर पर आपके डॉक्टर के कार्यालय में किया जा सकता है। सिस्टोस्कोपी के दौरान, आपका चिकित्सक आपके मूत्राशय पर एक नज़र डाल सकता है और छोटे ऊतक के नमूने ले सकता है जिसका प्रयोगशाला में विश्लेषण किया जा सकता है। इन विश्लेषणों के माध्यम से, आप सीख सकते हैं कि क्या आपके पास NMIBC है और आपके पास क्या उपप्रकार हो सकता है।
कुछ मामलों में, आपके कैंसर के बारे में अधिक जानकारी प्राप्त करने के लिए आगे की इमेजिंग की आवश्यकता होगी। इसमें कंप्यूटेड टोमोग्राफी यूरोग्राफी, इंट्रावीनस यूरोग्राम, या पेल्विक और एब्डोमिनल मैग्नेटिक रेजोनेंस इमेजिंग (एमआरआई) शामिल हो सकते हैं।
इलाज
NMIBC के साथ अधिकांश लोगों के लिए वर्तमान मानक उपचार TURBT (मूत्राशय के ट्यूमर के transurethral स्नेह) नामक एक चिकित्सा है। यह उपचार सभी दिखाई देने वाले कैंसर को दूर करता है और इस बारे में अधिक जानकारी प्रदान कर सकता है कि कैंसर फैल गया है या नहीं। नमूनों का और भी विश्लेषण किया जा सकता है, जो कैंसर की बारीकियों के बारे में अधिक जानकारी देता है। कुछ लोगों को अपने पहले एक के बाद अतिरिक्त TURBT प्रक्रिया की आवश्यकता होती है। उदाहरण के लिए, उच्च श्रेणी के ट्यूमर वाले लोगों के लिए इसकी सिफारिश की जा सकती है।
TURBT अक्सर उपचार के साथ होता है जो अंतःशिरा चिकित्सा के माध्यम से दिया जाता है। इंट्रावेसिकल थेरेपी का मतलब है कि दवा को एक नरम कैथेटर के माध्यम से डाला जाता है जो सीधे आपके मूत्राशय के आंतरिक भाग की ओर जाता है। यह आपके शरीर की अन्य कोशिकाओं को प्रभावित किए बिना उपचार को प्रभावित क्षेत्रों तक पहुंचने में मदद करता है। इंट्रावेसिकल थेरेपी इस संभावना को कम कर सकती है कि कैंसर वापस आ जाएगा।
मितोमाइसिन सी (एमएमसी) इंट्रासेविकल थेरेपी के लिए एक संभावित विकल्प है। यह इस संदर्भ में कीमोथेरेपी का सबसे अधिक इस्तेमाल किया जाने वाला प्रकार है।
मध्यवर्ती और उच्च जोखिम वाले NMIBC के लिए, चिकित्सक अक्सर बीसीजी (बेसिलस कैलमेट-गुएरिन) की अंतःशिरा चिकित्सा की सलाह देते हैं। यह एक प्रकार का इम्यूनोथेरेपी है जो तपेदिक से संबंधित रोगाणु से उत्पन्न होता है। बीसीजी प्रतिरक्षा प्रणाली को चालू करने में मदद करता है ताकि ये कोशिकाएं कैंसर कोशिकाओं पर हमला करें। स्थिति के आधार पर, आपको केवल एक इंट्रावेसिकल थेरेपी प्राप्त हो सकती है, या आपके पास कई महीनों में कई उपचार हो सकते हैं।
NMIBC वाले लोगों को यह सुनिश्चित करने के लिए फॉलो-अप सिस्टोस्कोपी की भी आवश्यकता होगी, ताकि यह सुनिश्चित हो सके कि कैंसर वापस नहीं आया है। दुर्भाग्य से, NMIBC के साथ कई लोगों में, कैंसर उपचार के बाद वापस आ जाता है। अक्सर यह एक ही कैंसर के चरण में लगभग छह महीने से एक साल बाद वापस आता है। उस समय, बीमारी को नियंत्रण में लाने के लिए आपको आगे की चिकित्सा की आवश्यकता हो सकती है, शायद एक अलग तरह के इंट्रावेसिकल उपचार या विकिरण का उपयोग कर।
यदि ये अनुवर्ती उपचार काम नहीं करते हैं, तो आपको अंततः मूत्राशय (सिस्टेक्टॉमी) को हटाने के लिए सर्जरी की आवश्यकता हो सकती है। सिस्टेक्टॉमी आमतौर पर उन लोगों के लिए भी आवश्यक है जो कैंसर का विकास करते हैं जो मांसपेशियों की दीवार पर आक्रमण करते हैं या शरीर के चारों ओर अधिक व्यापक रूप से फैलते हैं। NMIBC वाले लगभग 10% से 15% लोग अंततः इस प्रकार के कैंसर का विकास करते हैं। इन व्यक्तियों को आमतौर पर अतिरिक्त कीमोथेरेपी और इम्यूनोथेरेपी जैसे अन्य उपचारों की आवश्यकता होती है।
पुरुषों में, सिस्टेक्टोमी में आमतौर पर मूत्राशय के साथ-साथ प्रोस्टेट और वीर्य पुटिकाओं को पूरी तरह से हटा दिया जाता है। महिलाओं में, यह आमतौर पर मूत्राशय, गर्भाशय, अंडाशय और योनि के हिस्से को हटाने की आवश्यकता होती है। प्रक्रिया के दौरान, सर्जन मूत्र विसर्जन नामक एक प्रक्रिया में शरीर को छोड़ने के लिए मूत्र के लिए एक नया मार्ग बनाता है। सटीक प्रकार की सर्जरी के आधार पर, आप अपेक्षाकृत सामान्य रूप से बाद में पेशाब करने में सक्षम हो सकते हैं। अन्य मामलों में, आपको अपने मूत्र को बाहर निकालने के लिए कैथेटर का उपयोग करने की आवश्यकता हो सकती है या आपके शरीर के बाहर एक बैग हो सकता है जो आपके मूत्र को इकट्ठा करता है।
NMIBC वाले कुछ लोग उपचार के लिए बहुत अच्छी तरह से प्रतिक्रिया करते हैं और कोई अनुवर्ती लक्षण अनुभव नहीं करते हैं। हालांकि, उपलब्ध सर्वोत्तम उपचारों के बावजूद, कुछ लोग बीमारी से मर जाते हैं। अधिक लोगों को NMIBC से उबरने और उच्च-गुणवत्ता वाले जीवन जीने में मदद करने के लिए शोधकर्ता कई अलग-अलग उपचार तौर-तरीकों की खोज कर रहे हैं।
बहुत से एक शब्द
NMIBC का एक निदान आपकी दुनिया को उल्टा कर सकता है। यह जानने के लिए डरावना है कि आपके पास जीवन-परिवर्तन और संभावित रूप से घातक बीमारी है। उपचार के संभावित विकल्पों के बारे में सीखना और भी निराशाजनक हो सकता है। लेकिन कई लोग इलाज के साथ काफी अच्छा करते हैं। अपने अनुभवों से सीखने के लिए NMIBC के साथ अन्य व्यक्तियों के साथ नेटवर्क करना पहले से आसान है। आपको अपनी सहायता के लिए दूसरों तक पहुंचने की आवश्यकता होगी। अपने चिकित्सा प्रदाता के साथ अपने सभी प्रश्नों पर चर्चा करने के लिए आवश्यक समय निकालने में संकोच न करें।