
विषय
पेलाग्रा एक ऐसी स्थिति है जो तब होती है जब कोई व्यक्ति विटामिन बी 3 में कमी विकसित करता है, जिसे नियासिन भी कहा जाता है। एक व्यक्ति में दो प्रकार की कमी हो सकती है। प्राथमिक कमी तब होती है जब कोई व्यक्ति अपने आहार में पर्याप्त नियासिन नहीं ले रहा होता है, और एक माध्यमिक कमी तब होती है जब शरीर पोषक तत्वों का सही उपयोग नहीं कर पाता है।पेलाग्रा एक बहुत ही सामान्य स्थिति हुआ करती थी, खासकर दुनिया के कुछ हिस्सों में जो कॉर्न-आधारित आहार पर निर्भर थे। आज, पेलग्रा के अधिकांश मामले गरीबी से ग्रस्त क्षेत्रों में होते हैं, स्वास्थ्य की स्थिति वाले लोगों में जो पोषक तत्वों को अवशोषित करने की शरीर की क्षमता को क्षीण करते हैं, और पुरानी शराब के साथ लोगों में भी। यदि निदान किया जाता है, तो स्थिति को ठीक किया जा सकता है, अगर अनुपचारित छोड़ दिया जाए तो पेलग्रा घातक हो सकता है।
लक्षण
अच्छे स्वास्थ्य के लिए विटामिन बी 3 (जिसे नियासिन भी कहा जाता है) आवश्यक है। नियासिन हमारे शरीर को हमारे द्वारा खाए जाने वाले भोजन को ऊर्जा में बदलने में मदद करता है। नियासिन, निकोटिनमाइड एडेनिन डायन्यूक्लियोटाइड (एनएडी) और निकोटिनमाइड एडेनिन डाइन्यूक्लियोटाइड फॉस्फेट (एनएडीपी) द्वारा निर्मित दो कोएंजाइम की भी शरीर में महत्वपूर्ण भूमिका होती है। ये कोएंजाइम जीन अभिव्यक्ति और सेलुलर प्रक्रियाओं जैसे कोलेस्ट्रॉल संश्लेषण जैसे कार्यों के अभिन्न अंग हैं।
नियासिन का सेवन सीधे उन खाद्य पदार्थों के माध्यम से किया जा सकता है जिन्हें हम खाते हैं-ये या तो ऐसे खाद्य पदार्थ हैं जो कि मांस, डेयरी और नट्स जैसे विटामिन बी 3 में फोर्टीफाइड या प्राकृतिक रूप से समृद्ध हैं। हमारे शरीर भी अमीनो एसिड प्रोटीन को ट्रिप्टोफैन नामक नियासिन में बदल सकते हैं। तुर्की ट्रिप्टोफैन का बहुत समृद्ध आहार स्रोत है और इसलिए नियासिन की कमी को दूर करने में मदद कर सकता है।
नियासिन के लिए वयस्क आहार संदर्भ इंटेक (DRIs) सिफारिशें नियासिन समकक्ष (mg / NE) के 14 से 16 मिलीग्राम हैं। यदि किसी व्यक्ति को पर्याप्त नियासिन नहीं मिलता है, या यदि उनके पास एक स्वास्थ्य स्थिति है जो शरीर में नियासिन का उपयोग करने की क्षमता को कम करती है या ट्रिप्टोफैन को नियासिन में परिवर्तित करती है, तो उन्हें कमी विकसित होने का खतरा होता है। गंभीर नियासिन की कमी से पेलैग्रा नामक विकार उत्पन्न होता है।
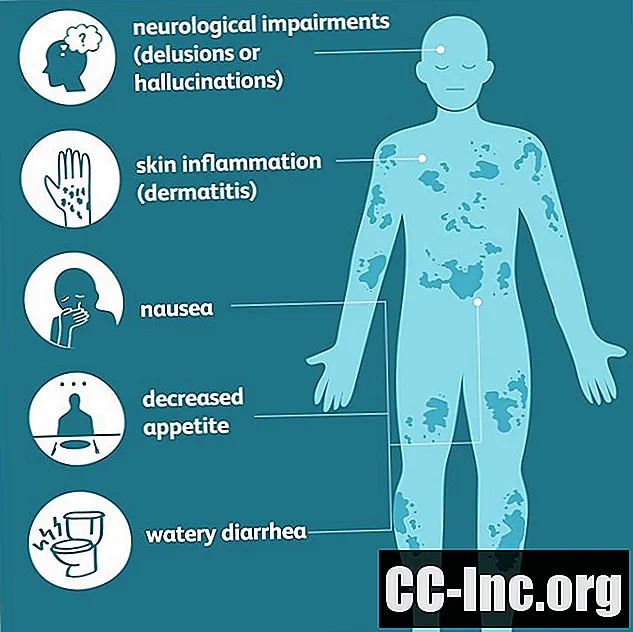
"तीन डीएस" के रूप में संदर्भित पेलेग्रा के तीन सामान्य लक्षण हैं।
Pellagra के सामान्य लक्षण
- दस्त
- जिल्द की सूजन
- पागलपन
अनुपचारित पेलेग्रा मौत को जन्म देगा, जिसे कभी-कभी कुछ वर्षों के भीतर "चौथा डी" कहा जाता है।
प्रारंभिक अवस्था में, पेलैग्रा के लक्षण अस्पष्ट हो सकते हैं। स्थिति वाले मरीजों में अन्य गैर-लक्षण लक्षणों के साथ "डीएस" के केवल एक या दो हो सकते हैं। हालांकि, दाने और दस्त, अधिकांश मामलों में देखे जाते हैं।
पानी का दस्त आमतौर पर पहला लक्षण है और यह जठरांत्र म्यूकोसा की सूजन का परिणाम है। कभी-कभी दस्त में रक्त या बलगम हो सकता है, खासकर अगर एक रोगी को क्रोहन रोग जैसी स्थिति होती है। कुछ मामलों में, पेलाग्रा सूजन आंत्र रोग के निदान के लिए नेतृत्व कर सकता है।
जैसे-जैसे स्थिति आगे बढ़ती है, पेलग्रा वाले लोगों को भी भूख नहीं लगती है (कभी-कभी एनोरेक्सिया के लिए अग्रणी), अपने पेट को बीमार महसूस करते हैं (मतली), या पेट में दर्द होता है। ये लक्षण एक चक्र का कारण बन सकते हैं जहां एक व्यक्ति जो पहले से ही पोषण की कमी के कारण कुपोषण की स्थिति में है, खाने के लिए पर्याप्त रूप से महसूस नहीं करता है, या व्यक्ति के पास एक स्वास्थ्य स्थिति है जो एक अच्छी तरह से गोल आहार का पालन करने की उनकी क्षमता को प्रभावित करती है।
बदले में, व्यक्ति अधिक कुपोषित हो जाएगा। एक कमजोर अवस्था उन्हें अन्य स्वास्थ्य समस्याओं, जैसे कि वायरल बीमारी, के लिए पूर्वनिर्धारित कर सकती है, ताकि उनका शरीर कम प्रतिरक्षा के कारण प्रभावी ढंग से नहीं लड़ सके।
जिल्द की सूजन, या त्वचा की सूजन, आमतौर पर शरीर के धूप-उजागर क्षेत्रों में एक दाने के रूप में प्रकट होती है। वास्तव में, यह अक्सर एक सनबर्न की तरह दिखता है। त्वचा की छीलने और त्वचा के रंग (रंजकता) में परिवर्तन के साथ दाने अधिक तीव्र हो सकते हैं जो स्थायी हो सकते हैं।
जैसे ही दाने निकलना शुरू होते हैं, त्वचा खुरदरी और पपड़ीदार हो सकती है, खासकर हाथों और पैरों के निचले हिस्से पर, साथ ही चेहरे पर (एक पैटर्न जिसे बटरफ्लाई या मलर रैश के रूप में जाना जाता है)।
प्रभावित त्वचा के क्षेत्र खुजली, दर्दनाक और धूप के प्रति संवेदनशील हो सकते हैं।
इस तस्वीर में ऐसी सामग्री है जो कुछ लोगों को ग्राफिक या परेशान करने वाली लग सकती है।

न्यूरोलॉजिकल संकेत और लक्षण बाद में होते हैं जब कमी गंभीर हो गई है और लंबे समय तक चल रही है। सबसे पहले, एक व्यक्ति को स्मृति हानि, सोने में परेशानी, और मूड में बदलाव का अनुभव हो सकता है।
जैसे-जैसे कमी खराब होती है, न्यूरोलॉजिकल लक्षण गंभीर हो सकते हैं: एक व्यक्ति भटकाव हो सकता है या नहीं जान सकता है कि वे कहां हैं, मतिभ्रम करना शुरू कर देते हैं, या यहां तक कि एक स्तूप में रहते हैं, अपने परिवेश का जवाब देने में विफल होते हैं।
चरम मामलों में, पेलैग्रा के न्यूरोलॉजिकल लक्षण मनोभ्रंश या स्ट्रोक-जैसे दिखाई देते हैं।
जैसे-जैसे हालत बिगड़ती है और शरीर की प्रणालियाँ बंद होने लगती हैं, अन्य लक्षण विकसित हो सकते हैं, जिनमें शामिल हैं:
- समन्वय की हानि
- ग्लोसिटिस (जीभ की सूजन) जो किसी व्यक्ति के वायुमार्ग को बाधित कर सकती है
- पागलपन
- पक्षाघात
- हृदय की स्थिति जैसे पतला कार्डियोमायोपैथी
- व्यामोह
- प्रगाढ़ बेहोशी
वाम अनुपचारित, पेलग्रा से बहु-अंग विफलता तीन से पांच वर्षों में घातक हो सकती है।
कारण
लोग सदियों से नियासिन की कमी के प्रभाव को झेल रहे हैं। पेलग्रा (इतालवी से) पेला अगर "रूखी त्वचा" के लिए) का उपयोग 18 वीं शताब्दी की शुरुआत में विद्वानों द्वारा स्थिति का वर्णन करने के लिए किया गया था। पहले तो लोगों को यकीन ही नहीं हो रहा था कि पेलैग्रा क्या है।
उन्होंने देखा कि बहुत से लोग जो इस बीमारी से ग्रस्त हो गए थे उनमें एक बात यह थी कि उनका आहार मुख्य रूप से मक्का (मक्का) था। कई सालों तक, लोगों का मानना था कि मकई की फसलों में एक कीट या विष होता है जो लोगों को बीमार बना रहा है।
जैसे-जैसे लोगों ने दुनिया भर की अन्य संस्कृतियों की यात्रा करना शुरू किया, यह स्पष्ट हो गया कि कई समुदाय पेलग्रा प्राप्त किए बिना मकई फसलों पर निर्वाह करने में सक्षम थे। कुंजी यह थी कि मकई कैसे तैयार किया गया था, जो यह निर्धारित करता था कि आहार कितना पौष्टिक था। जब मकई की फसलों को एक निश्चित क्षारीकरण प्रक्रिया के साथ इलाज किया गया, जिसे निक्सटामलाइज़ेशन कहा जाता है, तो इसने नियासिन को छोड़ने की अनुमति दी।
जब तक लोग मकई खा रहे थे जो इस तरह से तैयार किए गए थे, जैसे कि मकई टॉर्टिलास, वे पैलेग्रा विकसित नहीं करेंगे।
इस खोज के कारण लोगों को यह सुनिश्चित करने में मदद मिली कि वे अपने आहार में पोषक तत्वों की पर्याप्त मात्रा प्राप्त कर सकें।
हालांकि, कुछ मामलों में, भले ही एक व्यक्ति को उनके द्वारा खाए जा रहे भोजन से पर्याप्त नियासिन मिल रहा हो, लेकिन उनका शरीर इसका सही उपयोग नहीं कर पाता है। यह एक अंतर्निहित स्थिति के कारण या एक दवा के कारण हो सकता है। लोगों के माध्यमिक pellagra विकसित करने में शामिल हैं:
- हार्टनअप रोग जैसी आनुवंशिक स्थितियां, जो आंतों से ट्रिप्टोफैन को अवशोषित करने की शरीर की क्षमता को रोकती हैं
- दवाओं के साथ उपचार जो प्रभावित करता है कि शरीर बी विटामिन का उपयोग कैसे करता है, जैसे कि एंटीट्यूबरकुलोसिस दवा आइसोनियाज़िड या फेनोबार्बिटल
- प्रकार के ट्यूमर जो अत्यधिक सेरोटोनिन (कार्सिनोमस) का उत्पादन करते हैं, जो कार्सिनॉयड सिंड्रोम नामक एक स्थिति की ओर ले जाते हैं
- बहुत प्रतिबंधित आहारों का पालन करना ("सनक आहार") या मक्का आधारित आहार जिन्हें निक्षिप्त नहीं किया गया है
इसके अतिरिक्त, ऐसी स्थितियाँ जो शरीर पर तनाव डालती हैं (जिससे पोषण संबंधी ज़रूरतें बढ़ती हैं) भी पेल्ग्रा हो सकती हैं। मरीजों में कमी होने पर उनके बढ़ने का खतरा बढ़ सकता है:
- लंबे समय तक रहने वाली बीमारी
- मधुमेह
- मानव इम्यूनोडिफ़िशिएंसी वायरस (एचआईवी)
- पुरानी शराब और / या नशीली दवाओं के दुरुपयोग
- एनोरेक्सिया नर्वोसा
- लीवर सिरोसिस
- दीर्घकालिक डायलिसिस प्राप्त करने वाले रोगी
एक व्यक्ति की सामाजिक आर्थिक परिस्थितियाँ भी उन्हें पेलाग्रा विकसित करने के जोखिम में डाल सकती हैं। गरीबी में रहने वाले लोग जिनके पास पौष्टिक भोजन की पर्याप्त पहुंच नहीं है, जो अकाल की स्थिति में रह रहे हैं, और शरणार्थियों के गंभीर रूप से कुपोषित होने की संभावना है।
जबकि पेलाग्रा ज्यादातर वयस्कों में विकसित होता है, जो बच्चे अकाल का अनुभव करने वाले देशों में रह रहे हैं, जिनके परिवार बेघर हैं, या जिनकी उपेक्षा की जा रही है, वे भी जोखिम में पड़ सकते हैं।
दुनिया के कई हिस्सों में जहां पेलग्रा अभी भी होता है, यह एक पूर्वानुमानित मौसमी पैटर्न का अनुसरण करता है। सर्दियों के दौरान भोजन तक सीमित पहुंच के बाद लोग देर से वसंत या गर्मियों के महीनों में पेलग्रा का विकास करते हैं। वर्ष के हल्के महीनों के दौरान सूर्य के प्रकाश के अधिक संपर्क में आने से पेलेग्रा की विशेषता चकत्ते और अधिक स्पष्ट हो सकती है।
अक्सर, लोग साल के महीनों के दौरान पेलग्रा से उबर जाएंगे, जब उनके पास पौष्टिक भोजन तक पहुंच होती है, केवल मौसम में बदलाव होने पर स्थिति की पुनरावृत्ति होती है।
पेलाग्रा समान रूप से पुरुषों और महिलाओं में होता है। यह मुख्य रूप से वयस्कों में होता है लेकिन कुछ मामलों में, शिशुओं और बच्चों को जोखिम हो सकता है। सभी जातियों के लोग पैलेग्रा विकसित कर सकते हैं, हालांकि इसे विकासशील देशों और विकसित राष्ट्रों के गरीबी से ग्रस्त क्षेत्रों में अधिक बार देखा जाता है।
निदान
यदि किसी डॉक्टर को संदेह है कि किसी व्यक्ति को पेलग्रा है, तो निदान की पुष्टि करने के कई तरीके हैं। वे एक शारीरिक परीक्षा करेंगे और व्यक्ति से आहार और जीवन शैली के बारे में पूछेंगे।
पेलग्रा के नैदानिक निदान का समर्थन करने वाले निष्कर्षों में त्वचा में परिवर्तन, दाने और खुजली या दर्द के लक्षण शामिल हैं। मरीजों को अक्सर दस्त या अन्य जठरांत्र संबंधी लक्षण दिखाई देते हैं, जिसमें जीभ की सूजन भी शामिल है। कुछ मामलों में (लेकिन सभी नहीं), रोगियों ने अपने मनोदशा में बदलाव का अनुभव करना शुरू कर दिया होगा, सोने में परेशानी का सामना करना, उदास महसूस करना शुरू कर दिया, या मनोभ्रंश के शुरुआती लक्षण हैं।
पेलाग्रा बच्चों में असामान्य है, लेकिन यह होता है। हालांकि, कम उम्र के मरीज पैलेग्रा के विशिष्ट लक्षणों के साथ उपस्थित नहीं हो सकते हैं, जो कि निदान को मुश्किल बना सकते हैं।
आमतौर पर, जिन बच्चों में पेलैग्रा पाया जाता है, वे अन्य पोषण संबंधी कमियों से पीड़ित होते हैं, या तो सामाजिक आर्थिक परिस्थितियों या एक अंतर्निहित बीमारी के परिणामस्वरूप।
पेलाग्रा के निदान की पुष्टि करने के लिए, डॉक्टर नियासिन के निम्न स्तर का परीक्षण करने के लिए रक्त का नमूना लेना चाहेंगे। वे अन्य असामान्यताओं को भी देख सकते हैं, जैसे कि कम ट्रिप्टोफैन, एनएडी, और एनएडीपी स्तर।अन्य पोषण संबंधी कमियों, भड़काऊ मार्करों या कम प्रतिरक्षा की उपस्थिति भी सहायक अंतर्दृष्टि प्रदान कर सकती है और ल्यूपस जैसी अन्य स्थितियों को नियंत्रित करने में मदद कर सकती है, जैसे कि समान लक्षण हो सकते हैं।
यदि किसी व्यक्ति को पेल्ग्रा पाया जाता है, तो अगला कदम कारण निर्धारित करेगा। कभी-कभी उत्तर काफी स्पष्ट होगा, जैसे कि यदि कोई व्यक्ति सीमित आहार खाने की रिपोर्ट करता है या स्पष्ट रूप से कुपोषित है। अन्य रोगियों को कमी के कारण को निर्धारित करने के लिए अतिरिक्त परीक्षणों की आवश्यकता हो सकती है। इन परीक्षणों में शामिल हो सकते हैं:
- संक्रमण या कुछ बीमारियों के मार्करों की जांच के लिए अतिरिक्त रक्त परीक्षण
- मूत्र यह देखने के लिए परीक्षण करता है कि एक व्यक्ति कितना नियासिन है
- अंगों का आकलन करने या ट्यूमर की तलाश करने के लिए इमेजिंग, जैसे कि एक्स-रे या सीटी स्कैन
- विशेष परीक्षण, एक कोलोोनॉस्कोपी की तरह, गैस्ट्रोइंटेस्टाइनल सिस्टम को देखने के लिए अगर क्रोहन जैसी स्थिति का संदेह है
- एक खुर्दबीन के नीचे त्वचा के घावों से नमूनों की जाँच
पेलाग्रा का निदान करना और यह पता लगाना कि किस कारण से व्यक्ति को स्थिति विकसित करनी बहुत महत्वपूर्ण है। यह कई जटिलताओं का कारण बन सकता है, जिनमें शामिल हैं:
- मानसिक परिवर्तन, जैसे भ्रम, अवसाद और चिंता
- जीभ की सूजन और सूजन के कारण निगलने में परेशानी
- मतिभ्रम और भ्रम
- त्वचा की बनावट और रंग में स्थायी परिवर्तन
अनुपचारित नियासिन की कमी से व्यक्ति कोमा में जा सकता है। कई वर्षों के बाद, स्थिति आंतरिक अंगों को बड़ी क्षति पहुंचाती है, जो अंततः घातक है।
इलाज
जबकि पेल्ग्राट जो अनिर्धारित और अनुपचारित हो जाता है, गंभीर हो सकता है, यदि निदान और तुरंत इलाज किया जाता है, तो एक व्यक्ति पूर्ण वसूली कर सकता है। मुख्य तरीकों में से एक डॉक्टर को पता है कि एक व्यक्ति को निश्चित रूप से पेलैग्रा है नियासिन और / या ट्रिप्टोफैन की खुराक का प्रशासन। पेलेग्रा वाला व्यक्ति इस अपेक्षाकृत सरल हस्तक्षेप का तुरंत जवाब देगा।
पर्याप्त पोषण यदि वे उन्नत नहीं हैं तो पेलग्रा के त्वचा के लक्षणों को जल्दी से उलट सकते हैं।
पेलग्रा के साथ किसी के लिए उपचार की पहली पंक्ति यह सुनिश्चित कर रही है कि उनके पास खाने के लिए पर्याप्त है, और यह कि वे जो आहार खा रहे हैं वह अच्छी तरह से संतुलित और कैलोरी में पर्याप्त है।
जब वसूली शुरू होती है, तो पेलग्रा के साथ कई लोग बहुत बीमार होंगे। आमतौर पर, उन्हें अनिवार्य बेड रेस्ट पर रखा जाता है। यदि किसी व्यक्ति के मुंह में सूजन है या जठरांत्र संबंधी स्थिति है जो उन्हें खाने के लिए कठिन बना रही है, तो उन्हें अंतःशिरा पोषण (खिला ट्यूब) और तरल पूरक के अन्य रूप दिए जा सकते हैं। शरीर को चंगा करने और पैलाग्रा की पुनरावृत्ति को रोकने में मदद करने के लिए बहुत अधिक जलयोजन वाला उच्च कैलोरी, पौष्टिक आहार आवश्यक है।
जिन लोगों में सक्रिय दाने होते हैं, उन्हें आमतौर पर सूरज से बचने की सलाह दी जाती है जब तक कि यह ठीक न होने लगे।
एक बार जब कोई व्यक्ति ठोस खाद्य पदार्थों के आहार को फिर से शुरू करने में सक्षम हो जाता है, तो वे अपने आहार में नियासिन प्राप्त करने के लिए आहार विशेषज्ञ या पोषण विशेषज्ञ के साथ काम कर सकते हैं। मांस, डेयरी और नट, नियासिन के अच्छे स्रोत हैं, जैसे कि हरी, पत्तेदार, सब्जियां। लोग विटामिन बी 3 का पूरक रूप भी ले सकते हैं, खासकर यदि वे अन्य बी विटामिन (जैसे कि कुपोषण के मामले में) में भी कमी हैं या ऐसी दवाएं ले रहे हैं जो प्रभावित करती हैं कि उनका शरीर नियासिन का उपयोग कैसे कर सकता है।
सबसे पहले, पैलेग्रा वाले व्यक्ति को नियासिन पूरक की एक बड़ी मात्रा लेने की आवश्यकता हो सकती है, अक्सर कुछ हफ्तों के लिए। फिर, वे फिर एक नियासिन युक्त आहार के साथ एक रखरखाव खुराक के लिए बंद कर सकते हैं। एक डॉक्टर या आहार विशेषज्ञ एक व्यक्ति को यह तय करने में मदद कर सकते हैं कि उन्हें क्या जरूरत है।
क्रोनिक, गंभीर, पेलैग्रा वाला व्यक्ति एक माइलेज केस वाले व्यक्ति की तुलना में ठीक होने में अधिक समय लेगा। यदि किसी व्यक्ति को फिर से पेलेग्रा विकसित करने के लिए उच्च जोखिम है (जैसे कि जो लोग बेघर हैं, कुछ चिकित्सा स्थितियां हैं या शराब का दुरुपयोग करते हैं) तो उन्हें यह सुनिश्चित करने के लिए कि उन्हें पर्याप्त पोषण मिल रहा है, उनकी चिकित्सा टीम के साथ करीबी अनुवर्ती कार्रवाई की आवश्यकता होगी।