
विषय
- कारण
- लक्षण
- परीक्षा और परीक्षण
- इलाज
- आउटलुक (प्रग्नोसिस)
- संभव जटिलताओं
- मेडिकल प्रोफेशनल से कब संपर्क करना है
- निवारण
- वैकल्पिक नाम
- इमेजिस
- संदर्भ
- समीक्षा दिनांक 2/22/2018
एबस्टीन विसंगति एक दुर्लभ हृदय दोष है जिसमें त्रिकपर्दी वाल्व के कुछ हिस्से असामान्य होते हैं। ट्राइकसपिड वाल्व दाहिने निचले दिल के कक्ष (दाएं वेंट्रिकल) को दाएं ऊपरी दिल के कक्ष (दाएं अलिंद) से अलग करता है। एबस्टीन विसंगति में, ट्राइकसपिड वाल्व की स्थिति और कैसे दो कक्षों को अलग करने के लिए कार्य करना असामान्य है।
स्थिति जन्मजात है, जिसका अर्थ है कि यह जन्म के समय मौजूद है।
कारण
ट्राइकसपिड वाल्व आम तौर पर तीन भागों से बना होता है, जिसे लीफलेट या फ्लैप्स कहा जाता है। पत्तियां रक्त को सही एट्रिअम (शीर्ष कक्ष) से दाएं वेंट्रिकल (निचले कक्ष) में जाने की अनुमति देती हैं, जबकि हृदय आराम करता है। वे हृदय के पंप करते समय रक्त को सही वेंट्रिकल से दाहिने आलिंद में जाने से रोकने के लिए बंद करते हैं।
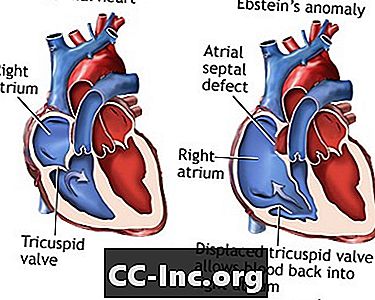
Ebstein विसंगति वाले लोगों में, पत्रक को सामान्य स्थिति के बजाय सही वेंट्रिकल में गहराई से रखा जाता है। पत्रक अक्सर सामान्य से बड़े होते हैं। दोष सबसे अधिक बार वाल्व खराब काम करता है, और रक्त गलत तरीके से जा सकता है। फेफड़े से बहने के बजाय, रक्त वापस सही आलिंद में बहता है। रक्त के प्रवाह का बैकअप शरीर में हृदय वृद्धि और तरल पदार्थ का निर्माण कर सकता है। वाल्व की संकीर्णता भी हो सकती है जो फेफड़ों (फुफ्फुसीय वाल्व) की ओर ले जाती है।
कई मामलों में, लोगों के दिल के दो ऊपरी कक्षों (अलिंद सेप्टल दोष) को अलग करने वाली दीवार में एक छेद होता है और इस छेद में रक्त प्रवाह के कारण ऑक्सीजन-खराब रक्त शरीर में जा सकता है। यह सायनोसिस का कारण बन सकता है, ऑक्सीजन-खराब रक्त के कारण त्वचा को नीला टिंट।
एबस्टीन विसंगति तब होती है जब बच्चा गर्भ में विकसित होता है। सटीक कारण अज्ञात है। गर्भावस्था के दौरान कुछ दवाओं (जैसे लिथियम या बेंजोडायजेपाइन) का उपयोग एक भूमिका निभा सकता है। हालत दुर्लभ है। यह सफेद लोगों में अधिक आम है।
लक्षण
असामान्यता मामूली या बहुत गंभीर हो सकती है। इसलिए, लक्षण हल्के से लेकर बहुत गंभीर भी हो सकते हैं। जन्म के तुरंत बाद लक्षण विकसित हो सकते हैं, और कम रक्त ऑक्सीजन के स्तर के कारण नीले रंग के होंठ और नाखून शामिल हो सकते हैं। गंभीर मामलों में, बच्चा बहुत बीमार दिखाई देता है और उसे सांस लेने में परेशानी होती है। हल्के मामलों में, प्रभावित व्यक्ति कई वर्षों तक स्पर्शोन्मुख हो सकता है, कभी-कभी स्थायी रूप से भी।
बड़े बच्चों में लक्षण शामिल हो सकते हैं:
- खांसी
- बढ़ने में विफलता
- थकान
- तेजी से साँस लेने
- साँसों की कमी
- बहुत तेज़ दिल की धड़कन
परीक्षा और परीक्षण
ट्राइकसपिड वाल्व में एक गंभीर रिसाव वाले नवजात शिशुओं के रक्त में ऑक्सीजन का स्तर बहुत कम होता है और हृदय की महत्वपूर्ण वृद्धि होती है। स्वास्थ्य देखभाल प्रदाता असामान्य दिल की आवाज़ सुन सकता है, जैसे कि बड़बड़ाहट, जब स्टेथोस्कोप के साथ छाती को सुनते हैं।
इस स्थिति का निदान करने में मदद करने वाले टेस्ट में शामिल हैं:
- छाती का एक्स - रे
- दिल की चुंबकीय अनुनाद इमेजिंग (एमआरआई)
- दिल की विद्युत गतिविधि का मापन (EKG)
- दिल का अल्ट्रासाउंड (इकोकार्डियोग्राम)
इलाज
उपचार दोष की गंभीरता और विशिष्ट लक्षणों पर निर्भर करता है। चिकित्सा देखभाल में शामिल हो सकते हैं:
- दिल की विफलता के साथ मदद करने के लिए दवाएं, जैसे कि मूत्रवर्धक।
- ऑक्सीजन और अन्य श्वास समर्थन करते हैं।
- वाल्व को सही करने के लिए सर्जरी।
- ट्राइकसपिड वाल्व का प्रतिस्थापन। यह उन बच्चों के लिए आवश्यक हो सकता है जो लगातार बिगड़ते रहते हैं या जिन्हें अधिक गंभीर जटिलताएँ होती हैं।
आउटलुक (प्रग्नोसिस)
सामान्य तौर पर, पहले लक्षण विकसित होते हैं, अधिक गंभीर बीमारी।
कुछ लोगों में या तो कोई लक्षण नहीं हो सकता है या बहुत हल्के लक्षण हो सकते हैं। अन्य समय के साथ खराब हो सकते हैं, नीले रंग (सियानोसिस), दिल की विफलता, हृदय ब्लॉक, या खतरनाक हृदय लय विकसित करना।
संभव जटिलताओं
एक गंभीर रिसाव से दिल और लीवर में सूजन हो सकती है और दिल की विफलता हो सकती है।
अन्य जटिलताओं में शामिल हो सकते हैं:
- असामान्य रूप से तेज़ लय (tachyarrhythmias) और असामान्य रूप से धीमी लय (bradyarrhythmias और हार्ट ब्लॉक) सहित असामान्य हृदय ताल (अतालता)
- हृदय से शरीर के अन्य भागों में रक्त के थक्के
- मस्तिष्क का फोड़ा
मेडिकल प्रोफेशनल से कब संपर्क करना है
यदि आपका बच्चा इस स्थिति के लक्षण विकसित करता है, तो अपने प्रदाता को कॉल करें। अगर सांस लेने में तकलीफ हो तो तुरंत चिकित्सा करवाएं।
निवारण
गर्भावस्था से पहले अपने प्रदाता के साथ बात करने के अलावा कोई ज्ञात रोकथाम नहीं है, यदि आप ऐसी दवाएं ले रहे हैं जिन्हें इस बीमारी के विकास से संबंधित माना जाता है। आप रोग की कुछ जटिलताओं को रोकने में सक्षम हो सकते हैं। उदाहरण के लिए, दंत चिकित्सा सर्जरी से पहले एंटीबायोटिक लेने से एंडोकार्टिटिस को रोकने में मदद मिल सकती है।
वैकल्पिक नाम
एबस्टीन की विसंगति; एबस्टीन की खराबी; जन्मजात हृदय दोष - एबस्टीन; जन्म दोष दिल - एबस्टीन; सियानोटिक हृदय रोग - एबस्टीन
इमेजिस
एबस्टीन की विसंगति
संदर्भ
भट्ट एबी, फोस्टर ई, कुहल के, एट अल। वृद्ध वयस्क में जन्मजात हृदय रोग: अमेरिकन हार्ट एसोसिएशन का एक वैज्ञानिक बयान। प्रसार। 2015; 131 (21): 1884-1931। PMID: 25896865 www.ncbi.nlm.nih.gov/pubmed/25896865
क्लीगमैन आरएम, स्टैंटन बीएफ, सेंट जेम जेडब्ल्यू, शोर एनएफ। सियानोटिक जन्मजात हृदय के घाव: घटी हुई फुफ्फुसीय रक्त प्रवाह से जुड़े घाव। इन: क्लीगमैन आरएम, स्टैंटन बीएफ, सेंट जेम जेडब्ल्यू, शोर एनएफ, एड। बाल रोग की नेल्सन पाठ्यपुस्तक। 20 वां एड। फिलाडेल्फिया, पीए: एल्सेवियर; 2016: चैप 430।
वार्न्स सीए, विलियम्स आरजी, बशोर टीएम, चाइल्ड जेएस, एट अल। जन्मजात हृदय रोग के साथ वयस्कों के प्रबंधन के लिए एसीसी / एएचए 2008 दिशानिर्देश: अभ्यास दिशानिर्देशों पर अमेरिकन कॉलेज ऑफ कार्डियोलॉजी / अमेरिकन हार्ट एसोसिएशन टास्क फोर्स की एक रिपोर्ट (जन्मजात हृदय रोग के साथ वयस्कों के प्रबंधन पर दिशानिर्देश विकसित करने के लिए लेखन समिति)। प्रसार। 2008; 118 (23): e714-e833। PMID: 18997169 www.ncbi.nlm.nih.gov/pubmed/18997169
वेब जीडी, स्मॉलहॉर्न जेएफ, थेरियन जे, रेडिंगटन एएन। वयस्क और बाल रोगी में जन्मजात हृदय रोग। में: जिप्स डीपी, लिब्बी पी, बोनो आरओ, मान डीएल, टोमासेली जीएफ, ब्रौनवल्ड ई, एड। ब्रौनवल्ड्स हार्ट डिजीज: ए टेक्स्टबुक ऑफ कार्डियोवस्कुलर मेडिसिन। 11 वां एड। फिलाडेल्फिया, पीए: एल्सेवियर; 2019: चैप 75
समीक्षा दिनांक 2/22/2018
द्वारा पोस्ट: माइकल ए। चेन, एमडी, पीएचडी, एसोसिएट प्रोफेसर ऑफ मेडिसिन, डिवीजन ऑफ कार्डियोलॉजी, हार्बरव्यू मेडिकल सेंटर, यूनिवर्सिटी ऑफ वाशिंगटन मेडिकल स्कूल, सिएटल, WA। डेविड ज़िवे, एमडी, एमएचए, मेडिकल डायरेक्टर, ब्रेंडा कॉनवे, संपादकीय निदेशक, और ए.डी.एम.एम. द्वारा भी समीक्षा की गई। संपादकीय टीम।