विषय
एक स्तन बायोप्सी स्तन ऊतक के एक नमूने को हटाने है ताकि इसे स्तन कैंसर के लिए परीक्षण किया जा सके। यह कुछ तरीकों से किया जा सकता है। एक कोर सुई बायोप्सी के साथ, अल्ट्रासाउंड या एमआरआई मार्गदर्शन का उपयोग किया जा सकता है। एक खुली प्रक्रिया के साथ, स्टीरियोटैक्टिक सर्जरी या तार स्थानीयकरण की सिफारिश की जा सकती है ताकि बायोप्सी के नमूनों की असामान्यता सुनिश्चित हो सके। कुल मिलाकर, 70 से 80% बायोप्सी कैंसर के लिए नकारात्मक होंगे, लेकिन वे सौम्य स्तन रोगों या ऐसी स्थितियों को प्रकट कर सकते हैं जो आपको स्तन कैंसर के लिए प्रेरित करती हैं।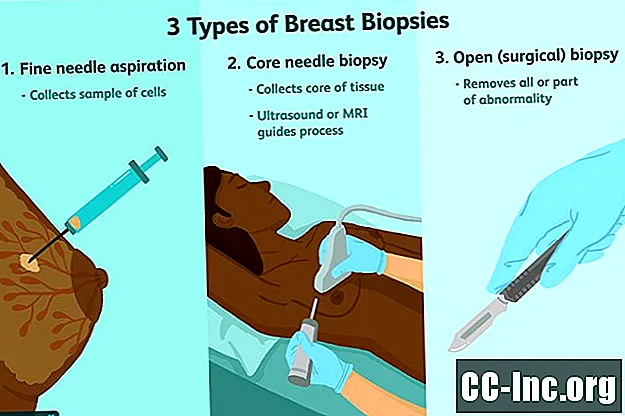
टेस्ट का उद्देश्य
एक स्तन बायोप्सी की सिफारिश की जा सकती है अगर कोई व्यक्ति स्तन कैंसर के लक्षण विकसित करता है या यदि एक स्क्रीनिंग टेस्ट या अनुवर्ती परीक्षणों पर पाया जाता है, जैसे कि मैमोग्राम, स्तन अल्ट्रासाउंड, या स्तन एमआरआई।
स्तन कैंसर के लक्षण जो बायोप्सी के लिए कह सकते हैं:
- एक स्तन की गांठ
- स्तन का पतला होना
- स्तन के लिए एक नारंगी छील उपस्थिति
- स्तन पर त्वचा का मोटा होना
- निप्पल में परिवर्तन, जैसे कि एक पीछे हटा हुआ निप्पल
- निपल निर्वहन
- स्तन पर लाल चकत्ते या घाव
- स्तन पर नसों को बढ़ाना
- एक स्तन के आकार, आकार या वजन में बदलाव
- बगल में एक बढ़े हुए लिम्फ नोड
इमेजिंग परीक्षणों पर निष्कर्ष जिसमें बायोप्सी की आवश्यकता शामिल हो सकती है, शामिल हैं:
- मैमोग्राम पर माइक्रोकैल्सीकरण या एक स्पिंडल के आकार का द्रव्यमान की उपस्थिति
- स्तन अल्ट्रासाउंड पर एक ठोस या आंशिक रूप से ठोस गांठ
- एक स्तन एमआरआई पर अनियमित सीमाओं के साथ एक द्रव्यमान
एक बायोप्सी का उपयोग महिलाओं के साथ-साथ पुरुषों में भी स्तन कैंसर का पता लगाने के लिए किया जा सकता है।
जिन महिलाओं को स्तन कैंसर विकसित होने का अधिक खतरा होता है, जैसे कि एक मजबूत पारिवारिक इतिहास या स्तन कैंसर से जुड़े जीन म्यूटेशन, अब अक्सर एमआरआई और मैमोग्राम के संयोजन के साथ जांच की जाती है। 2018 में प्रकाशित एक अध्ययन के अनुसार JAMA आंतरिक चिकित्सा, मैमोग्राम स्क्रीनिंग की तुलना में MRI स्क्रीनिंग के कारण अधिक बायोप्सी की जाती है, लेकिन इन बायोप्सी से स्तन कैंसर के सकारात्मक होने की संभावना कम होती है।
बहुत कम आमतौर पर, एक स्तन बायोप्सी तब की जा सकती है जब किसी व्यक्ति को पहली बार स्तन कैंसर के कारण शरीर के किसी अन्य क्षेत्र (जैसे कि हड्डियों, यकृत, फेफड़े, या मस्तिष्क) में निदान किया जाता है।
जबकि एक परीक्षा या इमेजिंग परीक्षण हो सकता है सुझाना कि स्तन कैंसर मौजूद है, निदान करने के लिए एक बायोप्सी की आवश्यकता होती है, साथ ही साथ कैंसर के प्रकार और अन्य विशेषताओं का भी निर्धारण किया जाता है।
स्तन कैंसर का निदान कैसे किया जाता हैस्तन बायोप्सी के प्रकार
एक स्तन बायोप्सी कई मायनों में किया जा सकता है:
- ठीक सुई आकांक्षा: इसमें कोशिकाओं का एक नमूना एकत्र करने के लिए त्वचा के माध्यम से एक पतली सुई सम्मिलित करना शामिल है। यह ठोस द्रव्यमान से द्रव से भरे अल्सर को अलग करने में विशेष रूप से सहायक है।
- कोर सुई बायोप्सी: इसके लिए एक ठीक सुई बायोप्सी की तुलना में एक बड़ी सुई के उपयोग की आवश्यकता होती है और कोशिकाओं के संग्रह के बजाय ऊतक का एक कोर निकाल देता है। यह अक्सर मार्गदर्शन के लिए अल्ट्रासाउंड या एमआरआई का उपयोग करके किया जाता है।
- ओपन (सर्जिकल) बायोप्सी: एक खुली बायोप्सी आकस्मिक हो सकती है (असामान्यता के हिस्से को हटाने के लिए) या अंशीय (सभी असामान्यता को हटाने)।
यदि असामान्यता को इमेजिंग के साथ देखा जा सकता है, लेकिन महसूस नहीं किया जाता है, तो अल्ट्रासाउंड मार्गदर्शन, एमआरआई मार्गदर्शन, स्टीरियोटैक्टिक तरीके (स्टीरियोटैक्टिक ब्रेस्ट बायोप्सी), या वायर स्थानीयकरण की आवश्यकता हो सकती है ताकि बायोप्सी असामान्य क्षेत्र से एक नमूना ले सके।
एक त्वचा बायोप्सी या निप्पल बायोप्सी भी हो सकती है यदि भड़काऊ स्तन कैंसर या निप्पल के पैगेट की बीमारी का संदेह है।
ये प्रक्रिया कई मायनों में अलग हैं, और आपका डॉक्टर यह निर्धारित करने में मदद कर सकता है कि आपके लिए कौन सा सबसे उपयुक्त है।
सीमाएं
एक ठीक सुई बायोप्सी के साथ, यदि कोशिकाएं घातक (कैंसर) हैं, तो आमतौर पर ट्यूमर ग्रेड (आक्रामकता) निर्धारित करना संभव नहीं है; चाहे कैंसर स्वस्थानी या आक्रामक हो; या क्या रिसेप्टर्स (जैसे एस्ट्रोजन रिसेप्टर्स) सकारात्मक या नकारात्मक हैं।
यदि ठीक सुई की आकांक्षा या कोर सुई बायोप्सी के परिणाम अस्पष्ट हैं, या यदि परिणाम नकारात्मक हैं, तो भी कैंसर से इंकार नहीं किया जा सकता है, आमतौर पर एक खुली बायोप्सी की सिफारिश की जाती है, क्योंकि यह अतिरिक्त जानकारी प्रदान कर सकता है। हालांकि, शल्यचिकित्सा बायोप्सी से स्तन के टेढ़ेपन या विकृति हो सकती है, जो निकाले गए ऊतक की मात्रा पर निर्भर करता है।
सभी प्रकार की स्तन बायोप्सी झूठी सकारात्मक और झूठी नकारात्मक का जोखिम उठाती है।
जब कैंसर मौजूद होता है तो गलत निगेटिव होते हैं लेकिन बायोप्सी इसका पता लगाने में विफल रहता है। यह ठीक सुई की आकांक्षा के साथ अधिक आम है और एक खुली सर्जिकल बायोप्सी के साथ कम से कम आम है, लेकिन कुल मिलाकर, जोखिम अपेक्षाकृत कम है। जब एक स्तन द्रव्यमान को परीक्षा में महसूस नहीं किया जा सकता है तो गलत नकारात्मक अधिक आम हैं।
झूठी सकारात्मक परिणाम तब होते हैं जब बायोप्सी से पता चलता है कि कैंसर मौजूद है जब यह वास्तव में नहीं है। में प्रकाशित एक 2015 के अध्ययन में जामा, झूठी सकारात्मक निष्कर्षों को स्तन बायोप्सी के 17% पर नोट किया गया था। झूठी सकारात्मक निदान से इनवेसिव कैंसर होने की संभावना कम थी और अधिक सामान्यतः डक्टल कार्सिनोमा इन सीटू (डीसीआईएस) और एटिपिकल हाइपरप्लासिया के साथ देखा गया था।
जोखिम और विरोधाभास
किसी भी चिकित्सा प्रक्रिया की तरह, बायोप्सी संभावित जोखिम और कारण बताती है कि प्रक्रिया क्यों नहीं की जानी चाहिए।
संभाव्य जोखिम
रक्तस्राव और संक्रमण किसी भी प्रकार के स्तन बायोप्सी के संभावित जोखिम हैं, क्योंकि कोशिकाओं या ऊतक को इकट्ठा करने के लिए त्वचा से स्तन तक एक मार्ग बनाया जाता है।
ठीक सुई या कोर बायोप्सी के लिए इस्तेमाल की जाने वाली सुई का बहुत कम जोखिम फेफड़ों में घुसना और एक न्यूमोथोरैक्स (फेफड़े का पतन) का कारण होता है। यह तब अधिक आम है जब बायोप्सी साइट स्तन में बहुत गहरी होती है।
इसके अलावा, कोर सुई बायोप्सी में एक छोटा सा जोखिम होता है जो प्रक्रिया सुई के ट्रैक के साथ "सीड" (स्पिल) ट्यूमर सेल करेगी, जिससे मेटास्टेस का खतरा बढ़ जाएगा। जबकि 2009 के 15 अध्ययनों की समीक्षा में महिलाओं में जीवित रहने में कोई अंतर नहीं पाया गया, जिनके पास इस प्रक्रिया का स्तन बायोप्सी के एक और रूप के विपरीत था, 2017 के एक अध्ययन में पाया गया कि एक कोर सुई बायोप्सी पांच से 15 दूर के मेटास्टेस की उच्च दर से जुड़ी थी। निदान के वर्षों बाद, उन लोगों के सापेक्ष जो ठीक सुई की आकांक्षा बायोप्सी करते थे।
स्थानीय और सामान्य संज्ञाहरण से जुड़े जोखिम, जैसा कि लागू है, संभावनाएं भी हैं।
सामान्य संज्ञाहरण के जोखिममतभेद
ब्लड थिनर का उपयोग एक बायोप्सी के लिए एक सापेक्ष contraindication है, जिसका अर्थ है कि परीक्षण के लाभ बनाम रक्तस्राव के जोखिमों को तौलना महत्वपूर्ण है। अक्सर, यह सिफारिश की जाती है कि ये दवाएं, साथ ही एस्पिरिन और विरोधी भड़काऊ दवाएं भी हों। एडविल (इबुप्रोफेन) की तरह, प्रक्रिया से पहले कुछ दिनों के लिए रोका जाए।
अन्य विचार जो कुछ लोगों में स्तन बायोप्सी को नियंत्रित कर सकते हैं, उनमें शामिल हैं:
- जो महिलाएं स्तनपान करा रही हैं, उनमें दूध फिस्टुला के परिणामस्वरूप कुछ प्रक्रियाओं की संभावना अधिक हो सकती है।
- सिलिकॉन स्तन प्रत्यारोपण वाली महिलाओं में, एक कोर सुई बायोप्सी उचित नहीं हो सकती है।
- यदि घाव छाती की दीवार के पास हो तो कोर सुई बायोप्सी के साथ वैक्यूम सहायता का उपयोग करना अप्रभावी हो सकता है।
- स्टीरियोटैक्टिक बायोप्सी के लिए इस्तेमाल की जाने वाली तालिकाओं की वजन सीमा 300 पाउंड होती है।
- स्टीरियोटैक्टिक स्थानीयकरण में विकिरण शामिल है, और लाभ और जोखिम गर्भवती महिलाओं में सावधानी से तौला जाना चाहिए।
टेस्ट से पहले
जब आपका डॉक्टर एक स्तन बायोप्सी की सिफारिश करता है, तो वह उन कारणों के बारे में चर्चा करेगी, जिनके बारे में वह सोचती है कि यह आपके लिए और किसी भी संभावित जोखिम का संकेत है। वह आपसे आपके स्तन पर की गई किसी भी पिछली प्रक्रिया के बारे में पूछेगा, साथ ही आपके द्वारा प्रबंधित किसी भी स्वास्थ्य स्थितियों के बारे में भी। विशेष रूप से, वह स्तन कैंसर के लिए आपके जोखिम कारकों की समीक्षा करेगी, जिसमें आपका मासिक धर्म इतिहास, आपके द्वारा गर्भधारण की संख्या और स्तन कैंसर या अन्य कैंसर का कोई पारिवारिक इतिहास शामिल है।
समय
एक स्तन बायोप्सी के लिए आवश्यक समय की मात्रा उस विशेष प्रकार पर निर्भर करती है जो आप कर रहे होंगे। एक सुई बायोप्सी जब एक गांठ पल्पेड हो सकती है (आपके डॉक्टर द्वारा महसूस की जाती है) केवल पांच से 10 मिनट लग सकते हैं। एक कोर बायोप्सी में अक्सर 15 से 30 मिनट लगते हैं लेकिन अल्ट्रासाउंड या एमआरआई मार्गदर्शन की आवश्यकता होने पर अधिक समय की आवश्यकता हो सकती है।
एक खुली बायोप्सी के साथ, आप परीक्षण की अनुमति देने के लिए कई घंटे अलग सेट करना चाहेंगे, साथ ही तैयारी और पुनर्प्राप्ति समय भी। यदि तार स्थानीयकरण या एक स्टीरियोटैक्टिक प्रक्रिया की जाती है, तो सर्जरी से पहले एक घंटे या अधिक समय लग सकता है।
स्थान
एक सुई बायोप्सी या कोर बायोप्सी एक क्लिनिक में की जा सकती है, हालांकि ये प्रक्रिया आमतौर पर एक रेडियोलॉजी विभाग में की जाती है यदि अल्ट्रासाउंड मार्गदर्शन की आवश्यकता होती है। एक खुली सर्जिकल बायोप्सी के लिए, प्रक्रिया आमतौर पर एक आउट पेशेंट सर्जरी सेंटर में या एक अस्पताल में एक आउट पेशेंट प्रक्रिया के रूप में की जाती है।
क्या पहनने के लिए
आपको अपने कपड़ों को हटाने और अपनी बायोप्सी प्रक्रिया से पहले एक गाउन में बदलने के लिए कहा जाएगा (आमतौर पर बस एक सुई या कोर बायोप्सी के लिए कमर से)। बाद में, एक सहायक पहनने की योजना बनाएं, लेकिन तंग नहीं, ब्रा-कर ऐसा, संभवतः 24 घंटे के लिए, सलाह दी जा सकती है।
खाद्य और पेय
आमतौर पर, एक सुई या कोर बायोप्सी के लिए, इस संबंध में कोई प्रतिबंध नहीं हैं। सर्जिकल बायोप्सी के साथ, आपको प्रक्रिया से पहले कई घंटों तक या आधी रात के बाद कुछ भी खाने या पीने से बचने के लिए कहा जाएगा।
दवाएं
प्रक्रिया से पहले आपको जो भी दवाएं लेनी हैं, उसके बारे में आपको अपने डॉक्टर से बात करनी चाहिए। यदि आप किसी भी रक्त को पतला कर रहे हैं, तो उन्हें कई दिनों के लिए बंद करने की आवश्यकता हो सकती है, लेकिन यह केवल उन चिकित्सकों के साथ जोखिमों पर चर्चा करने के बाद किया जाना चाहिए जो इन दवाओं को निर्धारित करते हैं।
ध्यान रखें कि कुछ ओवर-द-काउंटर दवाएं (जैसे इबुप्रोफेन और एस्पिरिन), साथ ही कुछ विटामिन और आहार पूरक भी रक्त को पतला कर सकते हैं। इन तैयारियों को आपकी बायोप्सी से एक सप्ताह या उससे अधिक समय तक रोकना पड़ सकता है।
धूम्रपान
यदि आप धूम्रपान करते हैं, तो आपकी बायोप्सी से पहले छोड़ने से संक्रमण का खतरा कम हो जाता है और घाव भरने में सुधार होता है। आपकी प्रक्रिया से एक या दो दिन पहले तक धूम्रपान करने से लाभ हो सकता है।(धूम्रपान छोड़ना न केवल आपके बायोप्सी के लिए महत्वपूर्ण है। 2017 के जनरेशन स्टडी सहित कुछ बड़े अध्ययनों से अब यह सुझाव मिलता है कि धूम्रपान स्तन कैंसर के लिए एक महत्वपूर्ण जोखिम कारक है।)
लागत और स्वास्थ्य बीमा
अधिकांश निजी बीमाकर्ता, साथ ही मेडिकेयर, संकेत दिए जाने पर स्तन बायोप्सी की लागत को कवर करते हैं। कुछ बीमा कंपनियों के साथ, या जब विशेष तकनीकों की सिफारिश की जाती है, तो आपको पूर्व प्राधिकरण प्राप्त करने की आवश्यकता हो सकती है।
क्या लाये
आपको अपनी प्रक्रिया के दिन अपना बीमा कार्ड अपने साथ लाना चाहिए, और आपसे कोई भी इमेजिंग परीक्षण या पूर्व बायोप्सी रिपोर्ट लाने के लिए कहा जा सकता है। अक्सर, आपको लिखित रिपोर्ट के बजाय वास्तविक फिल्मों या मैमोग्राम जैसे इमेजिंग परीक्षणों की सीडी लाने के लिए कहा जाएगा।
हमेशा एक अच्छा विचार है कि एक पुस्तक, पत्रिका, या किसी अन्य वस्तु को अपने मनोरंजन के लिए लाया जाए जिससे आपकी नियुक्ति में देरी हो।
अन्य बातें
यदि आप एक शल्यचिकित्सा बायोप्सी कर रहे हैं, तो आपको अपने साथ एक साथी लाने की आवश्यकता होगी जो आपको घर ले जा सके। यहां तक कि अगर बायोप्सी सामान्य या क्षेत्रीय संज्ञाहरण के तहत किया जाता है, तो सामान्य के बजाय, जो दवाएं आपको आराम करने के लिए प्राप्त होती हैं, वे ड्राइविंग के लिए हस्तक्षेप कर सकते हैं।
परीक्षा के दौरान
एक सुई या कोर बायोप्सी के साथ, आप आमतौर पर एक नर्स या तकनीशियन और साथ ही एक डॉक्टर द्वारा भाग लिया जाएगा। एक खुली बायोप्सी के दौरान, एक नर्स (और अक्सर आपके डॉक्टर और एनेस्थेसियोलॉजिस्ट) प्रक्रिया से पहले आपसे बात करेंगे। ऑपरेटिंग कमरे में, एक स्क्रब नर्स, आपके सर्जन, आपके सर्जन सहायक (यदि वह एक है), एक नर्स एनेस्थेटिस्ट जो आपके साथ रहेंगे, और एक एनेस्थेसियोलॉजिस्ट जो आपकी प्रगति की निगरानी करेगा, सहित कुछ नर्सें होंगी।
पूर्व टेस्ट
अपने कपड़े बदलने के बाद, आपका डॉक्टर पूछेगा कि क्या आपके कोई प्रश्न हैं। आपको सूचित सहमति फ़ॉर्म पर हस्ताक्षर करने के लिए भी कहा जाएगा, जो यह दर्शाता है कि आप प्रक्रिया के उद्देश्य और किसी भी संभावित जोखिम को समझते हैं।
यदि आप एक खुली बायोप्सी कर रहे हैं, तो आपकी नर्स एक आईवी लगाएगी और मॉनिटर संलग्न करेगी जो आपके दिल की धड़कन और आपके रक्त में ऑक्सीजन के स्तर को रिकॉर्ड करेगी। यदि आपके पास एक सामान्य संवेदनाहारी होगी, तो एनेस्थेसियोलॉजिस्ट आपसे बात करेगा और अतीत में संज्ञाहरण के साथ आपके या आपके परिवार में किसी भी समस्या के बारे में पूछेगा।
पूरे टेस्ट के दौरान
स्तन बायोप्सी प्रक्रिया अपने आप में होने वाली बायोप्सी के प्रकार के आधार पर अलग-अलग होगी।
भले ही, जब एक स्टीरियोटैक्टिक ब्रेस्ट बायोप्सी प्रक्रिया का उपयोग किया जाता है, तो एक व्यक्ति आमतौर पर अपने पेट के साथ टेबल पर एक विशेष छेद के माध्यम से लटका रहता है। स्तन के 3-आयामी दृश्य बनाने के लिए डिजिटल मैमोग्राम छवियों को विभिन्न कोणों से लिया जाता है। जब सटीक स्थान परिभाषित किया जाता है, तो एक सुई बायोप्सी की जा सकती है, या एक खुली बायोप्सी के लिए तार के साथ क्षेत्र को चिह्नित किया जाता है।
ठीक सुई बायोप्सी (FNA)
ठीक सुई की आकांक्षा के साथ, आपकी त्वचा एक कीटाणुनाशक और एक लंबी संकीर्ण सुई के साथ गांठ या असामान्य क्षेत्र में साफ हो जाएगी। एक सिरिंज तब चूषण प्रदान करने के लिए संलग्न है। यदि द्रव मौजूद है, जैसे कि पुटी के साथ, इसे वापस ले लिया जाएगा; एक साधारण पुटी के साथ, गांठ पूरी तरह से गायब हो सकता है। यदि गांठ ठोस है, तो कोशिकाओं का एक संग्रह एकत्र किया जाएगा। एक बार नमूना प्राप्त करने के बाद, सिरिंज को हटा दिया जाता है और क्षेत्र तैयार हो जाता है।
कोर सुई बायोप्सी
एक कोर सुई बायोप्सी के साथ, त्वचा को कीटाणुरहित किया जाता है और फिर लिडोकेन के साथ स्थानीय रूप से संवेदनाहारी किया जाता है। एक छोटा सा कट फिर त्वचा में बनाया जाता है और एक सुई (FNA के लिए उपयोग की जाने वाली बड़ी) को त्वचा के माध्यम से और द्रव्यमान में डाला जाता है। यह अक्सर अल्ट्रासाउंड (या एमआरआई) मार्गदर्शन के साथ किया जाता है, भले ही एक गांठ को पल्प किया जा सके। जब आप सुई आपके स्तन में प्रवेश करते हैं तो आप कुछ दबाव या एक महसूस कर सकते हैं।
जब डॉक्टर निश्चित है कि सुई सही क्षेत्र में है, तो ऊतक के एक दाने के आकार का नमूना प्राप्त करने के लिए एक स्प्रिंग-लोडेड साधन का उपयोग किया जाता है। अक्सर, चार से आठ कोर नमूने लिए जाते हैं। जब ऐसा किया जाता है, तो एक क्लिप अक्सर बायोप्सी के क्षेत्र में रखी जाती है ताकि भविष्य के मैमोग्राम या सर्जरी के दौरान इसकी पहचान की जा सके। (यदि एमआरआई की जरूरत हो तो यह क्लिप समस्या नहीं होगी।) एक बार क्लिप लगाने के बाद, सुई को हटा दिया जाता है और ड्रेसिंग लगाने से पहले कई सेकंड के लिए घाव पर दबाव डाला जाता है।
एक वैक्यूम-असिस्टेड कोर बायोप्सी एक वैकल्पिक प्रक्रिया है जिसमें एक वैक्यूम खोखले सुई से जुड़ा होता है; यह आमतौर पर एक विशिष्ट कोर बायोप्सी की तुलना में ऊतक का एक बड़ा नमूना प्राप्त करता है।
सर्जिकल (ओपन) बायोप्सी
ऑपरेटिंग सुइट में, आपको अपनी पीठ पर झूठ बोलने के लिए कहा जाएगा, और आपके सिर और सर्जिकल क्षेत्र के बीच एक पर्दा रखा जा सकता है। प्रक्रिया एक सामान्य संवेदनाहारी के साथ या स्थानीय संवेदनाहारी के बाद बेहोश करने की क्रिया के साथ किया जा सकता है।
क्षेत्र को बाँझ रखने के लिए लगाए गए कीटाणुनाशक और सर्जिकल ड्राप्स से आपके स्तन को साफ़ किया जाएगा। यदि आप जागेंगे, तो चिंता के क्षेत्र में एक स्थानीय संवेदनाहारी को पहले त्वचा में इंजेक्ट किया जाएगा, और फिर आपके स्तन में गहराई से। जब सुई आपकी त्वचा में प्रवेश करती है तो आपको एक चुटकी महसूस होगी और आपके स्तन में दर्द महसूस हो सकता है क्योंकि सर्जन अधिक लिडोकेन का इंजेक्शन लगाता है। एक सामान्य संवेदनाहारी के साथ, आप पूरी प्रक्रिया के दौरान सो रहे होंगे।
जब आप सो रहे हों या जब आपका स्तन सुन्न हो, तब सर्जन आपके स्तन में चिंता के क्षेत्र पर एक चीरा लगाए। यदि आप जाग रहे हैं, तो आप ऊतक के एक हिस्से को हटाते हुए दबाव और एक tugging-sensation महसूस कर सकते हैं। यह या तो द्रव्यमान का एक हिस्सा हो सकता है (एक आकस्मिक बायोप्सी) या पूरे द्रव्यमान और ऊतक का एक द्रव्यमान (गोलमोल बायोप्सी) के आसपास का हिस्सा हो सकता है।
जब प्रक्रिया पूरी हो जाती है, तो चीरा लागू किए गए टांके और ड्रेसिंग के साथ बंद हो जाएगा।
पोस्ट-टेस्ट
आपके परीक्षण के पूरा होने के बाद एकत्र किए गए नमूने को समीक्षा के लिए एक रोगविज्ञानी के पास भेजा जाता है।
एक सुई या कोर बायोप्सी के साथ, दबाव उस साइट पर रखा जाएगा जहां सुई दर्ज की गई थी। आपको थोड़ी देर के लिए देखा जाएगा और जैसे ही आप सहज महसूस कर रहे हैं, वैसे ही घर लौटने में सक्षम होंगे।
एक सर्जिकल बायोप्सी के साथ, आपको तब तक रिकवरी रूम में देखा जाएगा जब तक आप जाग नहीं जाते। आपको पटाखे और जूस दिए जा सकते हैं। जब आप पूरी तरह से जागृत और सहज हो जाते हैं, तो आपके मॉनिटर हटा दिए जाएंगे और आप घर लौट सकते हैं।
टेस्ट के बाद
एक सुई या कोर बायोप्सी के साथ, आपको उस क्षेत्र को रखने के लिए कहा जाएगा जहां सुई साफ और शुष्क में प्रवेश करती है, और आपको एक या दो दिन में ड्रेसिंग को हटाने की सलाह दी जा सकती है। कुछ चोट और दर्द सामान्य है, और आपका डॉक्टर आपको कुछ दिनों के लिए साइट पर दबाव बनाए रखने के लिए अपनी ब्रा में सोने की सलाह दे सकता है। पहले कई दिनों तक ज़ोरदार गतिविधि से बचना सबसे अच्छा है।
एक खुली बायोप्सी के साथ, आपको अपने सर्जिकल ड्रेसिंग को तब तक छोड़ने के लिए कहा जा सकता है जब तक आप अपने डॉक्टर के साथ पालन नहीं करते हैं। कुछ चिकित्सक संपीड़न प्रदान करने और चोट को कम करने के लिए घड़ी के चारों ओर ब्रा पहनने की सलाह देते हैं।
इस समय के दौरान, आपको स्नान या स्नान से बचना चाहिए, लेकिन आप खुद को स्पंज स्नान दे सकते हैं और अपने बालों को सिंक या टब में धो सकते हैं। आपकी बायोप्सी के किनारे की बांह में खराश हो सकती है, और आप मदद चाहते हैं।
साइड इफेक्ट्स का प्रबंधन
प्रक्रिया के बाद के कुछ लक्षण अक्सर एक महीन सुई की आकांक्षा के साथ और एक खुली बायोप्सी के साथ सबसे अधिक नोट किए जाते हैं।
बायोप्सी की साइट और आकार के आधार पर कुछ दिनों के लिए सूजन और बेचैनी हो सकती है। आइस पैक मदद कर सकते हैं, और कुछ क्लीनिक आपकी ब्रा में रखी जा सकने वाली दवाइयाँ प्रदान कर सकते हैं। आपको किसी भी दर्द को कम करने के लिए टाइलेनोल (एसिटामिनोफेन) या एडविल (इबुप्रोफेन) का उपयोग करने की सलाह दी जा सकती है।
यदि आपके रक्तस्राव की सूचना है, तो बुखार या ठंड लगना, यदि आपके चीरा के आसपास का क्षेत्र लाल या सूज गया हो, यदि आपको सुई या चीरा स्थल से कोई डिस्चार्ज दिखाई देता है, या यदि आपको ठीक महसूस नहीं होता है, तो अपने डॉक्टर को बुलाना महत्वपूर्ण है। ।
परिणाम की व्याख्या
आपका डॉक्टर आपको फोन पर कॉल कर सकता है या पूछ सकता है कि आप अपने परिणामों पर चर्चा करने के लिए क्लिनिक में लौटते हैं। यहां तक कि अगर आपको बायोप्सी के समय प्रारंभिक रिपोर्ट मिलती है, तो अंतिम पैथोलॉजी रिपोर्ट और आगे के परीक्षण, यदि आवश्यक हो, तो पूरा होने में अक्सर कम से कम कुछ दिन लगते हैं।
बायोप्सी के परिणाम नकारात्मक, सकारात्मक या अनिर्णायक होते हैं; उत्तरार्द्ध के मामले में, एक और बायोप्सी या अन्य अध्ययन की आवश्यकता हो सकती है।
रिपोर्ट को इस प्रकार सूचीबद्ध किया जा सकता है:
- साधारण
- सौम्य (noncancerous) स्तन की स्थिति
- स्तन की स्थिति जो कैंसर के खतरे को बढ़ाती है
- कैंसर की स्थित में
- कैंसर
साधारण
एक नकारात्मक परिणाम का मतलब है कि कैंसर या सौम्य स्तन की स्थिति का कोई सबूत मौजूद नहीं है।
सौम्य (नॉनकैंसरस) स्तन की स्थिति
कई अलग-अलग सौम्य स्तन की स्थिति एक बायोप्सी पर पाई जा सकती है, जिनमें से कई स्तन कैंसर के बढ़ते जोखिम से जुड़ी नहीं हैं। इनमें से कुछ में शामिल हैं:
- फाइब्रोएडीनोमा
- सौम्य स्तन अल्सर
- मोटी नेक्रोसिस
- तेल का सिस्ट
सौम्य स्तन की स्थिति जो स्तन कैंसर के जोखिम को बढ़ाती है
कुछ सौम्य स्तन की स्थिति भविष्य में स्तन कैंसर के विकास के बढ़ते जोखिम से जुड़ी है। इनमें से कुछ शर्तों में शामिल हैं:
- असामान्य हाइपरप्लासिया: एटिपिकल हाइपरप्लासिया को एक प्रारंभिक स्थिति माना जाता है। उदाहरण के लिए, लोब्युलर हाइपरप्लासिया वाले लगभग 40% लोग निदान के 15 वर्षों के भीतर आक्रामक कैंसर का विकास करेंगे।
- रेडियल निशान: रेडियल निशान होने से स्तन कैंसर होने का खतरा दोगुना हो जाता है।
- ग्रंथिलता: स्तन एडेनोसिस एक सौम्य स्थिति है, लेकिन जिन लोगों को एडेनोसिस है, वे स्तन कैंसर विकसित होने की लगभग 7 गुना अधिक संभावना रखते हैं।
कैंसर की स्थित में
सीटू में कार्सिनोमा असामान्य कोशिकाओं के एक समूह को संदर्भित करता है जो स्तन कैंसर के समान दिखाई देते हैं, लेकिन तहखाने की झिल्ली से आगे नहीं बढ़े हैं। चूंकि उन्होंने इस क्षेत्र में अतीत को नहीं बढ़ाया है, इसलिए उन्हें गैर-संवेदनशील माना जाता है, और असामान्य कोशिकाओं के क्लस्टर को हटाने के लिए सिद्धांत रूप में एक इलाज प्रदान करना चाहिए। सीटू में कार्सिनोमा के दो प्रकार हैं:
- डक्टल कार्सिनोमा इन सीटू (DCIS)
- लोब्युलर कार्सिनोमा इन सीटू (LCIS)
ध्यान दें, हालांकि, सीटू में कार्सिनोमा के क्षेत्र भी आक्रामक कैंसर के साथ मौजूद हो सकते हैं।
स्तन कैंसर
कुल मिलाकर, 20% से 30% के बीच स्तन बायोप्सी कैंसर के लिए सकारात्मक होते हैं। यदि आपकी बायोप्सी से कैंसर का पता चलता है, तो आपकी रिपोर्ट ट्यूमर का वर्णन कई तरीकों से करेगी (ठीक सुई बायोप्सी के अपवाद के साथ)।
स्तन कैंसर का प्रकार सूचीबद्ध किया जाएगा और इसमें शामिल हो सकते हैं:
- डक्टल कार्सिनोमा: कैंसर नलिकाओं में उत्पन्न होने वाले कैंसर, डक्टल कार्सिनोमा स्तन कैंसर के सबसे आम प्रकार हैं।
- लोब्युलर कार्सिनोमा: यह स्तन के लोब्यूल्स में उत्पन्न होता है और स्तन कैंसर का दूसरा सबसे सामान्य रूप है।
- सूजन स्तन कैंसर
- स्तन कैंसर के असामान्य रूप, जैसे कि मेडुलरी कार्सिनोमा, ट्यूबलर कार्सिनोमा, श्लेष्मा कार्सिनोमा, और अन्य
ट्यूमर ग्रेड 1 और 3 के बीच एक संख्या होगी, जिसमें से 1 को कम से कम आक्रामक कैंसर के लिए और 3 को सबसे आक्रामक के लिए उपयोग किया जा रहा है।
विशेष परीक्षण जो निर्धारित करने के लिए किए जाते हैं हार्मोन रिसेप्टर की स्थिति (क्या ट्यूमर एस्ट्रोजन और / या प्रोजेस्टेरोन रिसेप्टर पॉजिटिव है) और HER2 की स्थिति (क्या कैंसर HER2 पॉजिटिव है) को पॉजिटिव या नेगेटिव के रूप में सूचीबद्ध किया जाएगा।
यदि आपके पास एक सर्जिकल (खुली) बायोप्सी है, तो आपकी पैथोलॉजी रिपोर्ट भी इस बारे में टिप्पणी करेगी ट्यूमर मार्जिन-नमूने के किनारों को हटा दिया गया। क्या सभी ट्यूमर नमूने के भीतर पाए गए थे या यदि कोई ट्यूमर बायोप्सी नमूना के किनारे से परे या फैल रहा है, तो नोट किया जाएगा।
- साथ में नकारात्मक मार्जिनसभी ट्यूमर कोशिकाओं को सर्जरी के नमूने के भीतर अच्छी तरह से पाया जाता है (ट्यूमर को पूरी तरह से हटा दिया गया था)।
- साथ में करीब सर्जिकल मार्जिनट्यूमर पूरी तरह से बायोप्सी नमूने के भीतर पाया जाता है, लेकिन किनारे के 3 मिलीमीटर के भीतर तक फैला है।
- साथ में सकारात्मक मार्जिन, यह सबूत है कि ट्यूमर बायोप्सी नमूने के किनारे पर सभी तरह से मौजूद है, और यह संभावना है कि कुछ ट्यूमर स्तन में पीछे रह गए थे।
एक बायोप्सी यह निर्धारित नहीं कर सकती है कि स्तन कैंसर शरीर के लिम्फ नोड्स या दूर के क्षेत्रों में फैल गया है, और इसलिए आपको कैंसर का चरण नहीं बता सकता है।
स्तन कैंसर में सर्जिकल मार्जिनजाँच करना
परिणामों के आधार पर आपके स्तन बायोप्सी के बाद अनुवर्ती भिन्न होगा। चाहे आपकी बायोप्सी पॉजिटिव हो या नेगेटिव, आप अपने डॉक्टर से आनुवांशिक परीक्षण के बारे में बात कर सकती हैं, यदि आपके पास स्तन कैंसर का एक मजबूत पारिवारिक इतिहास है।
यदि आपकी बायोप्सी नकारात्मक है, तो आपका डॉक्टर आपसे अगले चरणों के बारे में बात करेगा। यदि कैंसर की संभावना कम है और परिणाम नकारात्मक है, तो वह बस सिफारिश कर सकती है कि आप नियमित स्तन जांच के साथ अनुवर्ती करें। चूंकि स्क्रीनिंग के लिए दिशानिर्देश बदलते रहे हैं, और चूंकि ये उन लोगों के लिए डिज़ाइन किए गए हैं, जिन्हें स्तन कैंसर का औसत जोखिम है, इसलिए विशेष रूप से आपके लिए अगले अच्छे चरणों के बारे में अपने डॉक्टर से बात करना महत्वपूर्ण है।
स्तन कैंसर डॉक्टर चर्चा गाइड
अपने अगले डॉक्टर की नियुक्ति के लिए हमारे प्रिंट करने योग्य मार्गदर्शिका प्राप्त करें जिससे आपको सही सवाल पूछने में मदद मिल सके।

चूंकि बायोप्सी कभी-कभी एक ट्यूमर को याद कर सकती है, इसलिए आपका डॉक्टर एक बार-बार बायोप्सी या अन्य परीक्षण की सिफारिश कर सकता है अगर उसे अभी भी विश्वास है कि एक मौका है कि आपकी गांठ या इमेजिंग खोज कैंसर हो सकती है।
यदि आपके पास एक सौम्य स्तन की स्थिति है, तो अनुवर्ती आमतौर पर उन लोगों के समान है जिनके नकारात्मक परिणाम हैं। सौम्य स्थितियों के साथ जो स्तन कैंसर के जोखिम को बढ़ाते हैं, अगले चरण आपके अपेक्षित जोखिम पर निर्भर करेंगे। जिन लोगों को एटिपिकल हाइपरप्लासिया है, उनके लिए टैमोक्सीफेन या प्रोफिलैक्टिक ब्रेस्ट सर्जरी जैसी दवाओं की सिफारिश की जा सकती है। जिनके पास सर्जरी नहीं है, सावधान अनुवर्ती, अक्सर स्क्रीनिंग एमआरआई के साथ, की सिफारिश की जा सकती है।
सीटू में कार्सिनोमा अक्सर स्तन कैंसर के समान सर्जरी के साथ इलाज किया जाता है, हालांकि सहायक चिकित्सा, जैसे कि कीमोथेरेपी, आमतौर पर आवश्यक नहीं होती है।
यदि आपकी बायोप्सी कैंसर को इंगित करती है, तो पहला निर्णय आम तौर पर एक गांठ और मस्टेक्टॉमी के बीच चुनना होता है (जब तक कि आपके पास स्पष्ट मार्जिन के साथ एक विस्तृत गोलार्ध बायोप्सी न हो)। आमतौर पर सर्जरी से पहले बहुत समय होता है, और बहुत से लोग यह निर्णय लेने से पहले एक दूसरी राय पर विचार करना चाहते हैं। आगे के उपचार कैंसर के चरण पर निर्भर करते हैं और इसमें कीमोथेरेपी, विकिरण चिकित्सा, हार्मोनल थेरेपी और / या HER2- लक्षित चिकित्सा शामिल हो सकते हैं।
बहुत से एक शब्द
स्तन कैंसर अब तक बहुत आम है, और ज्यादातर लोग किसी ऐसे व्यक्ति के बारे में जानते हैं, जिसे इस बीमारी का सामना करना पड़ा है। यह समझना महत्वपूर्ण है कि एक स्तन बायोप्सी कैंसर की तुलना में सौम्य परिवर्तनों को प्रकट करने की अधिक संभावना है। यहां तक कि अगर कैंसर पाया जाता है, तो उनमें से अधिकांश प्रारंभिक चरण के ट्यूमर होंगे। इन मामलों के उपचार में सुधार हुआ है, नए विकल्पों के साथ पुनरावृत्ति के जोखिम को काफी कम कर देता है और अक्सर पुराने लोगों की तुलना में कम आक्रामक होता है। मेटास्टेटिक स्तन कैंसर के साथ भी, उपचार में सुधार हो रहा है और जीवन प्रत्याशा बढ़ रही है।