
विषय
कीमोथेरेपी में कैंसर कोशिकाओं को कमजोर या मारने वाले रसायनों का उपयोग शामिल है और यह कुछ प्रकार के स्तन कैंसर के लिए उपचार का मुख्य आधार है। इस तरह के उपचार लंबे समय तक गंभीर दुष्प्रभावों से जुड़े रहे हैं, और जबकि यह कीमो की एक वास्तविकता है, डॉक्टरों ने जीवित रहने की दर में सुधार करते हुए उन्हें कम से कम करने के तरीके के बारे में बहुत कुछ सीखा है।चाहे आपका ऑन्कोलॉजिस्ट आपके लिए कीमोथेरेपी की सिफारिश करता है, कई कारकों पर निर्भर करता है।
यह काम किस प्रकार करता है
कीमोथेरेपी तेजी से बढ़ती कोशिकाओं (जैसे कैंसर कोशिकाओं) को विभाजित करने या गुणा करने की क्षमता के साथ हस्तक्षेप करके काम करती है। ये शक्तिशाली दवाएं अपने डीएनए या प्रोटीन उत्पादन को बाधित करके, कोशिका विभाजन को रोककर, पोषक तत्वों के भूखे होने से कैंसर कोशिकाओं के विकास को मारती हैं या देरी करती हैं। , या हार्मोन रिसेप्टर्स को अवरुद्ध करना।
क्योंकि अधिकांश वयस्क सामान्य कोशिकाएं सक्रिय रूप से विभाजित या गुणा नहीं करती हैं, वे कीमोथेरेपी से प्रभावित नहीं होते हैं। हालांकि, अस्थि मज्जा (जहां आपके रक्त कोशिकाओं का उत्पादन होता है), बालों के रोम और जठरांत्र (जीआई) पथ के अस्तर सभी लगातार बढ़ रहे हैं। कीमोथेरेपी दवाओं के दुष्प्रभाव इन और अन्य सामान्य ऊतकों पर इसके प्रभावों से संबंधित हैं।
कीमोथेरेपी एक प्रणालीगत उपचार है, जो सर्जरी या विकिरण जैसे लक्षित उपचार के विपरीत है।
संकेत
स्तन कैंसर वाले सभी को कीमोथेरेपी की आवश्यकता नहीं होती है। इसका उपयोग चार विशिष्ट उदाहरणों में किया जाता है।
प्रारंभिक चरण स्तन कैंसर
प्रारंभिक अवस्था के मामलों के लिए कीमोथेरेपी सर्जरी से पहले और / या बाद में की जा सकती है।
नवदजुवंत कीमोथेरेपी प्राथमिक उपचार से पहले आता है। यह ट्यूमर को सिकोड़ने के लिए किया जाता है ताकि वे बाहर निकालना आसान हो, कभी-कभी क्योंकि ट्यूमर पूरी तरह से हटाने के लिए बहुत बड़ा है।
कुछ मामलों में, यह एक mastectomy के बजाय एक गांठ के लिए अनुमति दे सकता है। यह कुछ लिम्फ नोड्स से कैंसर कोशिकाओं को भी खत्म कर सकता है, इसलिए उनमें से कम को हटाने की आवश्यकता होती है।
यह कैंसर कोशिकाओं को मार सकता है जो फैल गया है और यह पुनरावृत्ति के जोखिम को कम करता है।
नवदुर्गा केमो के लिए आम है:
- सूजन स्तन कैंसर
- HER2- सकारात्मक स्तन कैंसर
- ट्रिपल-नकारात्मक स्तन कैंसर
- उच्च श्रेणी के ट्यूमर
- बड़े ट्यूमर
- कैंसर जो कि लिम्फ नोड्स में फैल गया है
सहायक रसायन चिकित्सा प्राथमिक उपचार के बाद।यह किसी भी कैंसर कोशिकाओं को मारने का इरादा है जो ट्यूमर को हटाने के बाद आपके शरीर में छोड़ दिया जा सकता है, लेकिन इमेजिंग परीक्षणों पर नहीं देखा जा सकता है। यदि अकेले छोड़ दिया जाए, तो ये कोशिकाएं नए ट्यूमर में विकसित हो सकती हैं। सहायक रसायन चिकित्सा पुनरावृत्ति के आपके जोखिम को कम करती है।
आमतौर पर प्रारंभिक चरण के स्तन कैंसर के लिए, यह कीमोथेरेपी कैंसर की पुनरावृत्ति या मेटास्टेसिस (शरीर के अन्य क्षेत्रों में फैलने) के उच्च जोखिम वाले लोगों के लिए आरक्षित होती है, जैसे कि जब कैंसर कोशिकाएं धमनी में लिम्फ नोड्स में फैल गई हैं। इन मामलों में हार्मोन थेरेपी एक वैकल्पिक विकल्प हो सकता है।
उन्नत स्तन कैंसर
कीमोथेरेपी स्तन कैंसर के लिए मुख्य उपचार है जो स्तन और आस-पास के लिम्फ नोड्स से परे मेटास्टेसाइज (फैला हुआ) है क्योंकि सर्जरी जैसे लक्षित उपचार अब पर्याप्त नहीं हैं।
उन्नत मामलों में मुख्य लक्ष्य जीवन को बेहतर बनाना है और रोग को ठीक करना है।
उच्च जोखिम वाले व्यक्ति
जो लोग स्तन कैंसर के विकास के विशेष रूप से उच्च जोखिम में हैं, उनके जोखिम को कम करने के लिए कीमोथेरेपी की जा सकती है। यह कहा जाता है रसायन रोकथाम। कीमोथेरेपी दवाओं से जुड़े जोखिमों के कारण, यह आपके डॉक्टर के साथ सावधानी से विचार करने के लिए एक कदम है।
कीमोथेरेपी ड्रग्स
स्तन कैंसर से लड़ने के लिए कई दवाओं का उपयोग किया जाता है। नवजात शिशु और सहायक चिकित्सा के लिए सबसे आम हैं:
- 5-फ्लूरोरासिल (5-फू)
- एंथ्रासाइक्लिन, एड्रियामाइसिन (डॉक्सोरूबिसिन) और एलेनेंस (एपिरूबिसिन) सहित
- साइटोक्सन (साइक्लोफॉस्फेमाइड)
- पैराप्लाटिन (कार्बोप्लाटिन)
- टैक्सोल (paclitaxel) और Taxotere (docetaxel) सहित कर
उन्नत स्तन कैंसर के लिए सबसे आम कीमो दवाओं में शामिल हैं:
- एंथ्रासाइक्लिन, जिसमें एड्रीमाइसिन (डॉक्सोरूबिसिन), एलेनेंस (एपिरूबिसिन), और पेगीलेटेड लिपोसोमल डॉक्सोरूबिसिन शामिल हैं
- गीज़र (जेमिसिटाबाइन)
- हलावेन (एरीबुलिन)
- Ixempra (ixabepilone)
- नाभिबीन (विनोरेलबीन)
- प्लैटिनम एजेंट (सिस्प्लैटिन, कार्बोप्लाटिन)
- टैक्सोल (पैक्लिटैक्सेल), टैक्सोटेयर (डोसेटेक्सेल) और अब्रक्सेन (एल्ब्यूमिन-बाउंड पैक्लिटैक्सेल) सहित कर
- ज़ेलोडा (केपेसिटाबाइन)
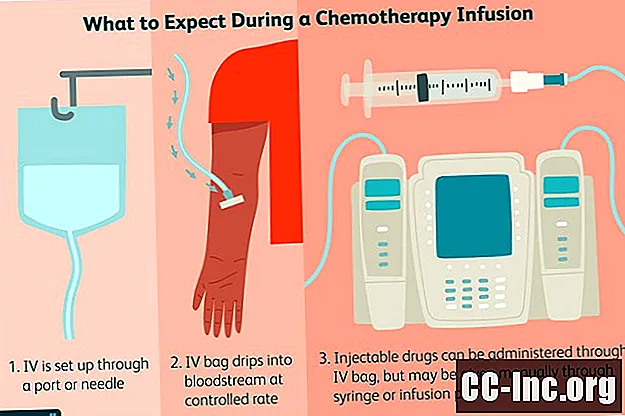
कीमोथेरेपी कैसे दी जाती है
स्तन कैंसर के लिए कई कीमोथेरेपी दवाएं तरल रूप में, अंतःशिरा संक्रमण या इंजेक्शन के रूप में दी जाती हैं, लेकिन कुछ गोलियां या टैबलेट के रूप में उपलब्ध हैं।
कुछ दवाओं को अकेले दिया जा सकता है, और अन्य दवाओं को एक साथ काम करने के लिए संयुक्त किया जाता है। जब कीमो दवाओं को संयोजन में दिया जाता है, तो उपचार को ए कहा जाता है आहार.
कुछ सामान्य आहार हैं:
- अधिनियम: टैक्सोल के बाद एड्रियामाइसिन और साइटॉक्सन
- सीएमएफ: साइटोक्सन, मेथोट्रेक्सेट, और 5-फू
- एसी: एड्रियामाइसिन (डॉक्सोरूबिसिन) और साइटॉक्सन
- सीएएफ या एफएसी: साइटोक्सन, एड्रैमाइसिन और 5-एफयू
- CEF या FEC: साइटॉक्सन, एलेंस (एपिरूबिसिन), और 5-एफयू
- टीसी: टैक्सोटेरे (डोकैटेक्सेल) और साइटॉक्सन
समय
आपके कीमो ट्रीटमेंट की आवृत्ति और संपूर्ण रूप से थेरेपी की अवधि इस बात पर निर्भर करती है कि आपको क्या तरीका मिल रहा है, उपचार के लिए आपकी प्रतिक्रिया और अन्य कारक।
आवृत्ति
आमतौर पर, कीमो इन्फ्यूशन हर तीन सप्ताह में एक बार दिया जाता है, और आपको अपने रक्त की मात्रा को ठीक करने और दवाओं को काम करने की अनुमति देने के लिए हस्तक्षेप समय की आवश्यकता होगी।
कम-खुराक केमो, जैसे टैक्सोल को साप्ताहिक दिया जाता है, क्योंकि दवाओं की एक छोटी खुराक के लिए कम वसूली समय की आवश्यकता होगी। यह एक मानक समय पर प्राप्त होने वाली तुलना में अधिक समग्र कीमोथेरेपी तक जोड़ देगा। आपको जलसेक सत्र के बीच एक सफेद रक्त कोशिका बूस्टर शॉट भी दिया जा सकता है।
ओरल केमो को प्रतिदिन लिया जा सकता है, या निर्देशित किया जा सकता है। एक कीमो आसव से पहले, दौरान या बाद में इंजेक्शन दिए जा सकते हैं।
समयांतराल
प्रारंभिक चरण के स्तन कैंसर के लिए कीमोथेरेपी आम तौर पर लगभग छह महीने के लिए दी जाती है, जबकि साप्ताहिक कम खुराक वाली कीमोथेरेपी इन्फोसिस 12 सप्ताह के बाद समाप्त हो जाती है। आपके उपचार की लंबाई और खुराक कई कारकों पर निर्भर करेगी।
यदि आपको इंफ़ेक्शन हो रहा है, तो आपको इन्फ़ुशन सत्रों की अनुमति देने के लिए काम या अन्य गतिविधियों से अधिक समय के लिए बजट की आवश्यकता होगी (नीचे देखें)।
आसव सत्र
योजना बनाने में आपकी सहायता के लिए यहां एक नमूना कार्यक्रम है:
- एक दिन पहले: साइड इफेक्ट्स को रोकने के लिए पूर्व-कीमोथेरेपी दवाएं (यदि निर्धारित हो) लें।
- पहला दिन: ब्लड ड्रॉ, वेट-इन, महत्वपूर्ण संकेत, चेक-अप, कीमो इन्फ्यूजन
- दूसरा दिन: यदि आवश्यक हो तो रक्त को बढ़ावा देने के लिए शॉट्स
- दिन 3 और अगले चक्र तक: आराम और वसूली
अपने जलसेक के दिन, क्लिनिक में लगभग चार घंटे की योजना बनाएं। आपका रक्त खींचा जाएगा और एक पूर्ण रक्त गणना की जाएगी। आपके सभी महत्वपूर्ण संकेत और वजन उठाए जाएंगे, क्योंकि यह उस दिन के लिए कीमो दवाओं की आपकी खुराक की मात्रा निर्धारित करता है।
आपका ऑन्कोलॉजिस्ट आपके रक्त की गणना की समीक्षा करेगा और, यदि वे सभी उचित सीमा में हैं, तो आप अपने थेरेपी थेरेपी उपचार के लिए जलसेक कक्ष में जाएंगे।
यदि आपके रक्त की गिनती बहुत कम है, तो आगे का उपचार आपको संक्रमण या गंभीर रक्तस्राव के प्रति अधिक संवेदनशील बना सकता है। जब तक आपकी गिनती ठीक नहीं हो जाती तब तक आपकी कीमोथेरेपी में देरी होगी।
केमो के बाद का दिन
प्रत्येक कीमोथेरेपी जलसेक के कम से कम एक दिन बाद, आपका रक्त खींचा और गिना जाएगा। यदि आपकी लाल गिनती या न्यूट्रोफिल कम हैं, तो आपको उन गणनाओं को बढ़ावा देने के लिए शॉट्स की पेशकश की जा सकती है। कीमोथेरेपी आपके रक्त की मात्रा को बहुत प्रभावित कर सकती है क्योंकि रक्त कोशिकाएं जल्दी से विभाजित और गुणा करती हैं और इसलिए दवाओं द्वारा लक्षित होती हैं।
इन अतिरिक्त नियुक्तियों को याद मत करो, वे स्वस्थ प्रतिरक्षा प्रणाली के साथ कीमो से उबरने और एनीमिया और न्यूट्रोपेनिया से बचने के लिए आवश्यक हैं।
स्तन कैंसर डॉक्टर चर्चा गाइड
अपने अगले डॉक्टर की नियुक्ति के लिए हमारे प्रिंट करने योग्य मार्गदर्शिका प्राप्त करें जिससे आपको सही सवाल पूछने में मदद मिल सके।

दुष्प्रभाव
कीमो उपचार की शक्तिशाली प्रकृति इसकी ताकत और दुष्प्रभाव की खराब प्रतिष्ठा का कारण है। याद रखें कि केमो लक्ष्य सब तेजी से बढ़ने वाली कोशिकाएं, और, कैंसर के अलावा, जिसमें आपके रक्त में कोशिकाएं, पाचन-तंत्र के श्लेष्म ऊतक, नाखूनों, toenails और बालों के रोम शामिल हैं।
आम दुष्प्रभावों में शामिल हैं:
- बाल झड़ना
- नाखून बदल जाता है
- मुँह के छाले
- भूख में कमी
- वजन बदल जाता है
- मतली और उल्टी
- दस्त
- संक्रमण की संभावना बढ़ जाती है
- आसान आघात
- आसान रक्तस्राव
- थकान
- नस की क्षति
- "केमो ब्रेन" (याददाश्त और एकाग्रता की समस्याएं)
आपकी विशिष्ट कीमोथेरेपी दवा या आहार अन्य दुष्प्रभावों का कारण हो सकता है, साथ ही साथ। आपके द्वारा उपचार समाप्त करने के बाद ये प्रभाव कम हो जाएंगे।
प्रत्येक उपचार से पहले, आपका मेडिकल ऑन्कोलॉजिस्ट आपको साइड इफेक्ट से बचाने के लिए दवाएं लेना चाहता हो सकता है। इन्हें समय पर और निर्धारित अनुसार लें।
कीमोथेरेपी नियुक्तियों के बीच, यदि आपको साइड इफेक्ट्स से निपटने में परेशानी होती है, तो अपने क्लिनिक पर कॉल करने और मदद के लिए संकोच न करें। यदि आप एक उपचार के बाद निर्जलित हैं, तो आप खारा तरल पदार्थ के जलसेक के लिए पूछ सकते हैं। मतली और उल्टी के साथ मदद करने के लिए खारा के साथ अन्य दवाएं दी जा सकती हैं।
आपके कीमोथेरेपी नर्सों को साइड इफेक्ट्स का सामना करने के लिए बहुत सारी चालें पता होनी चाहिए, इसलिए उन्हें निश्चित रूप से मदद के लिए पूछना सुनिश्चित करें, भले ही आपके पास एक अनुसूचित नियुक्ति न हो। अपने लक्षणों को लिखिए-अवधि, गंभीरता, और आपके द्वारा कॉल करने से पहले वे कितनी बार होते हैं। इससे उन्हें बेहतर महसूस करने के तरीके सुझाने में मदद मिलेगी।
संभावित जटिलताओं
केमो लंबे समय तक जटिलताओं का जोखिम भी उठाता है। आने वाले वर्षों में आपको इन पर नजर रखने की आवश्यकता हो सकती है:
- अस्थि द्रव्यमान (ऑस्टियोपीनिया और ऑस्टियोपोरोसिस) की हानि: हार्मोन-अवरुद्ध कीमोथेरेपी दवाएं प्रारंभिक रजोनिवृत्ति का कारण बन सकती हैं, और इससे हड्डी के पतले होने की स्थिति का खतरा बढ़ जाता है। अस्थि घनत्व परीक्षण और उपचार आवश्यक हो सकता है।
- दिल को नुकसान: कीमोथेरेपी में हृदय की मांसपेशियों को कमजोर करने या हृदय के साथ अन्य समस्याओं का कारण होने का एक छोटा जोखिम है।
- ल्यूकेमिया (रक्त कोशिकाओं का कैंसर): यह दुष्प्रभाव दुर्लभ है लेकिन संभव है और आमतौर पर कीमो के पूरा होने के वर्षों बाद होता है।
उपजाऊपन
क्योंकि विशिष्ट कीमो ड्रग्स प्रीमेनोपॉज़ल महिलाओं में मेडिकल रजोनिवृत्ति (जो अस्थायी या स्थायी हो सकती हैं) को ट्रिगर कर सकती हैं, वे बांझपन का कारण बन सकती हैं।
यदि आपके पास भविष्य के गर्भधारण के बारे में कोई विचार है, तो अपने ऑन्कोलॉजिस्ट को बताएं इससे पहले आप उपचार शुरू करते हैं और पूछते हैं कि आपके विकल्प क्या हैं। आपकी उम्र, दवा की खुराक, और खुराक के आधार पर, उपचार के बाद आपकी प्रजनन क्षमता वापस आ सकती है। हालांकि, अगर कोई मौका है कि आप बांझ हो जाएंगे, तो आपको अपने पहले कीमो इन्फ्यूजन से पहले जानना होगा।
चिकित्सा रजोनिवृत्ति को समझना