विषय
- विवरण
- प्रक्रिया क्यों निष्पादित की जाती है
- जोखिम
- प्रक्रिया से पहले
- प्रक्रिया के बाद
- आउटलुक (प्रग्नोसिस)
- वैकल्पिक नाम
- रोगी के निर्देश
- इमेजिस
- संदर्भ
- समीक्षा दिनांक 8/26/2017
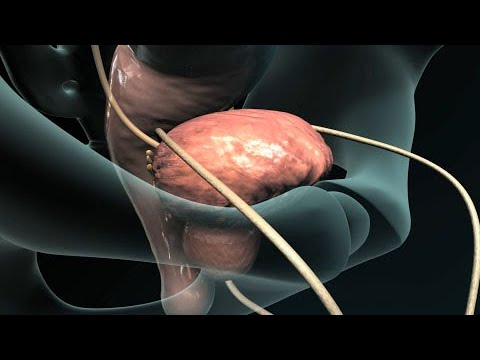
प्रोस्टेट (टीयूआरपी) के ट्रांसरेथ्रल रिसेक्शन प्रोस्टेट ग्रंथि के अंदर के हिस्से को हटाने के लिए एक सर्जरी है। यह एक बढ़े हुए प्रोस्टेट के लक्षणों का इलाज करने के लिए किया जाता है।
विवरण
सर्जरी में लगभग 1 घंटे का समय लगता है।
आपको सर्जरी से पहले दवा दी जाएगी ताकि आपको दर्द महसूस न हो। आप सामान्य संज्ञाहरण प्राप्त कर सकते हैं जिसमें आप सो रहे हैं और दर्द-मुक्त या स्पाइनल एनेस्थेसिया है जिसमें आप जाग रहे हैं, लेकिन आराम और दर्द-मुक्त हैं।
सर्जन ट्यूब के माध्यम से एक दायरा डालेगा जो आपके मूत्राशय से मूत्र को लिंग से बाहर निकालता है। इस ट्यूब को रेक्टोस्कोप कहा जाता है। एक विशेष काटने के उपकरण को दायरे के माध्यम से रखा गया है। इसका उपयोग बिजली का उपयोग करके आपके प्रोस्टेट ग्रंथि के अंदर के हिस्से को निकालने के लिए किया जाता है।
प्रक्रिया क्यों निष्पादित की जाती है
यदि आपके पास बीपीएच है, तो आपका स्वास्थ्य देखभाल प्रदाता इस सर्जरी की सिफारिश कर सकता है। प्रोस्टेट ग्रंथि अक्सर बड़े हो जाते हैं जैसे पुरुष बूढ़े हो जाते हैं। बड़ा प्रोस्टेट पेशाब के साथ समस्याओं का कारण हो सकता है। प्रोस्टेट ग्रंथि के हिस्से को हटाने से अक्सर ये लक्षण बेहतर हो सकते हैं।
यदि आपके पास TURP की सिफारिश की जा सकती है:
- आपके मूत्राशय को खाली करने में कठिनाई
- बार-बार मूत्र मार्ग में संक्रमण होना
- प्रोस्टेट से रक्तस्राव
- प्रोस्टेट वृद्धि के साथ मूत्राशय की पथरी
- अत्यधिक धीमी गति से पेशाब आना
- किडनी को नुकसान
- पेशाब करने के लिए रात में अक्सर उठना
- मूत्राशय एक बड़े प्रोस्टेट के कारण मुद्दों को नियंत्रित करता है
इससे पहले कि आप सर्जरी करें, आपका प्रदाता आपको सुझाव देगा कि आप कैसे खाते हैं या पीते हैं। आपको दवा लेने की कोशिश करने के लिए भी कहा जा सकता है। यदि इन चरणों से मदद नहीं मिलती है, तो आपके प्रोस्टेट को हटाने की आवश्यकता हो सकती है। TURP प्रोस्टेट सर्जरी के सबसे आम प्रकारों में से एक है। अन्य प्रक्रियाएं भी उपलब्ध हैं।
आपके प्रदाता सर्जरी के प्रकार पर निर्णय लेते समय निम्नलिखित पर विचार करेंगे:
- आपके प्रोस्टेट ग्रंथि का आकार
- आपका स्वास्थ्य
- आपको किस प्रकार की सर्जरी की आवश्यकता हो सकती है
- आपके लक्षणों की गंभीरता
जोखिम
किसी भी सर्जरी के लिए जोखिम हैं:
- पैरों में रक्त के थक्के जो फेफड़ों तक यात्रा कर सकते हैं
- साँस लेने में तकलीफ
- संक्रमण, सर्जिकल घाव, फेफड़े (निमोनिया), या मूत्राशय या गुर्दे सहित
- रक्त की हानि
- सर्जरी के दौरान दिल का दौरा या स्ट्रोक
- दवाओं के प्रति प्रतिक्रिया
अतिरिक्त जोखिम हैं:
- यूरिन कंट्रोल करने में समस्या
- शुक्राणु प्रजनन क्षमता में कमी
- समस्याओं का निर्माण
- मूत्रमार्ग के माध्यम से बाहर निकलने के बजाय मूत्राशय में वीर्य को पास करना (प्रतिगामी स्खलन)
- मूत्रमार्ग सख्त (निशान ऊतक से मूत्र आउटलेट को कसने)
- ट्रांसयुरेथ्रल रेजिन (TUR) सिंड्रोम (सर्जरी के दौरान पानी का निर्माण)
- आंतरिक अंगों और संरचनाओं को नुकसान
प्रक्रिया से पहले
आपकी सर्जरी से पहले आपके प्रदाता और परीक्षणों के साथ आपके कई दौरे होंगे। आपकी यात्रा में शामिल होंगे:
- पूर्ण शारीरिक परीक्षा
- मधुमेह, उच्च रक्तचाप, हृदय या फेफड़ों की समस्याओं और अन्य स्थितियों का इलाज और नियंत्रण
यदि आप धूम्रपान करने वाले हैं, तो आपको सर्जरी से कई सप्ताह पहले रोक देना चाहिए। आपका प्रदाता आपको यह करने के लिए टिप्स दे सकता है।
हमेशा अपने प्रदाता को बताएं कि ड्रग्स, विटामिन और अन्य सप्लीमेंट्स जो आप ले रहे हैं, यहां तक कि जो आपने बिना प्रिस्क्रिप्शन के खरीदे हैं।
आपकी सर्जरी से पहले हफ्तों के दौरान:
- आपको ऐसी दवाएं लेने से रोकने के लिए कहा जा सकता है जो आपके रक्त को पतला कर सकती हैं, जैसे कि एस्पिरिन, इबुप्रोफेन (एडविल, मोट्रिन), नेप्रोक्सन (एलेव, नेप्रोसिन), विटामिन ई, क्लोपिडोग्रेल (प्लेक्सिक्स), वारफारिन (कैडमिन), और अन्य।
- अपने प्रदाता से पूछें कि आपकी सर्जरी के दिन आपको कौन सी दवाएं लेनी चाहिए।
आपकी सर्जरी के दिन:
- अपनी सर्जरी से पहले आधी रात के बाद कुछ भी न खाएं या पिएं।
- आपको जो दवाएं बताई गई हैं, उन्हें पानी के एक छोटे घूंट के साथ लें।
- अस्पताल पहुंचने पर आपको बताया जाएगा।
प्रक्रिया के बाद
आप 1 से 3 दिनों तक अस्पताल में रहेंगे।
सर्जरी के बाद, आपके पेशाब को निकालने के लिए आपके मूत्राशय में एक छोटी ट्यूब होगी, जिसे फोली कैथेटर कहा जाता है। आपका मूत्राशय तरल पदार्थ (सिंचित) से भरा हो सकता है ताकि यह थक्कों से साफ रहे। पहली बार में मूत्र खूनी दिखाई देगा। ज्यादातर मामलों में, रक्त कुछ दिनों के भीतर चला जाता है। कैथेटर के चारों ओर रक्त भी रिस सकता है। कैथेटर को बाहर निकालने और रक्त से भरा होने से बचाने के लिए एक विशेष समाधान का उपयोग किया जा सकता है। अधिकांश लोगों के लिए कैथेटर 1 से 3 दिनों के भीतर हटा दिया जाएगा।
आप तुरंत एक सामान्य आहार खाने के लिए वापस जाने में सक्षम होंगे।
आपको अगली सुबह तक बिस्तर पर रहने की आवश्यकता होगी। आपको उस बिंदु के बाद जितना संभव हो उतना घूमने के लिए कहा जाएगा।
आपकी स्वास्थ्य देखभाल टीम होगी:
- बिस्तर में स्थिति बदलने में आपकी सहायता करें।
- आप रक्त प्रवाह को बनाए रखने के लिए व्यायाम सिखाएं।
- आपको सिखाता है कि खाँसी और गहरी साँस लेने की तकनीक कैसे करें। आपको ये हर 3 से 4 घंटे में करना चाहिए।
- आपको बताएंगे कि आपकी प्रक्रिया के बाद खुद की देखभाल कैसे करें।
आपको अपने फेफड़ों को साफ रखने के लिए चुस्त मोज़ा पहनने और साँस लेने के उपकरण का उपयोग करने की आवश्यकता हो सकती है।
मूत्राशय की ऐंठन से राहत देने के लिए आपको दवा दी जा सकती है।
आउटलुक (प्रग्नोसिस)
TURP ज्यादातर समय बढ़े हुए प्रोस्टेट के लक्षणों से राहत दिलाता है। आपको पेशाब के साथ जलन, आपके पेशाब में खून, बार-बार पेशाब आना और तुरंत पेशाब करने की आवश्यकता हो सकती है। यह आमतौर पर थोड़े समय के बाद हल करता है।
वैकल्पिक नाम
TURP; प्रोस्टेट की लकीर - transurethral
रोगी के निर्देश
- वयस्कों के लिए बाथरूम सुरक्षा
- बढ़े हुए प्रोस्टेट - अपने चिकित्सक से क्या पूछना है
- Indheing कैथेटर देखभाल
- केगेल व्यायाम - स्व-देखभाल
- रोकना पड़ता है
- सर्जिकल घाव की देखभाल - खुला
- प्रोस्टेट के ट्रांसरेथ्रल स्नेह - निर्वहन
इमेजिस
पुरुष प्रजनन शरीर रचना विज्ञान
प्रोस्टेट ग्रंथि
प्रोस्टेटेक्टॉमी - श्रृंखला
प्रोस्टेट (टीयूआरपी) की ट्रांसयुरथ्रल लकीर - श्रृंखला
संदर्भ
गेविलेट पी, नीता जी, गेविलेट बी। सौम्य प्रोस्टेटिक एडेनोमा (टीयूआरपी) के एंडोस्कोपिक इलेक्ट्रोसेर। में: गेवेट पीए, एड। प्रोस्टेट पैथोलॉजी में एंडोस्कोपिक निदान और उपचार। सैन डिएगो, सीए: एल्सेवियर अकादमिक प्रेस; २०१६: चैप २।
हान एम, पार्टिन एड। सरल प्रोस्टेटैक्टोमी: खुले और रोबोट-सहायता वाले लैप्रोस्कोपिक दृष्टिकोण। में: वेन ए जे, कावसी एलआर, पार्टिन एड, पीटर्स सीए, एड। कैम्पबेल-वाल्श यूरोलॉजी। 11 वां एड। फिलाडेल्फिया, पीए: एल्सेवियर; 2016: चैप 106।
कपलान एसए। प्रोस्टेटिक हाइपरप्लासिया और प्रोस्टेटाइटिस को सौम्य। में: गोल्डमैन एल, शेफर एअर, एड। गोल्डमैन-सेसिल मेडिसिन। 25 वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर सॉन्डर्स; 2016: चैप 129।
मिलम डीएफ। प्रोस्टेट के ट्रांसरेथ्रल रेजिन और ट्रांसरेथ्रल चीरा। में: स्मिथ जेए जूनियर, हावर्ड्स एसएस, प्रेमिंगर जीएम, ड्मोचोव्स्की आरआर, एड। हिनमैन का एटलस ऑफ यूरोलॉजिकल सर्जरी। 4 वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर; 2018: चैप 67
Roehrborn सीजी। बेनिग्न प्रोस्टेटिक हाइपरप्लासिया: एटियोलॉजी, पैथोफिज़ियोलॉजी, महामारी विज्ञान और प्राकृतिक इतिहास। में: वेन ए जे, कावसी एलआर, पार्टिन एड, पीटर्स सीए, एड। कैम्पबेल-वाल्श यूरोलॉजी। 11 वां एड। फिलाडेल्फिया, पीए: एल्सेवियर; 2016: चैप 103।
समीक्षा दिनांक 8/26/2017
द्वारा पोस्ट किया गया: जेनिफर सोबोल, डीओ, मिशिगन इंस्टीट्यूट ऑफ यूरोलॉजी, वेस्ट ब्लूमफील्ड, एमआई के साथ यूरोलॉजिस्ट। वेरीमेड हेल्थकेयर नेटवर्क के द्वारा समीक्षा प्रदान की गई। डेविड ज़िवे, एमडी, एमएचए, मेडिकल डायरेक्टर, ब्रेंडा कॉनवे, संपादकीय निदेशक, और ए.डी.एम.एम. द्वारा भी समीक्षा की गई। संपादकीय टीम।