
विषय
- कारण
- लक्षण
- परीक्षा और परीक्षण
- इलाज
- आउटलुक (प्रग्नोसिस)
- संभावित जटिलताओं
- मेडिकल प्रोफेशनल से कब संपर्क करना है
- निवारण
- इमेजिस
- संदर्भ
- समीक्षा दिनांक 5/16/2018
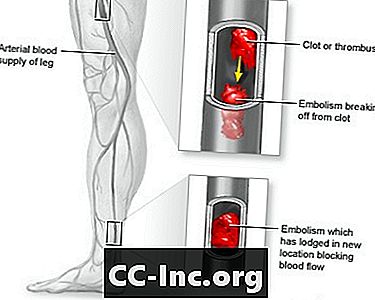
धमनी का आवेश शरीर के किसी अन्य भाग से आए थक्के (एम्बोलस) के कारण किसी अंग या शरीर के भाग में रक्त के प्रवाह में अचानक रुकावट है।
कारण
एक "एम्बोलस" एक रक्त का थक्का या पट्टिका का एक टुकड़ा है जो एक थक्के की तरह काम करता है। "एम्बोली" शब्द का अर्थ है एक से अधिक थक्के या पट्टिका का टुकड़ा। जब थक्का उस स्थान से यात्रा करता है जहां यह शरीर में किसी अन्य स्थान पर बनता है, तो इसे अवतारवाद कहा जाता है।
एक या अधिक थक्के के कारण धमनी का आघात हो सकता है। थक्के एक धमनी में फंस सकते हैं और रक्त प्रवाह को अवरुद्ध कर सकते हैं। रुकावट रक्त और ऑक्सीजन के ऊतकों को घूरती है। इससे क्षति या ऊतक मृत्यु (नेक्रोसिस) हो सकती है।
पैरों और पैरों में अक्सर धमनी होती है। मस्तिष्क में होने वाले एम्बोलि के कारण स्ट्रोक होता है। दिल में होने वाले दिल के दौरे का कारण बनता है। कम आम साइटों में गुर्दे, आंत और आंखें शामिल हैं।
धमनी एम्बोलिज्म के जोखिम कारकों में शामिल हैं:
- एक प्रकार का असामान्य हृदय ताल, जिसे अलिंद फिब्रिलेशन कहा जाता है
- धमनी की दीवार में चोट या क्षति
- रक्त के थक्के को बढ़ाने वाली स्थितियाँ (जैसे कि बहुत अधिक प्लेटलेट काउंट)
एक और स्थिति जो एम्बोलाइजेशन (विशेषकर मस्तिष्क) के लिए उच्च जोखिम पैदा करती है, वह है माइट्रल स्टेनोसिस। एंडोकार्टिटिस (हृदय के अंदर का संक्रमण) भी धमनी का आलिंगन पैदा कर सकता है।
एक एम्बोलस के लिए एक सामान्य स्रोत महाधमनी और अन्य बड़े रक्त वाहिकाओं में सख्त (एथेरोस्क्लेरोसिस) के क्षेत्रों से है। ये थक्के ढीले टूट सकते हैं और पैरों और पैरों तक नीचे बह सकते हैं।
विरोधाभासी एम्बोलिज़ेशन तब हो सकता है जब नस में एक थक्का दिल के दाईं ओर से प्रवेश करता है और बाईं ओर एक छेद से होकर गुजरता है। थक्का तब धमनी में जा सकता है और मस्तिष्क (स्ट्रोक) या अन्य अंगों में रक्त प्रवाह को अवरुद्ध कर सकता है।
यदि कोई थक्का यात्रा करता है और फेफड़ों में रक्त प्रवाह की आपूर्ति करने वाली धमनियों में दर्ज होता है, तो इसे फुफ्फुसीय एम्बोलस कहा जाता है।
लक्षण
आपको कोई लक्षण नहीं हो सकता है।
लक्षण एम्बुलस के आकार के आधार पर जल्दी या धीरे-धीरे शुरू हो सकते हैं और यह रक्त के प्रवाह को अवरुद्ध करता है।
हाथ या पैर में एक धमनी उभार के लक्षण शामिल हो सकते हैं:
- ठंडा हाथ या पैर
- एक हाथ या पैर में कमी या कोई नाड़ी
- उंगलियां या हाथ ठंडा महसूस होता है
- हाथ या पैर में हरकत का अभाव
- प्रभावित क्षेत्र में मांसपेशियों में दर्द
- प्रभावित क्षेत्र में मांसपेशियों में ऐंठन
- हाथ या पैर में सुन्नता और झुनझुनी
- हाथ या पैर का पीला रंग (पैलोर)
- एक हाथ या पैर की कमजोरी
बाद के लक्षण:
- प्रभावित धमनी द्वारा त्वचा के फफोले
- त्वचा का खिसकना (धीमा पड़ना)
- त्वचा का क्षरण (अल्सर)
- ऊतक मृत्यु (परिगलन; त्वचा का काला और क्षतिग्रस्त होना)
अंग में एक थक्का के लक्षण शामिल अंग के साथ भिन्न होते हैं, लेकिन इसमें शामिल हो सकते हैं:
- शरीर के उस हिस्से में दर्द जो शामिल है
- अस्थायी रूप से घटाया गया अंग समारोह
परीक्षा और परीक्षण
स्वास्थ्य देखभाल प्रदाता को कम या कोई नाड़ी नहीं मिल सकती है, और कमी या हाथ या पैर में कोई रक्तचाप नहीं हो सकता है। ऊतक मृत्यु या गैंग्रीन के लक्षण हो सकते हैं।
धमनी एम्बोलिज्म के निदान के लिए टेस्ट या एम्बोली के स्रोत को शामिल कर सकते हैं:
- प्रभावित उग्रता या अंग की एंजियोग्राफी
- डॉपलर अल्ट्रासाउंड परीक्षा का एक चरम
- द्वैध डॉपलर अल्ट्रासाउंड परीक्षा की चरम सीमा
- इकोकार्डियोग्राम
- हाथ या पैर का एमआरआई
- मायोकार्डियल कंट्रास्ट इकोकार्डियोग्राफी (MCE)
- plethysmography
- मस्तिष्क को धमनियों की ट्रांसक्रैनीअल डॉपलर परीक्षा
- Transesophageal इकोकार्डियोग्राफी (TEE)
यह रोग निम्नलिखित परीक्षणों के परिणामों को भी प्रभावित कर सकता है:
- डी-डिमर
- यूग्लोबुलिन लसीका समय (ईएलटी)
- कारक आठवीं परख
- प्रभावित अंग का आइसोटोप अध्ययन
- प्लास्मिनोजेन एक्टिवेटर इनहिबिटर -1 (पीएआई -1) गतिविधि
- प्लेटलेट एकत्रीकरण परीक्षण
- ऊतक-प्रकार प्लास्मिनोजेन उत्प्रेरक (टी-पीए) स्तर
इलाज
धमनी एम्बोलिज्म के लिए एक अस्पताल में शीघ्र उपचार की आवश्यकता होती है। उपचार के लक्ष्य लक्षणों को नियंत्रित करना और शरीर के प्रभावित क्षेत्र में बाधित रक्त प्रवाह में सुधार करना है। थक्का का कारण, यदि पाया जाता है, तो आगे की समस्याओं को रोकने के लिए इलाज किया जाना चाहिए।
दवाओं में शामिल हैं:
- एंटीकोआगुलंट्स (जैसे कि वारफारिन या हेपरिन) नए थक्के को बनने से रोक सकते हैं
- एंटीप्लेटलेट दवाएं (जैसे एस्पिरिन या क्लोपिडोग्रेल) नए थक्के को बनने से रोक सकती हैं
- एक नस के माध्यम से दर्द निवारक (IV द्वारा)
- थ्रोम्बोलाइटिक्स (जैसे स्ट्रेप्टोकिनेस) थक्के को भंग कर सकते हैं
कुछ लोगों को सर्जरी की जरूरत होती है। प्रक्रियाओं में शामिल हैं:
- रक्त की आपूर्ति का दूसरा स्रोत बनाने के लिए धमनी (धमनी बाईपास) का बाईपास
- प्रभावित धमनी में रखा गुब्बारा कैथेटर के माध्यम से या धमनी पर ओपन सर्जरी के माध्यम से थक्का हटाने (embolectomyomy)
- एक स्टेंट के साथ या उसके बिना एक गुब्बारे कैथेटर (एंजियोप्लास्टी) के साथ धमनी का खोलना
आउटलुक (प्रग्नोसिस)
कोई व्यक्ति कितनी अच्छी तरह से थक्के के स्थान पर निर्भर करता है और थक्का कितना रक्त प्रवाह को अवरुद्ध कर देता है और कितनी देर तक रुकावट मौजूद है। यदि शीघ्र उपचार न किया जाए तो धमनी का आवेश बहुत गंभीर हो सकता है।
प्रभावित क्षेत्र स्थायी रूप से क्षतिग्रस्त हो सकता है। 4 मामलों में से 1 में विच्छेदन की आवश्यकता होती है।
सफल उपचार के बाद भी धमनी का रंग वापस आ सकता है।
संभावित जटिलताओं
जटिलताओं में शामिल हो सकते हैं:
- एक्यूट एमआई
- प्रभावित ऊतक में संक्रमण
- सेप्टिक सदमे
- स्ट्रोक (CVA)
- अस्थायी या स्थायी कमी या अन्य अंग कार्यों का नुकसान
- अस्थायी या स्थायी गुर्दे की विफलता
- ऊतक मृत्यु (नेक्रोसिस) और गैंग्रीन
- क्षणिक इस्केमिक हमला (TIA)
मेडिकल प्रोफेशनल से कब संपर्क करना है
आपातकालीन कक्ष में जाएं या स्थानीय आपातकालीन नंबर (जैसे 911) पर कॉल करें यदि आपके पास धमनी के आवेश के लक्षण हैं।
निवारण
रोकथाम रक्त के थक्के के संभावित स्रोतों को खोजने के साथ शुरू होता है। थक्के को बनने से रोकने के लिए आपका प्रदाता रक्त को पतला कर सकता है (जैसे कि वारफारिन या हेपरिन)। एंटीप्लेटलेट दवाओं की भी आवश्यकता हो सकती है।
यदि आपके पास एक उच्च जोखिम एथेरोस्क्लेरोसिस और थक्के हैं:
- धुआं
- थोड़ा व्यायाम करें
- उच्च रक्तचाप हो
- असामान्य कोलेस्ट्रॉल स्तर है
- डायबिटीज है
- अधिक वजन वाले हैं
- तनावग्रस्त हैं
इमेजिस

धमनी आलिंगन
संचार प्रणाली
संदर्भ
गेरहार्ड-हरमन एमडी, गोरनिक एचएल, बैरेट सी, एट अल। 2016 एएचए / एसीसी दिशानिर्देश कम चरम परिधीय धमनी रोग के रोगियों के प्रबंधन पर: कार्यकारी सारांश: क्लीनिकल प्रैक्टिस दिशानिर्देशों पर अमेरिकन कॉलेज ऑफ कार्डियोलॉजी / अमेरिकन हार्ट एसोसिएशन टास्क फोर्स की एक रिपोर्ट। प्रसार। 2016; 135 (12): e686-E725। www.ncbi.nlm.nih.gov/pubmed/27851991।
गोल्डमैन एल। संभव हृदय रोग के साथ रोगी को दृष्टिकोण। में: गोल्डमैन एल, शेफर एअर, एड। गोल्डमैन-सेसिल मेडिसिन। 25 वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर सॉन्डर्स; 2016: चैप 51।
क्लाइन जेए। फुफ्फुसीय अन्त: शल्यता और गहरी शिरा घनास्त्रता। इन: वाल्स आरएम, होकबर्गर आरएस, गॉस-हिल एम, एड। रोसेन की आपातकालीन चिकित्सा: अवधारणा और नैदानिक अभ्यास। 9 वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर; 2018: चैप 78।
पटेल एमएस, चिकोफ ईएल। परिधीय धमनी एम्बोलिज्म। इन: कैमरून पी, जेलीनक जी, केली ए-एम, ब्राउन ए, लिटिल एम, एड। वयस्क आपातकालीन चिकित्सा की पाठ्यपुस्तक। 4 वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर चर्चिल लिविंगस्टोन; 2015: 1031-1036।
समीक्षा दिनांक 5/16/2018
द्वारा पोस्ट: माइकल ए। चेन, एमडी, पीएचडी, एसोसिएट प्रोफेसर ऑफ मेडिसिन, डिवीजन ऑफ कार्डियोलॉजी, हार्बरव्यू मेडिकल सेंटर, यूनिवर्सिटी ऑफ वाशिंगटन मेडिकल स्कूल, सिएटल, WA। डेविड ज़िवे, एमडी, एमएचए, मेडिकल डायरेक्टर, ब्रेंडा कॉनवे, संपादकीय निदेशक, और ए.डी.एम.एम. द्वारा भी समीक्षा की गई। संपादकीय टीम।