
विषय
- कारण
- लक्षण
- परीक्षा और परीक्षण
- इलाज
- आउटलुक (प्रग्नोसिस)
- संभव जटिलताओं
- मेडिकल प्रोफेशनल से कब संपर्क करना है
- निवारण
- वैकल्पिक नाम
- इमेजिस
- संदर्भ
- समीक्षा दिनांक 4/19/2018
प्रीक्लेम्पसिया उच्च रक्तचाप और जिगर या गुर्दे की क्षति के संकेत हैं जो गर्भावस्था के 20 वें सप्ताह के बाद महिलाओं में होते हैं। जबकि दुर्लभ, प्रीक्लेम्पसिया एक महिला में भी हो सकता है, अपने बच्चे को जन्म देने के बाद, अक्सर 48 घंटों के भीतर। इसे प्रसवोत्तर प्रीक्लेम्पसिया कहा जाता है।
इस वीडियो को देखें: Preeclampsia
कारण
प्रीक्लेम्पसिया का सटीक कारण अज्ञात है। यह सभी गर्भधारण के लगभग 3% से 7% में होता है। हालत नाल में शुरू करने के लिए सोचा है। जिन कारकों से प्रीक्लेम्पसिया विकसित हो सकता है उनमें शामिल हैं:
- ऑटोइम्यून विकार
- रक्त वाहिका की समस्याएं
- आपका आहार
- आपका जीन
हालत के लिए जोखिम कारकों में शामिल हैं:
- पहली गर्भावस्था
- प्रीक्लेम्पसिया का पिछला इतिहास
- एकाधिक गर्भावस्था (जुड़वां या अधिक)
- प्रीक्लेम्पसिया का पारिवारिक इतिहास
- मोटापा
- 35 वर्ष से अधिक आयु का होना
- अफ्रीकी-अमेरिकी होने के नाते
- मधुमेह, उच्च रक्तचाप या गुर्दे की बीमारी का इतिहास
लक्षण
अक्सर, जिन महिलाओं को प्रीक्लेम्पसिया होता है, वे बीमार महसूस नहीं करती हैं।
प्रीक्लेम्पसिया के लक्षणों में शामिल हो सकते हैं:
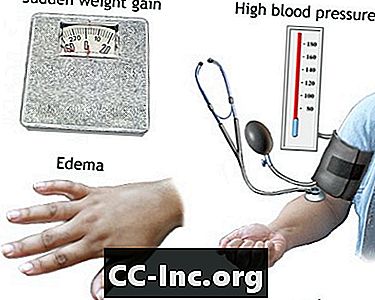
- हाथों और चेहरे या आंखों की सूजन (शोफ)
- सप्ताह में 1 से 2 दिन या 2 पाउंड (0.9 किग्रा) से अधिक वजन अचानक बढ़ जाता है
नोट: गर्भावस्था के दौरान पैरों और टखनों की कुछ सूजन को सामान्य माना जाता है।
गंभीर प्रीक्लेम्पसिया के लक्षणों में शामिल हैं:
- सिरदर्द जो दूर नहीं जाता या बदतर हो जाता है।
- साँस लेने में कठिनाई।
- पसलियों के नीचे दाईं ओर पेट दर्द। दर्द भी सही कंधे में महसूस किया जा सकता है, और नाराज़गी, पित्ताशय की थैली दर्द, एक पेट वायरस, या बच्चे द्वारा लात मारने के साथ भ्रमित हो सकता है।
- बहुत बार पेशाब नहीं आना।
- मतली और उल्टी (एक चिंताजनक संकेत)।
- अस्थायी अंधापन सहित दृष्टि परिवर्तन, चमकती रोशनी या धब्बे, प्रकाश के प्रति संवेदनशीलता और धुंधली दृष्टि को देखते हैं।
- हल्का महसूस करें या बेहोश हो जाएं।
परीक्षा और परीक्षण
स्वास्थ्य देखभाल प्रदाता एक शारीरिक परीक्षा करेगा। यह दिखा सकता है:
- उच्च रक्तचाप, अक्सर 140/90 मिमी एचजी से अधिक होता है
- हाथ और चेहरे में सूजन
- भार बढ़ना
रक्त और मूत्र परीक्षण किया जाएगा। यह दिखा सकता है:
- मूत्र में प्रोटीन (प्रोटीन)
- सामान्य से अधिक यकृत एंजाइम
- प्लेटलेट काउंट जो कम हो
- आपके रक्त में सामान्य से अधिक क्रिएटिनिन का स्तर
टेस्ट भी किए जाएंगे:
- देखें कि आपके रक्त के थक्के कितने अच्छे हैं
- बच्चे के स्वास्थ्य की निगरानी करें
गर्भावस्था के अल्ट्रासाउंड, गैर-तनाव परीक्षण और अन्य परीक्षणों के परिणाम आपके प्रदाता को यह तय करने में मदद करेंगे कि आपके बच्चे को तुरंत प्रसव कराने की आवश्यकता है या नहीं।
जिन महिलाओं को अपनी गर्भावस्था की शुरुआत में रक्तचाप कम था, रक्तचाप में महत्वपूर्ण वृद्धि के बाद प्रीक्लेम्पसिया के अन्य लक्षणों के लिए बारीकी से देखा जाना चाहिए।
इलाज
प्रीक्लेम्पसिया अक्सर बच्चे के जन्म के बाद हल करता है और नाल को वितरित किया जाता है। हालाँकि, यह प्रसव के बाद भी बना रह सकता है या शुरू हो सकता है।
सबसे अधिक बार, 37 सप्ताह में, आपके बच्चे को गर्भ के बाहर स्वस्थ रहने के लिए पर्याप्त विकसित किया जाता है।
नतीजतन, आपका प्रदाता संभवतः आपके बच्चे को वितरित करना चाहता है ताकि प्रीक्लेम्पसिया खराब न हो। आपको श्रम शुरू करने में मदद करने के लिए दवाएं मिल सकती हैं, या आपको सी-सेक्शन की आवश्यकता हो सकती है।
यदि आपका बच्चा पूरी तरह से विकसित नहीं हुआ है और आपको हल्का प्रीक्लेम्पसिया है, तो बीमारी को अक्सर घर पर प्रबंधित किया जा सकता है जब तक कि आपका बच्चा परिपक्व न हो जाए। प्रदाता सिफारिश करेगा:
- बार-बार डॉक्टर यह सुनिश्चित करने के लिए दौरा करते हैं कि आप और आपका बच्चा अच्छा कर रहे हैं।
- आपके रक्तचाप को कम करने के लिए दवाएं (कभी-कभी)।
- प्रीक्लेम्पसिया की गंभीरता जल्दी से बदल सकती है, इसलिए आपको बहुत सावधान अनुवर्ती की आवश्यकता होगी।
पूर्ण बेड रेस्ट की अब सिफारिश नहीं की जाती है।
कभी-कभी प्रीक्लेम्पसिया वाली गर्भवती महिला को अस्पताल में भर्ती कराया जाता है। यह स्वास्थ्य देखभाल टीम को बच्चे और मां को अधिक करीब से देखने की अनुमति देता है।
अस्पताल में उपचार में शामिल हो सकते हैं:
- माँ और बच्चे की नज़दीकी निगरानी
- रक्तचाप को नियंत्रित करने और दौरे और अन्य जटिलताओं को रोकने के लिए दवाएं
- शिशु के फेफड़ों के विकास को गति देने में 34 सप्ताह के गर्भ के तहत गर्भधारण के लिए स्टेरॉयड इंजेक्शन
आप और आपके प्रदाता आपके बच्चे को देने के लिए सबसे सुरक्षित समय पर चर्चा करते रहेंगे,
- आप अपनी नियत तारीख के कितने करीब हैं।
- प्रीक्लेम्पसिया की गंभीरता। प्रीक्लेम्पसिया में कई गंभीर जटिलताएं हैं जो मां को नुकसान पहुंचा सकती हैं।
- गर्भ में बच्चा कितना अच्छा कर रहा है।
यदि गंभीर प्रीक्लेम्पसिया के संकेत हैं तो बच्चे को वितरित किया जाना चाहिए। इसमें शामिल है:
- आपके बच्चे को दिखाने वाले टेस्ट अच्छी तरह से नहीं बढ़ रहे हैं या उन्हें पर्याप्त रक्त और ऑक्सीजन नहीं मिल रहा है।
- आपके रक्तचाप की निचली संख्या 110 मिमी एचजी से अधिक है या 24 घंटे की अवधि में लगातार 100 मिमी एचजी से अधिक है।
- असामान्य यकृत समारोह परीक्षण के परिणाम।
- गंभीर सिरदर्द।
- पेट क्षेत्र (पेट) में दर्द।
- बरामदगी या मानसिक कार्य में परिवर्तन (एक्लम्पसिया)।
- माँ के फेफड़ों में द्रव बिल्डअप।
- एचईएलपी सिंड्रोम (दुर्लभ)।
- कम प्लेटलेट काउंट या ब्लीडिंग।
- कम मूत्र उत्पादन, मूत्र में बहुत अधिक प्रोटीन, और अन्य संकेत हैं कि आपके गुर्दे ठीक से काम नहीं कर रहे हैं।
आउटलुक (प्रग्नोसिस)
प्रीक्लेम्पसिया के संकेत और लक्षण अक्सर प्रसव के बाद 6 सप्ताह के भीतर चले जाते हैं। हालांकि, उच्च रक्तचाप कभी-कभी प्रसव के बाद पहले कुछ दिनों में खराब हो जाता है। प्रसव के बाद 6 सप्ताह तक आपको प्रीक्लेम्पसिया का खतरा बना रहता है। यह प्रसवोत्तर प्रीक्लेम्पसिया मृत्यु का एक उच्च जोखिम वहन करती है। यदि आप प्रीक्लेम्पसिया के किसी भी लक्षण को नोटिस करते हैं, तो तुरंत अपने स्वास्थ्य देखभाल प्रदाता से संपर्क करें।
यदि आपको प्रीक्लेम्पसिया हुआ है, तो आपको एक और गर्भावस्था के दौरान इसे फिर से विकसित करने की संभावना है। ज्यादातर मामलों में, यह पहली बार के रूप में गंभीर नहीं है।
यदि आपको एक से अधिक गर्भावस्था के दौरान उच्च रक्तचाप होता है, तो आपके वृद्ध होने पर उच्च रक्तचाप होने की संभावना अधिक होती है।
संभव जटिलताओं
मां के लिए दुर्लभ लेकिन गंभीर तत्काल जटिलताओं में शामिल हो सकते हैं:
- ब्लीडिंग की समस्या
- जब्ती (एक्लम्पसिया)
- भ्रूण की वृद्धि मंदता
- बच्चे के जन्म से पहले गर्भाशय से प्लेसेंटा का समय से पहले अलग होना
- यकृत का टूटना
- आघात
- मृत्यु (शायद ही कभी)
प्रीक्लेम्पसिया का इतिहास होने से एक महिला को भविष्य में होने वाली समस्याओं का अधिक खतरा होता है जैसे:
- दिल की बीमारी
- मधुमेह
- गुर्दे की बीमारी
मेडिकल प्रोफेशनल से कब संपर्क करना है
यदि आपके गर्भावस्था के दौरान या प्रसव के बाद प्रीक्लेम्पसिया के लक्षण हैं, तो अपने प्रदाता को फोन करें।
निवारण
प्रीक्लेम्पसिया को रोकने का कोई निश्चित तरीका नहीं है।
- यदि आपके डॉक्टर को लगता है कि आपको प्रीक्लेम्पसिया विकसित करने का उच्च जोखिम है, तो वे सुझाव दे सकते हैं कि आप बच्चे को एस्पिरिन (81 मिलीग्राम) रोजाना पहले त्रैमासिक में या अपनी गर्भावस्था की दूसरी तिमाही में शुरू करें। हालाँकि, शिशु एस्पिरिन शुरू न करें जब तक कि आपने पहले अपने डॉक्टर से सलाह न ली हो।
- यदि आपके डॉक्टर को लगता है कि आपके कैल्शियम का सेवन कम है, तो वे सुझाव दे सकते हैं कि आप प्रतिदिन कैल्शियम सप्लीमेंट लें।
- प्रीक्लेम्पसिया के लिए कोई अन्य विशिष्ट निवारक उपाय नहीं हैं।
सभी गर्भवती महिलाओं के लिए यह जरूरी है कि वे प्रसव पूर्व देखभाल जल्दी शुरू करें और इसे गर्भावस्था के दौरान और प्रसव के बाद जारी रखें।
वैकल्पिक नाम
toxemia; गर्भावस्था से प्रेरित उच्च रक्तचाप (पीआईएच); गर्भावधि उच्च रक्तचाप; उच्च रक्तचाप - प्रीक्लेम्पसिया
इमेजिस

प्राक्गर्भाक्षेपक
संदर्भ
अमेरिकन कॉलेज ऑफ ऑब्स्टेट्रिशियंस एंड गायनेकोलॉजिस्ट्स; गर्भावस्था में उच्च रक्तचाप पर टास्क फोर्स। गर्भावस्था में उच्च रक्तचाप। गर्भावस्था में अमेरिकन कॉलेज ऑफ ओब्स्टेट्रिशियन एंड गायनेकोलॉजिस्ट की टास्क फोर्स की रिपोर्ट। ऑब्सटेट गाइनकोल। 2013; 122 (5): 1122-1131। PMID: 24150027 www.ncbi.nlm.nih.gov/pubmed/24150027
मार्खम केबी, फुनाई ईएफ। गर्भावस्था से संबंधित उच्च रक्तचाप। में: क्रीसी आरके, रेसनिक आर, आइम्स जेडी, लॉकवुड सीजे, मूर टीआर, ग्रीन एमएफ, एड। क्रीसी और रेसनिक की मातृ-भ्रूण चिकित्सा: सिद्धांत और अभ्यास। 7 वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर सॉन्डर्स; 2014: चैप 48।
गर्भावस्था में रोसेन-मोंटेला के। सामान्य चिकित्सा समस्याएं। में: गोल्डमैन एल, शेफर एअर, एड। गोल्डमैन-सेसिल मेडिसिन। 25 वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर सॉन्डर्स; 2016: चैप 239।
सिबाई बी.एम. प्रीक्लेम्पसिया और उच्च रक्तचाप से ग्रस्त विकार। इन: गेबबे एसजी, नीबेल जेआर, सिम्पसन जेएल, एट अल, एड। प्रसूति: सामान्य और समस्या गर्भावस्था। 7 वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर सॉन्डर्स; 2017: चैप 31।
समीक्षा दिनांक 4/19/2018
द्वारा पोस्ट किया गया: जॉन डी। जैकबसन, एमडी, प्रसूति और स्त्री रोग के प्रोफेसर, लोमा लिंडा यूनिवर्सिटी स्कूल ऑफ मेडिसिन, लोमा लिंडा सेंटर फॉर फर्टिलिटी, लोमा लिंडा, सीए। डेविड ज़िवे, एमडी, एमएचए, मेडिकल डायरेक्टर, ब्रेंडा कॉनवे, संपादकीय निदेशक, और ए.डी.एम.एम. द्वारा भी समीक्षा की गई। संपादकीय टीम। संपादकीय अपडेट 08/20/2018।