
विषय
- कारण
- लक्षण
- परीक्षा और परीक्षण
- इलाज
- आउटलुक (प्रग्नोसिस)
- संभावित जटिलताओं
- मेडिकल प्रोफेशनल से कब संपर्क करना है
- निवारण
- वैकल्पिक नाम
- इमेजिस
- संदर्भ
- समीक्षा दिनांक 2/22/2018
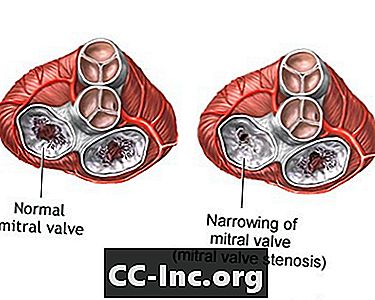
माइट्रल स्टेनोसिस एक विकार है जिसमें माइट्रल वाल्व पूरी तरह से नहीं खुलता है। यह रक्त के प्रवाह को प्रतिबंधित करता है।
कारण
आपके दिल के विभिन्न कक्षों के बीच बहने वाला रक्त एक वाल्व के माध्यम से बहना चाहिए। आपके दिल के बाईं ओर 2 कक्षों के बीच के वाल्व को माइट्रल वाल्व कहा जाता है। यह पर्याप्त खुलता है ताकि रक्त आपके दिल के ऊपरी कक्ष (बाएं अटरिया) से निचले कक्ष (बाएं वेंट्रिकल) तक बह सके। यह तब बंद हो जाता है, रक्त को पीछे की ओर बहने से रोकता है।
माइट्रल स्टेनोसिस का अर्थ है कि वाल्व पर्याप्त रूप से नहीं खुल सकता है। परिणामस्वरूप, शरीर में कम रक्त प्रवाहित होता है। दबाव बनाते ही ऊपरी दिल का चैम्बर सूज जाता है। रक्त और तरल पदार्थ फिर फेफड़े के ऊतकों (फुफ्फुसीय एडिमा) में इकट्ठा हो सकते हैं, जिससे सांस लेने में मुश्किल होती है।
वयस्कों में, माइट्रल स्टेनोसिस उन लोगों में सबसे अधिक बार होता है जिन्हें आमवाती बुखार था। यह एक बीमारी है जो स्ट्रेप गले के साथ एक बीमारी के बाद विकसित हो सकती है जिसे ठीक से इलाज नहीं किया गया था।
आमवाती बुखार होने के बाद 5 से 10 साल या उससे अधिक समय तक वाल्व की समस्याएं विकसित होती हैं। लक्षण अधिक समय तक दिखाई नहीं दे सकते हैं। संयुक्त राज्य अमेरिका में आमवाती बुखार दुर्लभ हो रहा है क्योंकि स्ट्रेप संक्रमण का अक्सर इलाज किया जाता है। इससे माइट्रल स्टेनोसिस कम आम हो गया है।
शायद ही कभी, अन्य कारक वयस्कों में माइट्रल स्टेनोसिस का कारण बन सकते हैं। इसमें शामिल है:
- माइट्रल वाल्व के चारों ओर कैल्शियम जमा होता है
- छाती के लिए विकिरण उपचार
- कुछ दवाएं
बच्चे माइट्रल स्टेनोसिस (जन्मजात) या अन्य जन्म दोषों के साथ पैदा हो सकते हैं जिसमें हृदय शामिल होता है जो माइट्रल स्टेनोसिस का कारण बनता है। अक्सर, माइट्रल स्टेनोसिस के साथ अन्य हृदय दोष भी मौजूद होते हैं।
परिवारों में माइट्रल स्टेनोसिस चल सकता है।
लक्षण
वयस्कों में कोई लक्षण नहीं हो सकते हैं। हालांकि, व्यायाम या अन्य गतिविधि के साथ लक्षण दिखाई दे सकते हैं या खराब हो सकते हैं जो हृदय गति को बढ़ाते हैं। लक्षण अक्सर 20 और 50 की उम्र के बीच विकसित होंगे।
लक्षण आलिंद फिब्रिलेशन के एक एपिसोड के साथ शुरू हो सकते हैं (विशेषकर यदि यह तेज हृदय गति का कारण बनता है)। गर्भावस्था या शरीर पर अन्य तनाव जैसे कि हृदय या फेफड़ों में संक्रमण, या अन्य हृदय विकारों के कारण भी लक्षण उत्पन्न हो सकते हैं।
लक्षणों में शामिल हो सकते हैं:
- सीने में बेचैनी जो गतिविधि के साथ बढ़ती है और हाथ, गर्दन, जबड़े या अन्य क्षेत्रों तक फैलती है (यह दुर्लभ है)
- खांसी, संभवतः खूनी कफ के साथ
- व्यायाम के दौरान या बाद में सांस लेने में कठिनाई (यह सबसे आम लक्षण है।)
- सांस लेने में तकलीफ होने पर या समतल स्थिति में लेटने के कारण जागना
- थकान
- बार-बार श्वसन संक्रमण, जैसे कि ब्रोंकाइटिस
- दिल की धड़कन तेज़ होना (धड़कनें)
- पैरों या टखनों में सूजन
शिशुओं और बच्चों में, लक्षण जन्म से (जन्मजात) मौजूद हो सकते हैं। यह जीवन के पहले 2 वर्षों के भीतर लगभग हमेशा विकसित होगा। लक्षणों में शामिल हैं:
- खांसी
- दूध पिलाने के दौरान खराब होना, या पसीना आना
- खराब विकास
- साँसों की कमी
परीक्षा और परीक्षण
स्वास्थ्य देखभाल प्रदाता एक स्टेथोस्कोप के साथ दिल और फेफड़ों को सुनेंगे। एक बड़बड़ाहट, तस्वीर, या अन्य असामान्य दिल की आवाज़ सुनी जा सकती है। ठेठ बड़बड़ाहट एक कर्कश ध्वनि है जो दिल की धड़कन के आराम चरण के दौरान दिल के ऊपर सुनाई देती है। हृदय के सिकुड़ने से ठीक पहले ध्वनि अक्सर तेज हो जाती है।
परीक्षा एक अनियमित दिल की धड़कन या फेफड़ों की भीड़ को भी प्रकट कर सकती है। रक्तचाप अक्सर सबसे सामान्य होता है।
वाल्व के संकुचन या रुकावट या ऊपरी हृदय कक्षों की सूजन पर देखा जा सकता है:
- छाती का एक्स - रे
- दिल का सीटी स्कैन
- इकोकार्डियोग्राम
- ईसीजी (इलेक्ट्रोकार्डियोग्राम)
- दिल का एमआरआई
- Transesophageal इकोकार्डियोग्राम (TEE)
इलाज
उपचार हृदय और फेफड़ों के लक्षणों और स्थिति पर निर्भर करता है। हल्के लक्षणों वाले लोग या किसी को भी उपचार की आवश्यकता नहीं हो सकती है। गंभीर लक्षणों के लिए, आपको निदान और उपचार के लिए अस्पताल जाने की आवश्यकता हो सकती है।
हृदय की विफलता, उच्च रक्तचाप और दिल की लय को धीमा या विनियमित करने के लक्षणों के उपचार के लिए जिन दवाओं का उपयोग किया जा सकता है, उनमें शामिल हैं:
- मूत्रवर्धक (पानी की गोलियाँ)
- नाइट्रेट्स, बीटा-ब्लॉकर्स
- कैल्शियम चैनल अवरोधक
- ऐस अवरोधक
- एंजियोटेंसिन रिसेप्टर ब्लॉकर्स (ARBs)
- डायजोक्सिन
- असामान्य दिल की लय का इलाज करने के लिए दवाएं
रक्त के थक्कों को बनने और शरीर के अन्य हिस्सों में जाने से रोकने के लिए एंटीकोआगुलंट्स (रक्त पतले) का उपयोग किया जाता है।
माइट्रल स्टेनोसिस के कुछ मामलों में एंटीबायोटिक्स का उपयोग किया जा सकता है। जिन लोगों को आमवाती बुखार था, उन्हें पेनिसिलिन जैसे एंटीबायोटिक के साथ दीर्घकालिक निवारक उपचार की आवश्यकता हो सकती है।
अतीत में, हृदय वाल्व की समस्याओं वाले अधिकांश लोगों को दंत चिकित्सा कार्य या इनवेसिव प्रक्रियाओं से पहले एंटीबायोटिक्स दिए गए थे, जैसे कि कोलोनोस्कोपी। क्षतिग्रस्त हृदय वाल्व के एक संक्रमण को रोकने के लिए एंटीबायोटिक्स दिए गए थे। हालांकि, एंटीबायोटिक दवाओं का अब बहुत कम उपयोग किया जाता है। अपने चिकित्सक से पूछें कि क्या आपको एंटीबायोटिक दवाओं का उपयोग करने की आवश्यकता है।
कुछ लोगों को माइट्रल स्टेनोसिस के इलाज के लिए दिल की सर्जरी या प्रक्रियाओं की आवश्यकता हो सकती है। इसमें शामिल है:
- Percutaneous माइट्रल बैलून वाल्वोटॉमी (जिसे वाल्वुलोप्लास्टी भी कहा जाता है)। इस प्रक्रिया के दौरान, एक ट्यूब (कैथेटर) एक नस में डाली जाती है, आमतौर पर पैर में। यह दिल में पिरोया हुआ है। कैथेटर की नोक पर एक गुब्बारा फुलाया जाता है, माइट्रल वाल्व को चौड़ा करता है और रक्त प्रवाह में सुधार करता है। इस प्रक्रिया को कम क्षतिग्रस्त माइट्रल वाल्व वाले लोगों में सर्जरी के बजाय करने की कोशिश की जा सकती है (खासकर अगर वाल्व बहुत अधिक रिसाव नहीं करता है)। सफल होने पर भी, प्रक्रिया को महीनों या वर्षों बाद दोहराया जाना पड़ सकता है।
- माइट्रल वाल्व की मरम्मत या बदलने के लिए सर्जरी। रिप्लेसमेंट वाल्व विभिन्न सामग्रियों से बनाया जा सकता है। कुछ दशकों तक रह सकते हैं, और अन्य खराब हो सकते हैं और उन्हें बदलने की आवश्यकता है।
बच्चों को अक्सर माइट्रल वाल्व को ठीक करने या बदलने के लिए सर्जरी की आवश्यकता होती है।
आउटलुक (प्रग्नोसिस)
परिणाम भिन्न होता है। लक्षण के बिना विकार हल्का हो सकता है, या अधिक गंभीर हो सकता है और समय के साथ अक्षम हो सकता है। जटिलताएं गंभीर या जीवन के लिए खतरा हो सकती हैं। ज्यादातर मामलों में, माइट्रल स्टेनोसिस को उपचार के साथ नियंत्रित किया जा सकता है और वाल्वुलोप्लास्टी या सर्जरी के साथ सुधार किया जा सकता है।
संभावित जटिलताओं
जटिलताओं में शामिल हो सकते हैं:
- आलिंद फिब्रिलेशन और आलिंद स्पंदन
- मस्तिष्क (स्ट्रोक), आंतों, गुर्दे या अन्य क्षेत्रों में रक्त के थक्के
- कोंजेस्टिव दिल विफलता
- फुफ्फुसीय शोथ
- फुफ्फुसीय उच्च रक्त - चाप
मेडिकल प्रोफेशनल से कब संपर्क करना है
अपने प्रदाता को कॉल करें यदि:
- आपके पास माइट्रल स्टेनोसिस के लक्षण हैं।
- आपके पास माइट्रल स्टेनोसिस है और उपचार के साथ लक्षणों में सुधार नहीं होता है, या नए लक्षण दिखाई देते हैं।
निवारण
वाल्व रोग का कारण बनने वाली स्थितियों के इलाज के लिए अपने प्रदाता की सिफारिशों का पालन करें। गठिया के बुखार को रोकने के लिए स्ट्रेप संक्रमण का तुरंत इलाज करें।अपने प्रदाता को बताएं कि क्या आपके पास जन्मजात हृदय रोगों का पारिवारिक इतिहास है।
स्ट्रेप संक्रमण के इलाज के अलावा, माइट्रल स्टेनोसिस को अक्सर रोका नहीं जा सकता है। हालाँकि, लेकिन स्थिति से जटिलताओं को रोका जा सकता है। किसी भी चिकित्सा उपचार को प्राप्त करने से पहले अपने प्रदाता को अपने हृदय के वाल्व रोग के बारे में बताएं। चर्चा करें कि क्या आपको निवारक एंटीबायोटिक दवाओं की आवश्यकता है।
वैकल्पिक नाम
माइट्रल वाल्व बाधा; दिल माइट्रल स्टेनोसिस; वाल्वुलर माइट्रल स्टेनोसिस
इमेजिस

मित्राल प्रकार का रोग
हृदय के वाल्व
हार्ट वाल्व सर्जरी - श्रृंखला
संदर्भ
काराबेलो बी.ए. वाल्वुलर हृदय रोग। में: गोल्डमैन एल, शेफर एअर, एड। गोल्डमैन-सेसिल मेडिसिन। 25 वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर सॉन्डर्स; 2016: चैप 75।
निशिमुरा आरए, ओटो सीएम, बोनो आरओ, एट अल। 2017 एएचए / एसीसी ने वाल्वुलर हृदय रोग के रोगियों के प्रबंधन के लिए 2014 एएचए / एसीसी दिशानिर्देश का अद्यतन किया: क्लीनिकल प्रैक्टिस दिशानिर्देशों पर अमेरिकन कॉलेज ऑफ कार्डियोलॉजी / अमेरिकन हार्ट एसोसिएशन टास्क फोर्स की एक रिपोर्ट। प्रसार। 2017; 135 (25): e1159-e1195। PMID: 28298458 www.ncbi.nlm.nih.gov/pubmed/28298458।
थॉमस जेडी, बोनो आरओ। माइट्रल वाल्व की बीमारी। में: जिप्स डीपी, लिब्बी पी, बोनो आरओ, मान डीएल, टोमासेली जीएफ, ब्रौनवल्ड ई, एड। ब्रौनवल्ड्स हार्ट डिजीज: ए टेक्स्टबुक ऑफ कार्डियोवस्कुलर मेडिसिन। 11 वां एड। फिलाडेल्फिया, पीए: एल्सेवियर; 2019: चैप 69
विल्सन डब्ल्यू, ताउबर्ट केए, गेविट्ज एम, एट अल। संक्रामक अन्तर्हृद्शोथ की रोकथाम: अमेरिकन हार्ट एसोसिएशन के दिशानिर्देश: अमेरिकन हार्ट एसोसिएशन आमवाती बुखार, एंडोकार्डिटिस, और कावासाकी रोग समिति, युवा में हृदय रोग संबंधी परिषद, और नैदानिक कार्डियोलॉजी पर परिषद, कार्डियोवास्कुलर सर्जरी और संज्ञाहरण परिषद पर दिशानिर्देश , और देखभाल और परिणामों की गुणवत्ता अनुसंधान अंतःविषय कार्य समूह। प्रसार। 2007; 116 (15): 1736-1754। PMID: 17446442 www.ncbi.nlm.nih.gov/pubmed/17446442।
समीक्षा दिनांक 2/22/2018
द्वारा पोस्ट: माइकल ए। चेन, एमडी, पीएचडी, एसोसिएट प्रोफेसर ऑफ मेडिसिन, डिवीजन ऑफ कार्डियोलॉजी, हार्बरव्यू मेडिकल सेंटर, यूनिवर्सिटी ऑफ वाशिंगटन मेडिकल स्कूल, सिएटल, WA। डेविड ज़िवे, एमडी, एमएचए, मेडिकल डायरेक्टर, ब्रेंडा कॉनवे, संपादकीय निदेशक, और ए.डी.एम.एम. द्वारा भी समीक्षा की गई। संपादकीय टीम।