
विषय
- विवरण
- प्रक्रिया क्यों निष्पादित की जाती है
- जोखिम
- प्रक्रिया से पहले
- प्रक्रिया के बाद
- आउटलुक (प्रग्नोसिस)
- वैकल्पिक नाम
- रोगी के निर्देश
- इमेजिस
- संदर्भ
- समीक्षा तिथि 6/21/2018
गैस्ट्रिक बाईपास सर्जरी है जो आपके पेट और छोटी आंत को आपके द्वारा खाए जाने वाले भोजन को संभालने के तरीके को बदलकर वजन कम करने में मदद करती है।
सर्जरी के बाद, आपका पेट छोटा होगा। आप कम भोजन से भरा महसूस करेंगे।
आपके द्वारा खाया जाने वाला भोजन अब आपके पेट और छोटी आंत के कुछ हिस्सों में नहीं जाएगा जो भोजन को अवशोषित करते हैं। इस वजह से, आपके शरीर को आपके द्वारा खाए गए भोजन से सभी कैलोरी नहीं मिलेंगी।
विवरण
इस सर्जरी से पहले आपके पास सामान्य संज्ञाहरण होगा। आप सोए रहेंगे और दर्द से मुक्त होंगे।
गैस्ट्रिक बाईपास सर्जरी के दौरान 2 चरण हैं:
- पहला कदम आपके पेट को छोटा बनाता है। आपका सर्जन स्टेपल का उपयोग आपके पेट को एक छोटे से ऊपरी हिस्से और एक बड़े तल अनुभाग में विभाजित करने के लिए करता है। आपके पेट का ऊपरी भाग (जिसे थैली कहा जाता है) वह जगह है जहाँ आप खाना खाते हैं। थैली एक अखरोट के आकार के बारे में है। यह केवल 1 औंस (oz) या 28 ग्राम (g) भोजन रखता है। इस वजह से आप कम खाएंगे और वजन कम करेंगे।
- दूसरा चरण बाईपास है। आपका सर्जन आपकी छोटी आंत के एक छोटे हिस्से (जेजुनम) को आपकी थैली में एक छोटे से छेद से जोड़ता है। आपके द्वारा खाया जाने वाला भोजन अब थैली से इस नई शुरुआत में और आपकी छोटी आंत में जाएगा। नतीजतन, आपका शरीर कम कैलोरी अवशोषित करेगा।
गैस्ट्रिक बाईपास दो तरीकों से किया जा सकता है। ओपन सर्जरी के साथ, आपका सर्जन आपके पेट को खोलने के लिए एक बड़ा सर्जिकल कट बनाता है। बाईपास आपके पेट, छोटी आंत और अन्य अंगों पर काम करके किया जाता है।
इस सर्जरी को करने का दूसरा तरीका एक छोटे कैमरे का उपयोग करना है, जिसे लैप्रोस्कोप कहा जाता है। यह कैमरा आपके पेट में रखा गया है। सर्जरी को लैप्रोस्कोपी कहा जाता है। दायरा सर्जन को आपके पेट के अंदर देखने की अनुमति देता है।
इस सर्जरी में:
- सर्जन आपके पेट में 4 से 6 छोटे कट बनाता है।
- सर्जरी करने के लिए आवश्यक स्कोप और उपकरणों को इन कटों के माध्यम से डाला जाता है।
- कैमरा ऑपरेटिंग कमरे में एक वीडियो मॉनिटर से जुड़ा है। यह ऑपरेशन करते समय सर्जन को आपके पेट के अंदर देखने की अनुमति देता है।
ओपन सर्जरी पर लैप्रोस्कोपी के लाभों में शामिल हैं:
- कम अस्पताल में रहना और जल्दी ठीक होना।
- कम दर्द।
- छोटे निशान और हर्निया या संक्रमण होने का कम जोखिम।
इस सर्जरी में लगभग 2 से 4 घंटे लगते हैं।
प्रक्रिया क्यों निष्पादित की जाती है
वजन कम करने की सर्जरी एक विकल्प हो सकता है यदि आप बहुत मोटे हैं और आहार और व्यायाम के माध्यम से अपना वजन कम करने में सक्षम नहीं हैं।
डॉक्टर अक्सर बॉडी मास इंडेक्स (बीएमआई) और स्वास्थ्य की स्थिति का उपयोग करते हैं जैसे कि टाइप 2 डायबिटीज (मधुमेह जो वयस्कता में शुरू हुआ था) और उच्च रक्तचाप यह निर्धारित करने के लिए कि किन लोगों को वजन घटाने वाली सर्जरी से लाभ होने की संभावना है।
मोटापे के लिए गैस्ट्रिक बाईपास सर्जरी जल्दी ठीक नहीं है। यह आपकी जीवन शैली को बहुत बदल देगा। इस सर्जरी के बाद, आपको स्वस्थ खाद्य पदार्थ खाने चाहिए, जो आप खाते हैं उसके हिस्से के आकार को नियंत्रित करें और व्यायाम करें। यदि आप इन उपायों का पालन नहीं करते हैं, तो आपको सर्जरी और खराब वजन घटाने से जटिलताएं हो सकती हैं।
अपने सर्जन के साथ लाभों और जोखिमों पर चर्चा करना सुनिश्चित करें।
यदि आपके पास यह प्रक्रिया अनुशंसित हो सकती है:
- 40 या अधिक का बीएमआई। 40 या अधिक के बीएमआई वाले किसी व्यक्ति को उनके अनुशंसित वजन से कम से कम 100 पाउंड (45 किलोग्राम) कम है। एक सामान्य बीएमआई 18.5 और 25 के बीच है।
- 35 या अधिक की बीएमआई और एक गंभीर चिकित्सा स्थिति जो वजन घटाने के साथ बेहतर हो सकती है। इनमें से कुछ स्थितियां हैं, ऑब्सट्रक्टिव स्लीप एपनिया, टाइप 2 डायबिटीज और हृदय रोग।
जोखिम
गैस्ट्रिक बाईपास प्रमुख सर्जरी है और इसके कई जोखिम हैं। इनमें से कुछ जोखिम बहुत गंभीर हैं। आपको अपने सर्जन के साथ इन जोखिमों पर चर्चा करनी चाहिए।
संज्ञाहरण और सामान्य रूप से सर्जरी के लिए जोखिम में शामिल हैं:
- दवाओं के लिए एलर्जी की प्रतिक्रिया
- साँस लेने में तकलीफ
- रक्तस्राव, रक्त के थक्के, संक्रमण
- हृदय की समस्याएं
गैस्ट्रिक बाईपास के जोखिम में शामिल हैं:
- गैस्ट्रिटिस (पेट में सूजन), नाराज़गी, या पेट में अल्सर
- सर्जरी के दौरान पेट, आंतों या अन्य अंगों में चोट
- उस रेखा से रिसाव करना जहां पेट के हिस्सों को एक साथ स्टेपल किया गया है
- खराब पोषण
- अपने पेट के अंदर स्कारिंग जो भविष्य में आपके आंत्र में रुकावट पैदा कर सकता है
- आपके पेट की थैली से अधिक खाने से उल्टी हो सकती है
प्रक्रिया से पहले
आपके सर्जन आपको यह सर्जरी कराने से पहले अन्य स्वास्थ्य देखभाल प्रदाताओं के साथ परीक्षण और दौरे करने के लिए कहेंगे। इनमें से कुछ हैं:
- एक पूर्ण शारीरिक परीक्षा।
- रक्त परीक्षण, आपके पित्ताशय की थैली का अल्ट्रासाउंड, और अन्य परीक्षण यह सुनिश्चित करने के लिए कि आप सर्जरी के लिए स्वस्थ हैं।
- यह सुनिश्चित करने के लिए कि आपके पास मधुमेह, उच्च रक्तचाप और हृदय या फेफड़ों की समस्याएं जैसी अन्य चिकित्सा समस्याएं हैं, यह सुनिश्चित करने के लिए आपके डॉक्टर के पास दौरे नियंत्रण में हैं।
- पोषण संबंधी परामर्श।
- सर्जरी के दौरान क्या होता है यह जानने में आपकी मदद करने के लिए कक्षाएं, आपको बाद में क्या उम्मीद करनी चाहिए, और बाद में क्या जोखिम या समस्याएं हो सकती हैं।
- आप यह सुनिश्चित करने के लिए परामर्शदाता के साथ यात्रा कर सकते हैं कि आप इस सर्जरी के लिए भावनात्मक रूप से तैयार हैं। सर्जरी के बाद आपको अपनी जीवनशैली में बड़े बदलाव करने में सक्षम होना चाहिए।
यदि आप धूम्रपान करते हैं, तो आपको सर्जरी से कई सप्ताह पहले रोकना चाहिए और सर्जरी के बाद फिर से धूम्रपान शुरू नहीं करना चाहिए। धूम्रपान वसूली को धीमा करता है और समस्याओं के जोखिम को बढ़ाता है। अपने डॉक्टर या नर्स को बताएं कि क्या आपको छोड़ने में मदद की ज़रूरत है।
अपने सर्जन या नर्स को बताएं:
- यदि आप गर्भवती हैं या हो सकती हैं
- दवाइयाँ, विटामिन, जड़ी-बूटियाँ और अन्य सप्लीमेंट्स जो आप ले रहे हैं, यहाँ तक कि जो आपने बिना प्रिस्क्रिप्शन के खरीदे हैं
आपकी सर्जरी से पहले सप्ताह के दौरान:
- आपको ऐसी दवाएं लेने से रोकने के लिए कहा जा सकता है जो आपके रक्त को थक्के के लिए कठिन बनाती हैं। इनमें एस्पिरिन, ibuprofen (Advil, Motrin), warfarin (Coumadin), और अन्य शामिल हैं।
- अपने डॉक्टर से पूछें कि आपकी सर्जरी के दिन आपको कौन सी दवाएं लेनी चाहिए।
- सर्जरी के बाद अपने घर को तैयार करें।
सर्जरी के दिन:
- खाना-पीना कब बंद करें, इसके बारे में निर्देशों का पालन करें।
- अपने चिकित्सक द्वारा बताई गई दवाओं को पानी के एक छोटे घूंट के साथ लें।
- समय पर अस्पताल पहुंचें।
प्रक्रिया के बाद
ज्यादातर लोग सर्जरी के बाद 1 से 4 दिनों के लिए अस्पताल में रहते हैं।
अस्पताल मे:
- आपको बिस्तर के किनारे बैठने और उसी दिन थोड़ा चलने के लिए कहा जाएगा जिस दिन आपकी सर्जरी हुई है।
- आपके पास एक (ट्यूब) कैथेटर हो सकता है जो आपके नाक के माध्यम से 1 या 2 दिनों के लिए आपके पेट में जाता है। यह ट्यूब आपकी आंत से तरल पदार्थों को बाहर निकालने में मदद करती है।
- मूत्र निकालने के लिए आपके मूत्राशय में कैथेटर हो सकता है।
- आप पहले 1 से 3 दिनों तक नहीं खा पाएंगे। उसके बाद, आपके पास तरल पदार्थ और फिर शुद्ध या नरम खाद्य पदार्थ हो सकते हैं।
- आपके पास आपके पेट के बड़े हिस्से से जुड़ी एक ट्यूब हो सकती है जिसे बाईपास किया गया था। कैथेटर आपकी तरफ से बाहर निकलेगा और तरल पदार्थों को बाहर निकाल देगा।
- आप रक्त के थक्कों को बनने से रोकने में मदद करने के लिए अपने पैरों पर विशेष मोज़ा पहनेंगे।
- आपको रक्त के थक्के को रोकने के लिए दवा के शॉट्स प्राप्त होंगे।
- आपको दर्द की दवा मिलेगी। आप दर्द के लिए गोलियां लेंगे या आईवी के माध्यम से दर्द की दवा प्राप्त करेंगे, एक कैथेटर जो आपकी नस में जाता है।
आप घर जा पाएंगे जब:
- आप उल्टी के बिना तरल या शुद्ध भोजन खा सकते हैं।
- आप बहुत दर्द के बिना घूम सकते हैं।
- आपको आईवी के माध्यम से या शॉट के द्वारा दर्द की दवा की आवश्यकता नहीं है।
घर पर खुद की देखभाल कैसे करें, इसके लिए निर्देशों का पालन करना सुनिश्चित करें।
आउटलुक (प्रग्नोसिस)
ज्यादातर लोग सर्जरी के बाद पहले साल में लगभग 10 से 20 पाउंड (4.5 से 9 किलोग्राम) खो देते हैं। समय के साथ वजन घटेगा। अपने आहार और शुरुआत से व्यायाम करने से आप अधिक वजन कम करते हैं।
आप पहले 2 वर्षों में अपने अतिरिक्त वजन का आधा या अधिक खो सकते हैं। यदि आप अभी भी तरल या शुद्ध आहार पर हैं, तो आप सर्जरी के बाद जल्दी से अपना वजन कम कर लेंगे।
सर्जरी के बाद पर्याप्त वजन कम करने से कई चिकित्सा स्थितियों में सुधार हो सकता है, जिसमें शामिल हैं:
- दमा
- गैस्ट्रोओसोफेगल रिफ्लक्स रोग (GERD)
- उच्च रक्त चाप
- उच्च कोलेस्ट्रॉल
- बाधक निंद्रा अश्वसन
- मधुमेह प्रकार 2
कम वजन करना भी आपके लिए बहुत आसान होना चाहिए ताकि आप घूम सकें और अपनी रोजमर्रा की गतिविधियों को कर सकें।
वजन कम करने और प्रक्रिया से जटिलताओं से बचने के लिए, आपको व्यायाम और खाने के दिशानिर्देशों का पालन करना होगा जो आपके डॉक्टर और आहार विशेषज्ञ ने आपको दिए हैं।
वैकल्पिक नाम
बेरिएट्रिक सर्जरी - गैस्ट्रिक बाईपास; रॉक्स-एन-वाई गैस्ट्रिक बाईपास; गैस्ट्रिक बाईपास - रॉक्स-एन-वाई; वजन घटाने की सर्जरी - गैस्ट्रिक बाईपास; मोटापा सर्जरी - गैस्ट्रिक बाईपास
रोगी के निर्देश
- वयस्कों के लिए बाथरूम सुरक्षा
- गैस्ट्रिक बाईपास सर्जरी - निर्वहन
- लेप्रोस्कोपिक गैस्ट्रिक बैंडिंग - निर्वहन
- रोकना पड़ता है
- सर्जिकल घाव की देखभाल - खुला
- वजन घटाने की सर्जरी - के बाद - अपने चिकित्सक से क्या पूछना है
- वजन घटाने की सर्जरी - पहले - अपने चिकित्सक से क्या पूछना है
- जब आपको मतली और उल्टी होती है
- गैस्ट्रिक बाईपास सर्जरी के बाद आपका आहार
इमेजिस
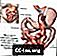
वजन घटाने के लिए रॉक्स-एन-वाई पेट की सर्जरी
एडजस्टेबल गैस्ट्रिक बैंडिंग
वर्टिकल बैंडेड गैस्ट्रोप्लास्टी
बिलियोपचारिक डायवर्सन (BPD)
ग्रहणी संबंधी स्विच के साथ बिलियोपचारिक डायवर्सन
डंपिंग सिंड्रोम
संदर्भ
बुच्वल्ड एच। लेप्रोस्कोपिक रॉक्स-एन-वाई गैस्ट्रिक बाईपास। इन: बुच्वल्ड एच, एड। Buchwald के एटलस ऑफ़ मेटाबोलिक और बैरिएट्रिक सर्जिकल तकनीक और प्रक्रियाएं। फिलाडेल्फिया, पीए: एल्सेवियर सॉन्डर्स; 2012: चैप 6।
बुच्वल्ड एच। ओपन रूक्स-एन-वाई गैस्ट्रिक बाईपास। इन: बुच्वल्ड एच, एड। Buchwald के एटलस ऑफ़ मेटाबोलिक और बैरिएट्रिक सर्जिकल तकनीक और प्रक्रियाएं। फिलाडेल्फिया, पीए: एल्सेवियर सॉन्डर्स; 2012: चैप 5।
हेल्परिन एफ, डिंग एसए, सिमंसन डीसी, एट अल। रॉक्स-एन-वाई गैस्ट्रिक बाईपास सर्जरी या टाइप 2 मधुमेह वाले रोगियों में गहन चिकित्सा प्रबंधन के साथ जीवन शैली: व्यवहार्यता और यादृच्छिक नैदानिक परीक्षण के 1 साल के परिणाम। जामा सर्ज। 2014; 149 (7): 716-726। PMID: 24899464 www.ncbi.nlm.nih.gov/pubmed/24899464।
मिंग्रोन जी, पनुन्ज़ी एस, डी गेटानो ए, एट अल। टाइप 2 मधुमेह के साथ मोटापे से ग्रस्त मरीजों में पारंपरिक चिकित्सा उपचार बनाम बैरिएट्रिक-मेटाबोलिक सर्जरी: एक ओपन-लेबल, एकल-केंद्र, यादृच्छिक नियंत्रित परीक्षण के 5 साल के अनुवर्ती। चाकू। 2015; 386 (9997): 964-973। PMID: 26369473. www.ncbi.nlm.nih.gov/pubmed/26369473
रिचर्ड्स WO। रुग्ण रोगिष्ठ मोटापा। इन: टाउनसेंड सीएम जूनियर, बेउचम्प आरडी, एवर्स बीएम, मैटॉक्स केएल, एड। सर्जरी की सबिस्टन पाठ्यपुस्तक। 20 वां एड। फिलाडेल्फिया, पीए: एल्सेवियर; 2017: चैप 47।
थॉम्पसन सीसी, मॉर्टन जेएम। मोटापे का सर्जिकल और एंडोस्कोपिक उपचार। इन: फेल्डमैन एम, फ्रीडमैन एलएस, ब्रैंड्ट एलजे, एड। स्लीसेंगर और फोर्डट्रान के गैस्ट्रोइंटेस्टाइनल और लिवर की बीमारी। 10 वां एड। फिलाडेल्फिया, पीए: एल्सेवियर सॉन्डर्स; 2016: चैप 8।
समीक्षा तिथि 6/21/2018
द्वारा पोस्ट किया गया: यहोशू कुनिन, एमडी, कंसल्टिंग कोलोरेक्टल सर्जन, ज़िक्रोन याकोव, इज़राइल। डेविड ज़िवे, एमडी, एमएचए, मेडिकल डायरेक्टर, ब्रेंडा कॉनवे, संपादकीय निदेशक, और ए.डी.एम.एम. द्वारा भी समीक्षा की गई। संपादकीय टीम।