विषय
- कैसे किया जाता है टेस्ट
- टेस्ट की तैयारी कैसे करें
- कैसा लगेगा टेस्ट
- टेस्ट क्यों किया जाता है
- सामान्य परिणाम
- क्या असामान्य परिणाम का मतलब है
- जोखिम
- वैकल्पिक नाम
- इमेजिस
- संदर्भ
- समीक्षा दिनांक 8/1/2017
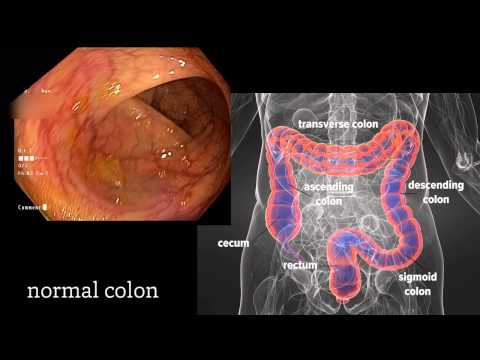
एक कोलोनोस्कोपी एक परीक्षा है जो कोलोनोस्कोप नामक एक उपकरण का उपयोग करके बृहदान्त्र (बड़ी आंत) और मलाशय के अंदर देखती है।
कोलोनोस्कोप में एक लचीली नली से जुड़ा एक छोटा कैमरा होता है जो बृहदान्त्र की लंबाई तक पहुँच सकता है।
कैसे किया जाता है टेस्ट
कोलोनोस्कोपी आपके डॉक्टर के कार्यालय में एक प्रक्रिया कक्ष में सबसे अधिक बार किया जाता है। यह अस्पताल या चिकित्सा केंद्र के बाह्य रोगी विभाग में भी किया जा सकता है।
- आपको अपने सड़क के कपड़े बदलने और प्रक्रिया के लिए अस्पताल का गाउन पहनने के लिए कहा जाएगा।
- आपको आराम करने में मदद करने के लिए आपको एक नस (IV) में दवा दी जाएगी। आपको कोई दर्द महसूस नहीं करना चाहिए। आप परीक्षण के दौरान जाग सकते हैं और बोलने में भी सक्षम हो सकते हैं। आपको शायद कुछ भी याद नहीं होगा।
- आप अपने सीने के ऊपर खींचे हुए घुटनों के साथ अपनी बाईं ओर लेट जाएं।
- गुंजाइश धीरे गुदा के माध्यम से डाला जाता है। यह ध्यान से बड़ी आंत की शुरुआत में ले जाया जाता है। गुंजाइश धीरे-धीरे उन्नत होती है जहां तक छोटी आंत का सबसे निचला हिस्सा होता है।
- हवा को एक बेहतर दृश्य प्रदान करने के लिए दायरे के माध्यम से डाला जाता है। द्रव या मल को हटाने के लिए सक्शन का उपयोग किया जा सकता है।
- स्कोप को वापस बाहर ले जाने पर डॉक्टर को बेहतर नज़रिया मिलता है। इसलिए, अधिक सावधानीपूर्वक परीक्षा की जाती है जबकि गुंजाइश वापस खींची जा रही है।
- ऊतक के नमूने (बायोप्सी) या पॉलीप्स को स्कोप के माध्यम से डाले गए छोटे औजारों का उपयोग करके हटाया जा सकता है। गुंजाइश के अंत में कैमरे का उपयोग करके तस्वीरें ली जा सकती हैं। जरूरत पड़ने पर लेजर थेरेपी जैसी प्रक्रियाएं भी की जाती हैं।
टेस्ट की तैयारी कैसे करें
परीक्षा के लिए आपकी आंत पूरी तरह से खाली और साफ होनी चाहिए। अगर आपकी आंतों को साफ नहीं किया जाता है तो आपकी बड़ी आंत में एक समस्या का इलाज किया जा सकता है।
आपका स्वास्थ्य देखभाल प्रदाता आपको अपने आंत्र को साफ करने के लिए कदम देगा। इसे आंत्र तैयारी कहा जाता है। चरणों में शामिल हो सकते हैं:
- एनीमा का उपयोग करना
- परीक्षण से पहले 1 से 3 दिनों के लिए ठोस खाद्य पदार्थ नहीं खा रहे हैं
- जुलाब लेना
आपको परीक्षण से पहले 1 से 3 दिनों के लिए स्पष्ट तरल पदार्थ पीने की आवश्यकता है। स्पष्ट तरल पदार्थ के उदाहरण हैं:
- कॉफ़ी या चाय साफ़ करें
- वसा रहित गुलदस्ता या शोरबा
- जेलाटीन
- खेल जोड़ा रंग के बिना पीता है
- तले हुए फलों का रस
- पानी
आपको परीक्षण से पहले कई दिनों के लिए एस्पिरिन, इबुप्रोफेन, नेप्रोक्सन, या अन्य रक्त-पतला दवाओं को लेने से रोकने की संभावना होगी। अपनी अन्य दवाएं तब तक लेते रहें जब तक कि आपका डॉक्टर आपको अन्यथा न बताए।
आपको परीक्षण से कुछ दिन पहले आयरन की गोलियां या तरल पदार्थ लेना बंद करना होगा, जब तक कि आपका प्रदाता आपको यह नहीं बताता कि इसे जारी रखना ठीक है। आयरन आपके मल को गहरा काला बना सकता है। इससे डॉक्टर को आपकी आंत के अंदर देखने में मुश्किल होती है।
कैसा लगेगा टेस्ट
दवाइयाँ आपको नींद से जगा देंगी ताकि आपको कोई असुविधा महसूस न हो या परीक्षण की कोई याद न हो।
जैसे-जैसे गुंजाइश अंदर आती है, आप दबाव महसूस कर सकते हैं। आप हवा में डाला या गुंजाइश अग्रिम के रूप में संक्षिप्त ऐंठन और गैस दर्द महसूस कर सकते हैं। गैस पास करना आवश्यक है और उम्मीद की जानी चाहिए।
परीक्षा के बाद, आपको हल्के पेट में ऐंठन हो सकती है और बहुत सारी गैस पास हो सकती है। आप अपने पेट को फूला हुआ और बीमार महसूस कर सकते हैं। जल्द ही ये भावनाएं दूर हो जाएंगी।
आपको परीक्षण के लगभग 1 घंटे बाद घर जाने में सक्षम होना चाहिए। आपको परीक्षण के बाद किसी को अपने घर ले जाने की योजना बनानी चाहिए, क्योंकि आप सतर्क रहेंगे और गाड़ी चलाने में असमर्थ होंगे। जब तक कोई आपकी मदद करने के लिए नहीं पहुंचता, प्रदाता आपको छोड़ने नहीं देंगे।
जब आप घर पर हों, तो प्रक्रिया से उबरने के निर्देशों का पालन करें। इनमें शामिल हो सकते हैं:
- तरल पदार्थों का अधिक से अधिक सेवन करें। अपनी ऊर्जा को बहाल करने के लिए स्वस्थ भोजन खाएं।
- आपको अगले दिन अपनी नियमित गतिविधियों में वापस आने में सक्षम होना चाहिए।
- परीक्षण के बाद कम से कम 24 घंटे तक ड्राइविंग, ऑपरेटिंग मशीनरी, शराब पीने और महत्वपूर्ण निर्णय लेने से बचें।
टेस्ट क्यों किया जाता है
निम्न कारणों से कोलोनोस्कोपी की जा सकती है:
- पेट में दर्द, मल त्याग में बदलाव या वजन कम होना
- सिग्मायोडोस्कोपी या एक्स-रे परीक्षण (सीटी स्कैन या बेरियम एनीमा) पर पाया गया असामान्य परिवर्तन (पॉलीप्स)
- कम लोहे के कारण एनीमिया (आमतौर पर जब कोई अन्य कारण नहीं पाया गया है)
- मल में रक्त, या काला, मल मल
- पॉलीप्स या कोलोन कैंसर जैसे अतीत की खोज के अनुवर्ती
- सूजन आंत्र रोग (अल्सरेटिव कोलाइटिस और क्रोहन रोग)
- कोलोरेक्टल कैंसर के लिए स्क्रीनिंग
सामान्य परिणाम
सामान्य निष्कर्ष स्वस्थ आंतों के ऊतक हैं।
क्या असामान्य परिणाम का मतलब है
असामान्य परीक्षा परिणाम का मतलब निम्न में से कोई भी हो सकता है:
- आंतों के अस्तर पर असामान्य थैली, जिसे डायवर्टीकुलोसिस कहा जाता है
- रक्तस्राव के क्षेत्र
- बृहदान्त्र या मलाशय में कैंसर
- क्रोहन रोग, अल्सरेटिव कोलाइटिस, संक्रमण, या रक्त प्रवाह में कमी के कारण कोलाइटिस (सूजन और सूजन वाली आंत)
- आपके बृहदान्त्र के अस्तर पर पॉलीप्स नामक छोटी वृद्धि (जिसे परीक्षा के दौरान कोलोनोस्कोप के माध्यम से हटाया जा सकता है)
जोखिम
कोलोनोस्कोपी के जोखिमों में निम्नलिखित में से कोई भी शामिल हो सकता है:
- बायोप्सी या पॉलीप्स को हटाने से भारी या जारी रक्तस्राव
- बृहदान्त्र की दीवार में छेद या आंसू जो मरम्मत के लिए सर्जरी की आवश्यकता होती है
- संक्रमण एंटीबायोटिक चिकित्सा की आवश्यकता (बहुत दुर्लभ)
- आपको आराम करने के लिए दवा दी जाती है, जिससे सांस लेने में समस्या होती है या रक्तचाप कम होता है
वैकल्पिक नाम
कोलन कैंसर - कोलोनोस्कोपी; कोलोरेक्टल कैंसर - कोलोनोस्कोपी; कोलोनोस्कोपी - स्क्रीनिंग; कोलन पॉलीप्स - कोलोनोस्कोपी; अल्सरेटिव कोलाइटिस - कोलोनोस्कोपी; क्रोहन रोग - कोलोनोस्कोपी; डायवर्टीकुलिटिस - कोलोनोस्कोपी; अतिसार - कोलोनोस्कोपी; एनीमिया - कोलोनोस्कोपी; मल में रक्त - कोलोनोस्कोपी
इमेजिस
colonoscopy
colonoscopy
संदर्भ
चेर्नेकी सीसी, बर्जर बी.जे. कोलोनोस्कोपी - नैदानिक। में: चेर्नेकी सीसी, बर्जर बीजे, एड। प्रयोगशाला परीक्षण और नैदानिक प्रक्रिया। छठवां संस्करण। सेंट लुइस, एमओ: एल्सेवियर सॉन्डर्स; 2013: 358-359।
इत्ज़कोविट्ज़ एसएच, पोटैक जे। कोलोनिक पॉलीप्स और पॉलीपोसिस सिंड्रोमेस। इन: फेल्डमैन एम, फ्रीडमैन एलएस, ब्रैंड्ट एलजे, एड। स्लीसेंगर और फोर्डट्रान के गैस्ट्रोइंटेस्टाइनल और लिवर रोग: पैथोफिजियोलॉजी / निदान / प्रबंधन। 10 वां एड। फिलाडेल्फिया, पीए: एल्सेवियर सॉन्डर्स; 2016: चैप 126।
लेबरमैन डीए, रेक्स डीके, विनावर एसजे, गिर्डीएलो एफएम, जॉनसन डीए, लेविन टीआर; यूनाइटेड स्टेट्स मल्टी-सोसाइटी टास्क फोर्स ऑन कोलोरेक्टल कैंसर। स्क्रीनिंग और पॉलीपेक्टॉमी के बाद कोलोनोस्कोपी निगरानी के लिए दिशानिर्देश: यूएस मल्टी-सोसाइटी टास्क फोर्स द्वारा कोलोरेक्टल कैंसर पर एक आम सहमति अपडेट। गैस्ट्रोएंटरोलॉजी। 2012; 143 (3): 844-857। PMID: 22763141 www.ncbi.nlm.nih.gov/pubmed/22763141।
लिन जेएस, पाइपर एमए, पर्ड्यू ला, एट अल। कोलोरेक्टल कैंसर के लिए स्क्रीनिंग: यूएस प्रिवेंटिव सर्विसेज टास्क फोर्स के लिए अद्यतन साक्ष्य रिपोर्ट और व्यवस्थित समीक्षा। जामा। 2016; 315 (23): 2576-2594। PMID: 27305422 www.ncbi.nlm.nih.gov/pubmed/27305422
वैन शाहैब्रोक एस, लॉलर एम, जॉनसन बी, एट अल। कोलोरेक्टल कैंसर। इन: निडरहुबर जेई, आर्मिटेज जो, डोरशो जेएच, कस्तान एमबी, टेपर जेई, एड। एबेलॉफ़ की क्लिनिकल ऑन्कोलॉजी। 5 वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर चर्चिल लिविंगस्टोन; 2014: चैप 77।
समीक्षा दिनांक 8/1/2017
द्वारा पोस्ट किया गया: सुबोध के लाल, एमडी, जॉर्जिया के गैस्ट्रोइंटेस्टाइनल विशेषज्ञ, ऑस्टेल, जीए के साथ गैस्ट्रोएंटेरोलॉजिस्ट। वेरीमेड हेल्थकेयर नेटवर्क के द्वारा समीक्षा प्रदान की गई। डेविड ज़िव, एमडी, एमएचए, मेडिकल डायरेक्टर, ब्रेंडा कॉनवे, संपादकीय निदेशक, और ए.डी.ए.एम. द्वारा 11/06/2018 को आंतरिक समीक्षा और अपडेट। संपादकीय टीम।