
विषय
- कारण
- लक्षण
- परीक्षा और परीक्षण
- इलाज
- आउटलुक (प्रग्नोसिस)
- मेडिकल प्रोफेशनल से कब संपर्क करना है
- वैकल्पिक नाम
- इमेजिस
- संदर्भ
- समीक्षा दिनांक 5/16/2018
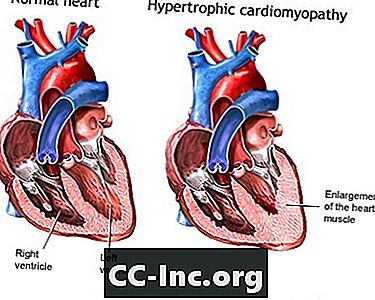
हाइपरट्रॉफिक कार्डियोमायोपैथी (एचसीएम) एक ऐसी स्थिति है जिसमें हृदय की मांसपेशी मोटी हो जाती है। अक्सर, दिल का केवल एक हिस्सा अन्य हिस्सों की तुलना में मोटा होता है।
गाढ़ा होना रक्त को हृदय को छोड़ने के लिए कठिन बना सकता है, जिससे हृदय को रक्त पंप करने के लिए कठिन परिश्रम करना पड़ता है। यह हृदय को आराम करने और रक्त से भरने के लिए कठिन भी बना सकता है।
कारण
हाइपरट्रॉफिक कार्डियोमायोपैथी को अक्सर परिवारों (विरासत में मिला) के माध्यम से पारित किया जाता है। यह उन जीनों में दोषों के परिणामस्वरूप होता है जो हृदय की मांसपेशियों की वृद्धि को नियंत्रित करते हैं।
युवा लोगों को हाइपरट्रॉफिक कार्डियोमायोपैथी का अधिक गंभीर रूप होने की संभावना है। हालाँकि, यह अवस्था हर उम्र के लोगों में देखी जाती है।
लक्षण
हालत वाले कुछ लोगों में कोई लक्षण नहीं हो सकते हैं। वे पहली बार पता लगा सकते हैं कि एक नियमित चिकित्सा परीक्षा के दौरान उन्हें समस्या है।
कई युवा वयस्कों में, हाइपरट्रॉफिक कार्डियोमायोपैथी का पहला लक्षण अचानक पतन और संभावित मौत है। यह अत्यधिक असामान्य हृदय लय (अतालता) के कारण हो सकता है। यह एक रुकावट के कारण भी हो सकता है जो हृदय से शरीर के बाकी हिस्सों में रक्त के बहिर्वाह को रोकता है।
सामान्य लक्षणों में शामिल हैं:
- छाती में दर्द
- सिर चकराना
- बेहोशी, खासकर व्यायाम के दौरान
- थकान
- विशेष रूप से गतिविधि के बाद या व्यायाम के साथ, आठवीं परत
- दिल की धड़कन तेज या अनियमित रूप से महसूस करना
- गतिविधि के साथ या लेटने के बाद सांस की तकलीफ (या थोड़ी देर के लिए सो रही है)
परीक्षा और परीक्षण
स्वास्थ्य देखभाल प्रदाता एक शारीरिक परीक्षा करेगा और स्टेथोस्कोप के साथ दिल और फेफड़े को सुनेगा। संकेत शामिल हो सकते हैं:
- असामान्य दिल की आवाज या दिल की बड़बड़ाहट। ये ध्वनियाँ शरीर की विभिन्न स्थितियों के साथ बदल सकती हैं।
- उच्च रक्त चाप।
आपकी बाहों और गर्दन में पल्स की भी जाँच की जाएगी। प्रदाता छाती में असामान्य धड़कन महसूस कर सकता है।
हृदय की मांसपेशियों की मोटाई, रक्त प्रवाह में समस्या या टपकने वाले दिल के वाल्व (माइट्रल वाल्व रिगर्जेटेशन) के निदान के लिए उपयोग किए जाने वाले टेस्ट में शामिल हो सकते हैं:
- इकोकार्डियोग्राफी
- ईसीजी
- 24-घंटे होल्टर मॉनिटर (हार्ट रिदम मॉनिटर)
- कार्डियक कैथीटेराइजेशन
- छाती का एक्स - रे
- दिल का एमआरआई
- दिल का सीटी स्कैन
- Transesophageal इकोकार्डियोग्राम (TEE)
अन्य बीमारियों को नियंत्रित करने के लिए रक्त परीक्षण किया जा सकता है।
हाइपरट्रॉफिक कार्डियोमायोपैथी का निदान करने वाले लोगों के करीबी परिवार के सदस्यों की स्थिति के लिए जांच की जा सकती है।
इलाज
यदि आपको हाइपरट्रॉफिक कार्डियोमायोपैथी है तो व्यायाम के बारे में अपने प्रदाता की सलाह का हमेशा पालन करें। आपको कड़े व्यायाम से बचने के लिए कहा जा सकता है। इसके अलावा, नियमित रूप से निर्धारित चेकअप के लिए अपने प्रदाता को देखें।
यदि आपके पास लक्षण हैं, तो आपको दिल के अनुबंध में मदद करने और सही ढंग से आराम करने के लिए बीटा-ब्लॉकर्स और कैल्शियम चैनल ब्लॉकर्स जैसी दवाओं की आवश्यकता हो सकती है। व्यायाम करते समय ये दवाएं सीने में दर्द या सांस की तकलीफ से राहत दे सकती हैं।
अतालता वाले लोगों को उपचार की आवश्यकता हो सकती है, जैसे:
- असामान्य लय का इलाज करने के लिए दवाएं।
- रक्त के थक्कों के जोखिम को कम करने के लिए रक्त को पतला करता है (यदि अतालता अलिंद के कारण होता है)।
- दिल की धड़कन को नियंत्रित करने के लिए एक स्थायी पेसमेकर।
- एक प्रत्यारोपित डीफिब्रिलेटर जो जीवन-धमकाने वाले हृदय की लय को पहचानता है और उन्हें रोकने के लिए एक विद्युत नाड़ी भेजता है। कभी-कभी एक डिफाइब्रिलेटर लगाया जाता है, भले ही रोगी को अतालता न हुई हो लेकिन घातक अतालता के लिए उच्च जोखिम होता है (उदाहरण के लिए, यदि हृदय की मांसपेशी बहुत मोटी या कमजोर है, या रोगी का एक रिश्तेदार है जो अचानक मर गया है)।
जब हृदय से रक्त का प्रवाह गंभीर रूप से अवरुद्ध हो जाता है, तो लक्षण गंभीर हो सकते हैं। सर्जिकल मायकोमी नामक एक ऑपरेशन किया जा सकता है। कुछ मामलों में, लोगों को दिल के गाढ़े हिस्से (शराब सेप्टल एब्लेशन) को खिलाने वाली धमनियों में अल्कोहल का इंजेक्शन दिया जा सकता है। जिन लोगों में यह प्रक्रिया होती है वे अक्सर बहुत सुधार दिखाते हैं।
अगर लीक हो रहा है तो आपको हृदय के माइट्रल वाल्व को ठीक करने के लिए सर्जरी की आवश्यकता हो सकती है।

इस वीडियो को देखें: कार्डियोमायोपैथी
आउटलुक (प्रग्नोसिस)
हाइपरट्रॉफिक कार्डियोमायोपैथी वाले कुछ लोगों में लक्षण नहीं हो सकते हैं और सामान्य जीवनकाल होगा। अन्य धीरे-धीरे या जल्दी खराब हो सकते हैं। कुछ मामलों में, स्थिति पतले कार्डियोमायोपैथी में विकसित हो सकती है।
हाइपरट्रॉफिक कार्डियोमायोपैथी वाले लोग बिना किसी शर्त के लोगों की तुलना में अचानक मृत्यु के लिए अधिक जोखिम में हैं। कम उम्र में अचानक मृत्यु हो सकती है।
हाइपरट्रॉफिक कार्डियोमायोपैथी के विभिन्न प्रकार हैं, जिनमें अलग-अलग संभावनाएं हैं। जब उम्रदराज लोगों में यह बीमारी होती है या जब हृदय की मांसपेशी में मोटाई का एक विशेष पैटर्न होता है, तो दृष्टिकोण बेहतर हो सकता है।
हाइपरट्रॉफिक कार्डियोमायोपैथी एथलीटों में अचानक मौत का एक प्रसिद्ध कारण है। इस स्थिति के कारण लगभग आधी मौतें किसी प्रकार की शारीरिक गतिविधि के दौरान या उसके बाद होती हैं।
मेडिकल प्रोफेशनल से कब संपर्क करना है
अपने प्रदाता को कॉल करें यदि:
- आपको हाइपरट्रॉफिक कार्डियोमायोपैथी का कोई भी लक्षण है।
- आप छाती में दर्द, धड़कन, बेहोशी या अन्य नए या अस्पष्टीकृत लक्षण विकसित करते हैं।
वैकल्पिक नाम
कार्डियोमायोपैथी - हाइपरट्रॉफिक (एचसीएम); IHSS; इडियोपैथिक हाइपरट्रॉफिक सबॉर्टिक स्टेनोसिस; असममित सेप्टल अतिवृद्धि; ऐश; HOCM; हाइपरट्रॉफिक ऑब्सट्रक्टिव कार्डियोमायोपैथी
इमेजिस

दिल, बीच के माध्यम से अनुभाग
दिल, सामने का दृश्य
हाइपरट्रॉफिक कार्डियोमायोपैथी
संदर्भ
मैरोन बी.जे., मैरोन एमएस, ओलिवोटो आई। हाइपरट्रॉफिक कार्डियोमायोपैथी। में: जिप्स डीपी, लिब्बी पी, बोनो आरओ, मान डीएल, टोमासेली जीएफ, ब्रौनवल्ड ई, एड। ब्रौनवल्ड्स हार्ट डिजीज: ए टेक्स्टबुक ऑफ कार्डियोवस्कुलर मेडिसिन। 11 वां एड। फिलाडेल्फिया, पीए: एल्सेवियर सॉन्डर्स; 2018: चैप 78।
मैककेना डब्ल्यूजे, इलियट पी। मायोकार्डियम और एंडोकार्डियम के रोग। में: गोल्डमैन एल, शेफर एअर, एड। गोल्डमैन-सेसिल मेडिसिन। 25 वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर सॉन्डर्स; 2016: चैप 60।
समीक्षा दिनांक 5/16/2018
द्वारा पोस्ट: माइकल ए। चेन, एमडी, पीएचडी, एसोसिएट प्रोफेसर ऑफ मेडिसिन, डिवीजन ऑफ कार्डियोलॉजी, हार्बरव्यू मेडिकल सेंटर, यूनिवर्सिटी ऑफ वाशिंगटन मेडिकल स्कूल, सिएटल, WA। डेविड ज़िवे, एमडी, एमएचए, मेडिकल डायरेक्टर, ब्रेंडा कॉनवे, संपादकीय निदेशक, और ए.डी.एम.एम. द्वारा भी समीक्षा की गई। संपादकीय टीम।