
विषय
आमतौर पर, आपका मूत्र आपके मूत्रवाहिनी से आपके मूत्रवाहिनी से आपके मूत्रवाहिनी (नलिकाएं जो गुर्दे को मूत्राशय से जोड़ता है) से आपके मूत्राशय तक नीचे की ओर बहता है। Vesicoureteral भाटा (VUR) के साथ, मूत्र का कुछ हिस्सा आपके मूत्राशय से आपके मूत्रवाहिनी (एक या दोनों) तक और आपके गुर्दे तक विपरीत दिशा में बहता है।जब ऐसा होता है, तो बैक्टीरिया आपके मूत्राशय से आपके गुर्दे से गुजर सकता है, संभवतः गुर्दे में संक्रमण का कारण बन सकता है जो कि गुर्दे की क्षति और निशान को जन्म दे सकता है। इसके अलावा, गुर्दे (एस) के अत्यधिक स्कारिंग से गुर्दे की विफलता और उच्च रक्तचाप हो सकता है।
उस बिंदु पर जहां प्रत्येक मूत्रवाहिनी मूत्राशय में शामिल हो जाती है, एक वाल्व होता है जो मूत्र को सिर्फ एक दिशा में बहता रहता है और इसे पीछे की ओर बहने से रोकता है। जब यह वाल्व ठीक से काम नहीं कर रहा होता है, तो मूत्र वापस गुर्दे की तरफ बह सकता है।
शिशुओं, बच्चों और छोटे बच्चों में वेसिकोरेरेल रिफ्लक्स होने की सबसे अधिक संभावना है, और जैसे कि बड़े बच्चों और वयस्कों में यह असामान्य है।
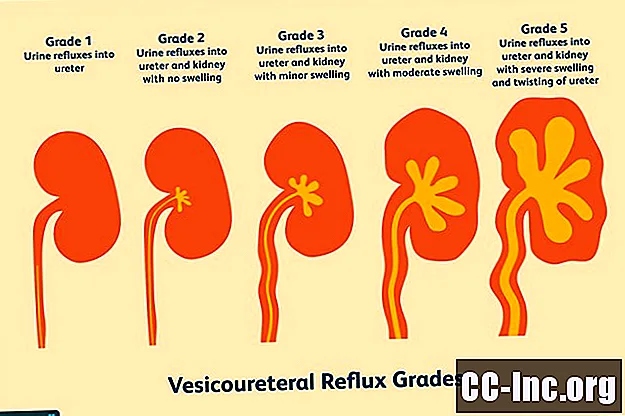
VUR गंभीरता में भिन्न हो सकता है, और डॉक्टर आमतौर पर ग्रेड 1 (सबसे हल्का रूप) से ग्रेड 5 (सबसे गंभीर रूप) के माध्यम से उन्हें ग्रेड करते हैं।
लक्षण
VUR के सबसे सामान्य लक्षण मूत्र पथ के संक्रमण (UTI) हैं। इसका कारण यह है कि जैसे-जैसे मूत्र पीछे की ओर बहता है, वैसे-वैसे बैक्टीरिया के लिए आपके बच्चे की मूत्र पथ प्रणाली में वृद्धि करना आसान होता जाता है। मूत्र पथ के संक्रमण में गुर्दे या मूत्राशय, या दोनों शामिल हो सकते हैं।
यूटीआई के सामान्य लक्षण
- पेशाब करते समय जलन होना
- पेशाब करते समय खून आना
- पेशाब करने की एक मजबूत और निरंतर आवश्यकता
- पेट या धड़ के किनारे में दर्द
- बुखार, खासकर अगर यह अस्पष्टीकृत है
- बच्चों में बेहोशी और खराब भोजन
30-40% संभावना है कि यदि आपके बच्चे को बुखार के साथ-साथ यूटीआई है, तो उन्हें VUR है।
VUR के अन्य लक्षणों में शामिल हैं:
- बेडवेटिंग की घटनाएं
- असंयम, पूरी तरह से मूत्र को अंदर रखने में असमर्थता
- दस्त
- कब्ज़
- चिड़चिड़ापन
- बीमार या उल्टी महसूस होना
- शिशुओं में खराब वजन
VUR का एक अन्य लक्षण जिसका निदान सोनोग्राम के माध्यम से किया जा सकता है, जबकि आपका बच्चा अभी भी गर्भ में है, हाइड्रोनफ्रोसिस-सूजन या किडनी का खिंचाव है। दुर्लभ मामलों में, उच्च रक्तचाप VUR का भी लक्षण हो सकता है।
अक्सर पर्याप्त हालांकि, अगर आपके बच्चे में VUR है, तो वे बिल्कुल भी कोई लक्षण नहीं दिखा सकते हैं।
कैसे एक मूत्र पथ के संक्रमण को स्पॉट करेंकारण
VUR का कारण इस प्रकार पर निर्भर करता है: प्राथमिक या द्वितीयक।
प्राथमिक VUR
प्राथमिक VUR सबसे सामान्य प्रकार है। इस प्रकार का भाटा जन्म से मौजूद जन्मजात दोष-असामान्य मूत्रवाहिनी (एस) के कारण होता है। इस प्रकार के साथ, मूत्र के पिछड़े प्रवाह को रोकने वाला वाल्व ठीक से बंद नहीं होता है। कुछ मामलों में, एकतरफा भाटा के रूप में संदर्भित, केवल एक मूत्रवाहिनी और गुर्दे प्रभावित होते हैं।
बहुत बार, प्राथमिक VUR अपने आप ही चला जाता है या बेहतर हो जाता है। ऐसा इसलिए है क्योंकि जैसे-जैसे मनुष्य बड़े होते हैं, मूत्रवाहिनी परिपक्व होती है और मजबूत होती है। यह, बदले में, वाल्व को बेहतर कार्य करने के लिए मिलता है, जिससे भाटा समाप्त हो जाता है।
माध्यमिक VUR
माध्यमिक VUR कई कारकों के कारण हो सकता है, जो मूत्राशय को अच्छी तरह से खाली नहीं होने देने का प्रभाव रखते हैं। मूत्राशय या मूत्रवाहिनी के रुकावट से मूत्र गुर्दे में वापस ऊपर की ओर प्रवाहित हो सकता है।
अन्य मामलों में, माध्यमिक VUR तंत्रिका समस्याओं के कारण होता है जो मूत्राशय को ठीक से कार्य करने की अनुमति नहीं देते हैं ताकि मूत्र सामान्य रूप से बाहर निकल सके। माध्यमिक VUR में, यह अधिक संभावना है कि मूत्रवाहिनी और गुर्दे प्रभावित होते हैं। इसे द्विपक्षीय भाटा के रूप में भी जाना जाता है।
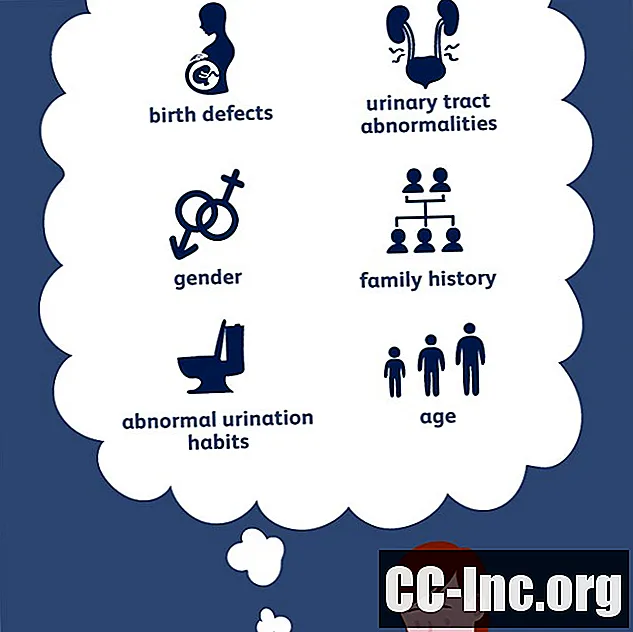
इसके अतिरिक्त, कुछ कारक हैं जो आपके बच्चे को VUR होने की अधिक संभावना रखते हैं, जिनमें शामिल हैं:
- लिंग: लड़कियों में लड़कों की तुलना में VUR होने की अधिक संभावना है, सिवाय इसके कि जब VUR पहले से ही जन्म के समय मौजूद है, तो किस स्थिति में, यह लड़कों में अधिक देखा जाता है।
- परिवार के इतिहास: प्राथमिक vesicoureteral भाटा आनुवांशिकी से जुड़ा हुआ है, हालांकि आज तक इसके कारण के रूप में किसी विशिष्ट जीन की पहचान नहीं की गई है। यदि माता-पिता या भाई-बहनों में से किसी के पास है तो बच्चे के होने की संभावना अधिक होती है। यही कारण है कि उन बच्चों को प्राप्त करना महत्वपूर्ण है जिनके पास माता-पिता हैं या VUR के साथ भाई-बहन डॉक्टर की जांच करते हैं।
- आदतें: असामान्य रूप से पेशाब की आदतें जैसे कि अनावश्यक रूप से पेशाब में रोकना, जिसे मूत्राशय और आंत्र की शिथिलता के रूप में भी जाना जाता है।
- उम्र: वास्तव में छोटे बच्चे, 2 वर्ष की आयु से कम, उनके पुराने समकक्षों की तुलना में VUR होने की अधिक संभावना है।
- अन्य जन्म दोष: स्पाइना बिफिडा जैसी स्थिति वाले बच्चे जो नसों और रीढ़ की हड्डी को प्रभावित करते हैं।
- असामान्यताएं: मूत्रमार्ग की असामान्यताएं जैसे मूत्रवाहिनी और मूत्रवाहिनी दोहराव की उपस्थिति से भी बच्चे को VUR होने की अधिक संभावना हो सकती है।
निदान
VUR का निदान करने के लिए, डॉक्टर विभिन्न परीक्षणों का उपयोग कर सकते हैं। लेकिन इससे पहले कि वे एक परीक्षण का आदेश दें, आपका डॉक्टर आपके बच्चे की उम्र, VUR के पारिवारिक इतिहास (यदि कोई हो) पर विचार करेगा, और आपके बच्चे को जिन लक्षणों का अनुभव हो रहा है। यदि VUR के मौजूद होने के संभावित कारण हैं, तो आपका डॉक्टर निम्नलिखित परीक्षणों में से एक या अधिक का आदेश देगा:
Voiding Cystourethrogram
यह परीक्षण मूत्राशय की छवियों को प्राप्त करने के लिए एक्स-रे का उपयोग करता है। इसके दौरान, एक कैथेटर मूत्रमार्ग में डाला जाता है और इस कैथेटर के माध्यम से, कॉन्ट्रास्ट डाई को मूत्राशय में इंजेक्ट किया जाता है, जब तक कि यह भर न जाए। आपके बच्चे को तब पेशाब करने के लिए कहा जाएगा। इस पेशाब से पहले, दौरान और बाद में मूत्राशय के चित्र लिए जाएंगे। इस तरह, डॉक्टर यह देखने में सक्षम है कि मूत्र मूत्रवाहिनी में पीछे की ओर बहता है या नहीं।
Voiding cystourethrogram (VCUG) विकिरण की एक छोटी मात्रा का उपयोग करता है। आपके बच्चे को कुछ असुविधा महसूस हो सकती है जबकि कैथेटर डाला जा रहा है, और बाद में जब इसे बाहर निकालने के बाद पेशाब किया जाता है। दर्द प्रबंधन विकल्पों के बारे में अपने डॉक्टर (आमतौर पर बाल रोग विशेषज्ञ) से बात करें।
पेट का अल्ट्रासाउंड
सोनोग्राफी के रूप में भी जाना जाता है, एक पेट का अल्ट्रासाउंड डॉक्टरों को शरीर में देखने की अनुमति देता है लेकिन बिना परिचर विकिरण के बिना जो एक्स-रे के साथ आता है। एक पेट के अल्ट्रासाउंड में, आपके बच्चे की संपूर्ण मूत्र पथ प्रणाली की छवियां प्राप्त की जाएंगी। यह देखने के लिए किडनी का मूल्यांकन किया जाता है कि कोई दाग या आकार (सूजन / फैलाव) है या नहीं। इसके अतिरिक्त, मूत्राशय या मूत्रवाहिनी के साथ कोई असामान्यताएं भी अल्ट्रासाउंड के माध्यम से देखी जा सकती हैं। यदि आपका बच्चा अभी-अभी आया है, तो डॉक्टर यूटीआई की जटिलताओं की जांच के लिए भी इसका उपयोग कर सकते हैं।
प्रक्रिया पूरी तरह से दर्द रहित है। इसमें बस एक जेल का उपयोग शामिल होता है जो पेट में फैला होता है और एक जांच (ट्रांसड्यूसर) जो पेट और पीठ के ऊपर और आसपास लहराया जाता है। क्योंकि अल्ट्रासाउंड का उपयोग अक्सर गर्भ में बच्चे की प्रगति की निगरानी के लिए किया जाता है, आपके भ्रूण में सूजन वाले गुर्दे की उपस्थिति का उपयोग जन्म से पहले प्राथमिक VUR का निदान करने के लिए किया जा सकता है।
पेट के अल्ट्रासाउंड के दौरान क्या अपेक्षा करेंरेडियोन्यूक्लाइड सिस्टोग्राम
यह परीक्षण शून्यॉयड सिस्ट्रोग्राम के समान है लेकिन एक अलग तरल पदार्थ को ब्लैडर में भर दिया जाता है और इसमें विकिरण का जोखिम कम होता है। इसका उपयोग VUR के प्रारंभिक निदान के लिए किया जा सकता है लेकिन अधिकांश डॉक्टर VCUG को पसंद करते हैं क्योंकि रेडियोन्यूक्लाइड सिस्टोग्राम वीसीयूजी की तुलना में कम शारीरिक विवरण दिखाता है। वीयूआरयूजी का उपयोग लगातार निगरानी और वीआरए का मूल्यांकन करने और यह निर्धारित करने के लिए किया जाता है कि यह सबसे अधिक बार उपयोग किया जाता है और यह निर्धारित करता है कि यह स्वयं हल हुआ है या नहीं।
VUR ग्रेड
निदान के दौरान, डॉक्टर VUR के ग्रेड का निर्धारण करेगा। VUR के विभिन्न ग्रेड की विशेषताएं हैं:
- ग्रेड 1: मूत्र केवल मूत्रवाहिनी में वापस (भाटा) जाता है।
- ग्रेड 2: मूत्र न केवल मूत्रवाहिनी में बल्कि गुर्दे में भी प्रवाहित होता है। कोई सूजन (हाइड्रोनफ्रोसिस) मौजूद नहीं है।
- ग्रेड 3: मूत्र मूत्रवाहिनी और गुर्दे में बह जाता है, और इसमें हल्की सूजन होती है।
- ग्रेड 4: मूत्र मूत्रवाहिनी और किडनी में रिफ्लेक्स करता है और वहां मध्यम सूजन मौजूद रहती है।
- श्रेणी 5: मूत्र मूत्रवाहिनी और गुर्दे में बह जाता है और मूत्रवाहिनी के मुड़ने के साथ गंभीर सूजन होती है।
डॉक्टर एक यूटीआई की जांच और निदान करने के लिए एक मूत्रालय और / या एक मूत्र संस्कृति का आदेश दे सकता है। आपके बच्चे के गुर्दे के कार्य को मापने के लिए रक्त परीक्षण भी किया जा सकता है
इलाज
आपके चिकित्सक द्वारा सुझाए गए उपचार विकल्प से आपको पता चलेगा कि आपके बच्चे के VUR के प्रकार और गंभीरता पर निर्भर करेगा।
प्राथमिक VUR
ज्यादातर मामलों में, प्राथमिक VUR कुछ वर्षों के बाद अपने दम पर हल करेगा। इस तरह की स्थितियों में, डॉक्टर किसी भी यूटीआई के इलाज के लिए एंटीबायोटिक्स लिखेंगे। कुछ मामलों में, डॉक्टर आपके बच्चे को यूटीआई से बचाव के लिए एक लंबे समय तक दैनिक एंटीबायोटिक (एंटीबायोटिक प्रोफिलैक्सिस) का उपयोग कर सकते हैं। यह सुनिश्चित करने के लिए किया जाता है कि आपके बच्चे को कोई भी गुर्दा संक्रमण विकसित नहीं होता है जो कि निशान या क्षति का कारण बन सकता है। डॉक्टर यह भी सिफारिश करेंगे कि आपका बच्चा प्रति वर्ष एक या दो बार सिस्टोग्राम के लिए आता है, जो कि भाटा की स्थिति की जांच करता है।
यदि आपके बच्चे का प्राथमिक VUR गंभीर है या बार-बार यूटीआई के साथ है, तो डॉक्टर सर्जरी की सिफारिश कर सकते हैं। यह विशेष रूप से तब होता है जब आपके बच्चे में गुर्दे की खराबी होती है और भाटा बेहतर होने के कोई संकेत नहीं दिखा रहा होता है।
माध्यमिक VUR
द्वितीयक VUR के साथ, इसका विशेष कारण यह निर्धारित करेगा कि किस उपचार विकल्प का पीछा किया जाना है।
- यदि द्वितीयक VUR एक रुकावट के कारण होता है, तो चिकित्सक शल्यचिकित्सा से रुकावट को हटाने का निर्णय ले सकता है।
- यदि यह मूत्राशय या मूत्रवाहिनी की असामान्यता के कारण होता है, तो चिकित्सक दोष को ठीक करने के लिए सर्जरी करने का निर्णय ले सकता है।
- यूटीआई को रोकने या इलाज के लिए एंटीबायोटिक्स डॉक्टर द्वारा निर्धारित किए जा सकते हैं।
- अन्य मामलों में, मूत्रवाहिनी को समय-समय पर निकालने के लिए कैथेटर का उपयोग भी किया जा सकता है।
शल्य चिकित्सा के प्रकार VUR के इलाज के लिए प्रयोग किया जाता है
यदि आपके डॉक्टर ने निर्धारित किया है कि सर्जरी VUR के लिए उपचार का सबसे अच्छा कोर्स है, तो यहां सर्जिकल विकल्प उपलब्ध हैं:
- ओपन सर्जरी:सर्जन दोषपूर्ण वाल्व को ठीक करता है या निचले पेट में एक चीरा के माध्यम से एक नया बनाता है। ओपन सर्जरी का उपयोग मूत्रवाहिनी या मूत्राशय में एक रुकावट को दूर करने के लिए भी किया जाता है, यदि कोई हो। बहुत गंभीर मामलों में, सर्जन भी इस प्रक्रिया के माध्यम से, एक किडनी या मूत्रवाहिनी को हटा सकता है।
- गर्भाशय पुन: प्रत्यारोपण सर्जरी: यह एक प्रकार की खुली सर्जरी है जिसका उपयोग असामान्य रूप से स्थित मूत्रवाहिनी को ठीक करने के लिए किया जाता है। इसमें, निचले पेट में एक चीरा लगाया जाता है, जिसके माध्यम से सर्जन मूत्रवाहिनी की स्थिति को उस बिंदु पर बदल देगा जहां वे मूत्राशय के साथ जुड़ते हैं, ताकि गुर्दे तक मूत्र के पिछड़े प्रवाह को रोका जा सके। यह सर्जरी सामान्य संज्ञाहरण के तहत की जाती है (अर्थात, आपका बच्चा पूरी प्रक्रिया के दौरान सो जाएगा)। आपके बच्चे को बाद में अस्पताल में कुछ दिन बिताने की आवश्यकता होगी।
- एंडोस्कोपिक सर्जरी / उपचार: डॉक्टर एक bulking इंजेक्शन के साथ आपके बच्चे के लिए एक प्रकार का अस्थायी वाल्व भी बना सकता है। इस प्रक्रिया में मूत्राशय में देखने में सक्षम होने के लिए मूत्रमार्ग उद्घाटन में एक सिस्टोस्कोप सम्मिलित करना शामिल है। तब डिफ्लक्स नामक जेल जैसा तरल उसके उद्घाटन के पास मूत्रवाहिनी में इंजेक्ट किया जाता है। यह जेल जैसा पदार्थ तब एक उभार बनाता है और मूत्र को वापस ऊपर की ओर प्रवाहित करने के लिए कठिन बनाता है। इस प्रक्रिया के लिए सामान्य संज्ञाहरण का उपयोग किया जाता है, लेकिन इसके ज्यादातर आउट पेशेंट और आपका बच्चा उसी दिन आपके साथ घर लौट सकता है। यह हल्के से मध्यम VUR वाले लोगों के लिए एक बहुत ही उच्च सफलता दर है।
VUR के साथ नकल
घर पर अपने बच्चे के VUR को ठीक से प्रबंधित करने के लिए आपको कुछ चीजें करनी चाहिए:
- अपने बच्चे में अच्छी मूत्र आदतों को प्रोत्साहित करें, विशेष रूप से नियमित रूप से टॉयलेट का उपयोग।
- यदि डॉक्टर ने एंटीबायोटिक दवाओं को निर्धारित किया है, तो उपचार या रोकथाम के लिए, आपको यह सुनिश्चित करना चाहिए कि आपका बच्चा सभी गोलियां लेता है, और खुराक पूरी करता है (यदि लागू हो)।
- अपने बच्चे को भरपूर पानी और तरल पदार्थ पीने के लिए प्रोत्साहित करें, क्योंकि इससे बैक्टीरिया को बाहर निकालने में मदद मिल सकती है।
- किसी भी अतिरिक्त निर्देशों का पालन करें जो डॉक्टर ने आपको अपने बच्चे के लिए दिया है।
बहुत से एक शब्द
यह डर या चिंतित महसूस करने के लिए पूरी तरह से सामान्य है कि क्या आपके बच्चे को VUR का निदान किया गया है, खासकर यदि यह इसका अधिक गंभीर रूप है। तदनुसार, आपको डॉक्टर के साथ उपलब्ध उपचार विकल्पों पर विस्तार से चर्चा करने के लिए आगे बढ़ना चाहिए। यह बहुत महत्वपूर्ण है क्योंकि हर बच्चा अलग है, और अगले बच्चे के लिए आपके लिए क्या उपयुक्त हो सकता है। दूसरी ओर, यदि आपके बच्चे को हल्के प्राथमिक VUR का निदान किया गया है और डॉक्टर ने विश्वास व्यक्त किया है कि यह अपने आप हल हो जाएगा, तो आपको अभी भी यह सुनिश्चित करना चाहिए कि आपका बच्चा चेक-अप में भाग लेगा जो आपके डॉक्टर ने निर्धारित किया होगा।