विषय
मूत्राशय का कैंसर तब होता है जब मूत्राशय की अंदरूनी परत के भीतर स्थित कोशिकाएं अनियंत्रित रूप से बढ़ने लगती हैं। यदि इलाज नहीं किया जाता है, तो ये कोशिकाएं मूत्राशय की गहरी परतों और / या पास या दूर के लिम्फ नोड्स या ऊतकों तक फैल सकती हैं।मूत्राशय के कैंसर के निदान में एक बायोप्सी आवश्यक है और तब होता है जब कैंसर कोशिकाओं के लिए एक माइक्रोस्कोप के तहत असामान्य-दिखने वाले मूत्राशय के ऊतक का एक नमूना निकाल दिया जाता है और जांच की जाती है।
बायोप्सी से मिली जानकारी को निर्धारित करने के लिए उपयोग किया जाता है ग्रेड तथा मंच कैंसर-और यह ये दो प्रमुख कारक हैं जो एक मरीज के उपचार योजना को तैयार करने में मदद करते हैं।
एक मूत्राशय बायोप्सी प्राप्त करना
मूत्राशय की बायोप्सी प्राप्त करने का पहला चरण सिस्टोस्कोपी से गुजर रहा है। इसके बाद मूत्राशय के ट्यूमर (टीयूआरबीटी) के ट्रांसरेथ्रल रिसेनशन नामक प्रक्रिया का पालन किया जाता है।
मूत्राशयदर्शन
एक सिस्टोस्कोपी उन रोगियों में किया जाता है जिन्हें संभावित रूप से मूत्राशय के कैंसर का संदेह है। इसमें उनके मूत्र में दर्द रहित, सूक्ष्म रक्त वाले लोग शामिल हैं जो 35 वर्ष या उससे अधिक उम्र के हैं और / या मूत्राशय के कैंसर के लिए जोखिम कारक हैं।
सिस्टोस्कोपी के दौरान, एक मूत्र रोग विशेषज्ञ एक हल्के और एक छोटे वीडियो कैमरा (जिसे सिस्टोस्कोप कहा जाता है) के साथ एक लचीला, ट्यूब जैसा उपकरण अपने मूत्राशय में एक मूत्रमार्ग के माध्यम से रखता है। मूत्राशय की बेहतर कल्पना करने के लिए, एक खारा (खारे पानी) घोल को भरने और खींचने के लिए मूत्राशय में भी इंजेक्ट किया जाता है।
मूत्राशय की जांच करते समय, यदि एक ट्यूमर या असामान्य ऊतक देखा जाता है, तो मूत्र रोग विशेषज्ञ इसे बायोप्सी करेगा। पैथोलॉजिस्ट नामक एक डॉक्टर तब एक माइक्रोस्कोप के तहत नमूना देख सकता है और यह निर्धारित कर सकता है कि क्या कैंसर कोशिकाएं मौजूद हैं।
सिस्टोस्कोपी 15 से 30 मिनट तक चलने वाली एक छोटी प्रक्रिया है और आमतौर पर डॉक्टर के कार्यालय में की जाती है। जबकि किसी भी एनेस्थीसिया का उपयोग नहीं किया जाता है, किसी भी असुविधा को कम करने के लिए रोगी के मूत्रमार्ग पर एक सुन्न जेल लगाया जाता है।
मूत्राशय ट्यूमर का ट्रांसयुरथ्रल स्नेह
यदि असामान्य क्षेत्रों को सिस्टोस्कोपी और / या बायोप्सी से कैंसर की कोशिकाओं का पता चलता है, तो एक रोगी निश्चित रूप से निदान, ग्रेड, और कैंसर के चरण में मदद करने के लिए मूत्राशय के ट्यूमर (टीयूआरबीटी) के ट्रांस्यूरेथ्रल रिसेक्शन नामक एक प्रक्रिया से गुजरेगा।
TURBT के दौरान, एक सर्जन एक पतले, कठोर उपकरण (जिसे रेक्टोस्कोप कहा जाता है) का उपयोग करेगा जिसमें एक वायर लूप होता है। सिस्टोस्कोप की तरह, रेक्टोस्कोप मूत्राशय तक पहुंचने के लिए मूत्रमार्ग के माध्यम से जाएगा।
रेस्कॉस्कोप पर वायर लूप का उपयोग मूत्राशय की दीवार से किसी भी ट्यूमर को परिमार्जन करने के लिए किया जाता है। ट्यूमर को हटाने के अलावा, ट्यूमर के पास स्थित मूत्राशय की मांसपेशी का हिस्सा एक टीयूआरबीटी के दौरान निकाला जाएगा।
TURBT एक ऑपरेटिंग कमरे में सामान्य संज्ञाहरण के तहत किया जाता है। बाद में पेशाब करते समय आपको अपने मूत्र या असुविधा में कुछ रक्त का अनुभव हो सकता है।
अपने बायोप्सी परिणामों की व्याख्या
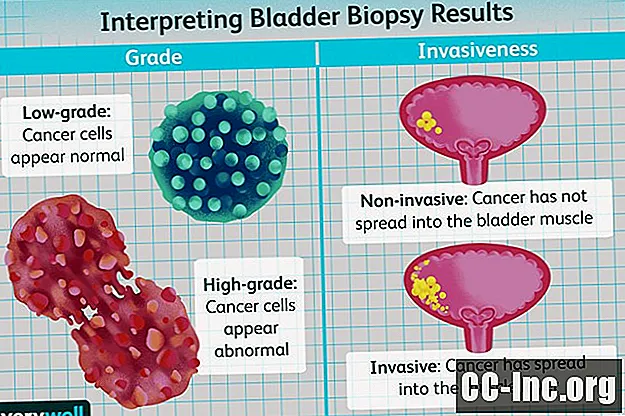
आपका TURBT बायोप्सी परिणाम कैंसर-ग्रेड और इनवेसिव के दो प्रमुख पहलुओं की रिपोर्ट करेगा।
ग्रेड
मूत्राशय के कैंसर का ग्रेड माइक्रोस्कोप के तहत कैंसर की कोशिकाओं की तरह दिखने पर आधारित होता है।
मूत्राशय कैंसर के लिए दो ग्रेड हैं:
- निम्न श्रेणी: ये कैंसर कोशिकाएं सामान्य मूत्राशय की कैंसर कोशिकाओं से मिलती हैं।
- उच्च ग्रेड: ये कैंसर कोशिकाएं बहुत ही असामान्य दिखाई देती हैं और विशिष्ट मूत्राशय कैंसर कोशिकाओं से मिलती जुलती नहीं हैं।
निम्न-श्रेणी के मूत्राशय के कैंसर के रोगियों में उपचार और अच्छी तरह से करने के लिए प्रतिक्रिया होती है। दूसरी ओर, उच्च-श्रेणी के मूत्राशय के कैंसर का इलाज करना कठिन है और पुनरावृत्ति और आक्रामक होने की संभावना है (नीचे देखें)।
invasiveness
कैंसर का आक्रमण यह दर्शाता है कि मूत्राशय की मांसपेशी की दीवार में कैंसर कितना गहरा या फैल गया है। मूत्राशय के कैंसर के लिए आक्रमण के दो स्तर हैं:
- गैर इनवेसिव: कैंसर मूत्राशय की मांसपेशियों की परत में नहीं फैला है (इसलिए यह मूत्राशय की आंतरिक परत के भीतर समाहित है)
- आक्रामक: इस प्रकार का कैंसर मूत्राशय (डिट्रॉसर मांसपेशी कहा जाता है) की मांसपेशियों में फैल गया है।
सभी मूत्राशय के कैंसर के बारे में 50% जो पहले पाए जाते हैं वे मूत्राशय की आंतरिक परतों के भीतर बने हुए हैं। लगभग 30% मूत्राशय की गहरी परतों में फैल गए हैं। बाकी मूत्राशय के बाहर लिम्फ नोड्स या ऊतकों में फैल गए हैं।
मंच
ब्लैडर कैंसर स्टेजिंग से तात्पर्य है कि कैंसर कितनी दूर तक फैल चुका है, और डॉक्टरों को एक उपचार योजना तैयार करने में मदद करने के साथ-साथ एक मरीज के रोग का निदान (उनकी वसूली की संभावना) का अनुमान लगाने में एक प्रमुख उपकरण है।
मूत्राशय के कैंसर का चरण बायोप्सी, इमेजिंग अध्ययन, शारीरिक परीक्षण और ट्यूमर को हटाने के लिए सर्जरी से प्राप्त जानकारी का उपयोग करके निर्धारित किया जाता है।
मूत्राशय के कैंसर को स्टेज करने के लिए सबसे अधिक इस्तेमाल की जाने वाली प्रणाली TNM प्रणाली है।
- टी (ट्यूमर): वर्णन करता है कि क्या कैंसर ने मूत्राशय की दीवार में आक्रमण किया है
- एन (नोड): वर्णन करता है कि क्या कैंसर मूत्राशय के पास लिम्फ नोड्स में फैल गया है
- एम (मेटास्टेसिस): वर्णन करता है कि क्या कैंसर दूर के लिम्फ नोड्स या अंगों में फैल गया है
टी, एन, और एम के बाद पत्र या संख्या संयोजन कैंसर के बारे में अधिक जानकारी प्रदान करते हैं, उच्च संख्या और अक्षरों के साथ एक और अधिक उन्नत कैंसर (जिसका इलाज करना कठिन है) का संकेत देता है।
ये TNM संयोजन तब पाँच मुख्य चरणों में बांटा गया है:
चरण ०
यह गैर-इनवेसिव कैंसर मूत्राशय की आंतरिक परत की सतह पर पाया जाता है। कोशिकाओं को आम तौर पर एक साथ clumped और हटाने में आसान होता है।
स्टेज 0is
यह गैर-इनवेसिव कैंसर मूत्राशय के अंदरूनी अस्तर पर पाया जाने वाला एक फ्लैट ट्यूमर है। यह हमेशा एक उच्च-श्रेणी का मूत्राशय कैंसर है-इसलिए आमतौर पर इसका इलाज करना मुश्किल होता है और आक्रामक होने की अधिक संभावना होती है।
स्टेज I
यह गैर-इनवेसिव कैंसर मूत्राशय के आंतरिक अस्तर के माध्यम से विकसित हुआ है, लेकिन मांसपेशियों में या पास के लिम्फ नोड्स या दूर के अंगों में नहीं।
स्टेज II
यह आक्रामक कैंसर मूत्राशय की मांसपेशियों की दीवार में फैल गया है।
स्टेज III
यह आक्रामक कैंसर मूत्राशय की मांसपेशियों की दीवार के माध्यम से और फैटी ऊतक में फैलता है जो मूत्राशय को घेरता है। कैंसर भी फैल गया होगाएक महिला में एक पुरुष या गर्भाशय या योनि में प्रोस्टेट, साथ ही एक या एक से अधिक पास के लिम्फ नोड्स।
चरण IV
यह आक्रामक कैंसर मूत्राशय की दीवार से श्रोणि या पेट की दीवार में फैल गया है, और / या यह दूर के लिम्फ नोड्स या अंगों में फैल गया है।
मूत्राशय के कैंसर का इलाज कैसे किया जाता हैबहुत से एक शब्द
अगर आपको या किसी प्रियजन को मूत्राशय की बायोप्सी से गुजरना पड़ा है, तो चिंतित या अभिभूत महसूस करना सामान्य है। आप अपने परिणामों के बारे में चिंता कर सकते हैं, और प्रतीक्षा अवधि (आमतौर पर कुछ दिन) ऐसा लग सकता है जैसे यह हमेशा के लिए चला जाता है। इस कठिन समय के दौरान एक साथी, दोस्त, या किसी अन्य परिवार के सदस्य से समर्थन और व्याकुलता को शांत करने और बाहर रहने की कोशिश करें।
एक बार जब आप अपने परिणाम प्राप्त करते हैं, तो जानकारी को पचाने और बहुत सारे प्रश्न पूछने के लिए ठीक है, खासकर यदि निदान कैंसर है। कुछ प्रसंस्करण समय के बाद, आप फिर अपने उपचार योजना के साथ आगे बढ़ने के लिए तैयार महसूस करेंगे।